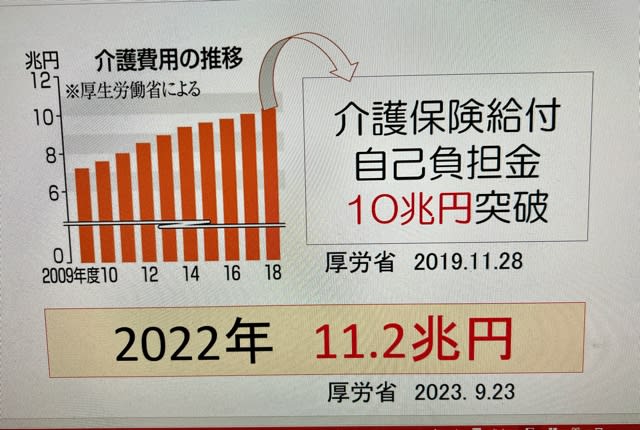
友人から問われて、二段階方式の話をしました。残念ながらzoomだったんですが。後で考えて、一番大切なことの説明が足りなかったのではないかと気になっています。
思いついてブログで解説をしてみることにしました。今日の投稿は保健師さんたちに対する基礎の復習のつもりで書いてみます。
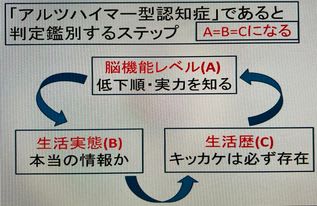
「二段階方式」においては、認知症を三つの側面から理解します。
- 神経心理機能テストによる「脳機能テスト」の実施と判定(A)
- 30項目問診票による「生活実態」の確認と把握(B)
- 過去数年間における脳の使い方という視点からの「生活歴」の聴取(C)
という三つの側面をリンクさせて総合的に判定、鑑別します。AのレベルとBの生活実態が一致して、さらにそれを説明でき得るCの確認ができた場合、つまりA=B=Cのみアルツハイマー型認知症と解釈することになり、初めて個別生活指導の対象となります。その割合は90%を超えますが、A=B=Cにならない場合は専門医受診という流れになります。
A=Bであっても説明できる「ナイナイ尽くしの生活歴」Cをはっきりさせられなければ、アルツハイマー型認知症とは言えません。(散歩途中に見つけた春の花)
Aは研修会での講義をもとにマニュアルAを利用して正確な検査を心がけましょう。できることよりもできないことをはっきりさせてあげるために実施していることを忘れないように。できないことがわからなければ、生活の援助法がわかりません。
例えば、生活の基盤をなす「時の見当識」について考えてみましょう。
今日の日付を完璧に理解していれば、それに応じた生活ができます。今日の日付が曖昧になれば曖昧でもできる生活なら可能です。今日の日付がわからなくなったとしても、教えてもらえば「あぁそうだった」と言うふうに了解できればほとんど家庭生活なら困ることがないと思いますが、教えてもらってもまたすぐにわからなくなってしまうと言う状態だとかなりの配慮が必要になってきます。
もちろん今日の日付に関して、全くお手上げの場合はそこを十分に配慮しないと様々なトラブルを引き起こすことになります。
日がわからなくても、大体その月の上旬中旬下旬ぐらいはわかる人もいます。まったくわからない場合もあります。
今年が何年かわからなくなっている人に年齢を尋ねても、正しい年齢が答えられるはずもありません。多くの場合若くなっていくことが多いです。
季節がわからなくなった人に関しては、夏にセーターを着て汗をかくと言うような状況が生まれてきます。
さらに低下すると、昼夜の区別がつかなくなります。その時になって初めて夜中に騒いで、家族が困ってしまう状況が生まれるのです。
こう考えると、何ができないかを知ることがどんなに大切なことか、少しはわかっていただけるかと思います。目の前の人の実力を知る姿勢が大切ですから、問いかけの言葉一つでもマニュアル通りを心がけるようにしてください。もし正答でない場合に、検査者の言い方が悪いのではなく能力の低下があると確信するためですから。
Bを知るための問診票は私が脳外科に勤務していたときに、以下のような経緯で作りました。
最初は1000冊のカルテを広げて、受診の理由を書きだすことから始めました。そのカルテは全員が脳機能テストを受けていましたから、脳機能が正常レベル、小ボケレベル、中ボケレベル、大ボケレベルの方々の訴えに分類できます。そしてそれぞれの段階で特徴的な訴えを10項目ずつまとめて、小ボケレベルの脳機能になったら訴えられるものを1~10とし、中ボケになってから訴え始められるものが11~20。そのときは1~10の症状よりも、現在の症状に困って受診しますから小ボケの訴えは不思議なほど出てきません。脳機能が大ボケレベルにならないと訴えられない項目が21~30。もちろん1~20の症状の訴えはありません。
ところがあてはまるものすべてに〇をつけるようにしてもらうと、小ボケは1~10まで、中ボケは1~20まで、大ボケは1~30に〇が連なることになります。
具体的に説明しましょう、物忘れではこういうことがクリアになりました。
正常:知ってる人や物の名前が出てこない。
小ボケ:言ったことを忘れて何度も同じことを言う。一日何回も言ったり、言い終わったらすぐ又いうこともあります。(私はオルゴールシンドロームと名付けました)
中ボケ:今日の日付がわからない。薬を飲んだかどうかわからない。
大ボケ:食事をしたかどうかわからない。家族かどうかわからない。
食事したかどうかもわからない状態では、服薬管理ができないとは訴えないのです。でも服薬管理はできるかと尋ねられたらできないと答えることになります。
物忘れといっても、脳機能に応じた訴えになるのです。それを明確にしたのが30項目問診票です。
保健師さんたちは、脳機能レベルと30項目問診票が示すレベルが驚くほど一致することにびっくりすると思います。それは以上のような経緯から作った問診票だからです。
A≠Bになってしまう時には、家族の人間関係も影響するので考慮してください。
妻の評価:だいたい正確。関係性が悪いとより悪い。世間体を気にするとより軽い。
夫の評価:実際よりも軽く申告。介護のキーパーソンなら正確。
同居の息子:実際よりも軽く申告。介護のキーパーソンなら正確。
嫁に行った娘:実際よりも軽く申告。月に一度以上、泊りがけで介護する場合は正確。毎日立ち寄っても一言二言の会話では気が付かないこともある。
同居の息子の嫁:最も客観的で正確。家族関係が破綻していれば情報は得られない。
それでもA≠Bの場合
脳機能レベルAが悪いのに、生活実態Bが良好なら失語症。
脳機能レベルAが高いのに、生活実態Bが悪い場合は精神的な問題。
A=Bであっても説明できる「ナイナイ尽くしの生活歴」Cをはっきりさせられなければ、アルツハイマー型認知症とは言えません。保健師さんたちはAとBまでは情報が取れますが、Cが難しいとよく耳にします。
ナイナイ尽くしの生活が始まって小ボケはだいたい3年間。中ボケはさらに2~3年。6年もたつとだいたい大ボケレベルになることは頭に入れておきましょう。詳細はマニュアルBで解説してあります。
最初に低下が始まる前頭葉機能が不合格のとき「生活が変わって、ナイナイ尽くしになっていったきっかけがない」という人がいますが、それならばその人は、前頭葉機能がきちんと動いていない状態で生きてこられたことになります。前頭葉機能が足りないと社会生活はできませんから、誰かから指示をされるか、援助される生活を続けてこられたということになります。
認知症の定義は「いったん完成された脳機能が、何らかの理由で全般的に低下して、家庭生活や社会生活に支障を生じた状態」ということになっています。つまり言い換えると、社会生活をこなしてきた人だけが認知症になるのです。目の前の方をよく理解してください。この方の人生に思いを馳せてみましょう。家庭生活や社会生活をされている時のその人らしい色々な思いや苦労やもちろん楽しみや喜びが見えませんか?
でも今は違う。前頭葉機能が正常に働いていなければ「その人らしさ」は出てきません。
正常な老化を重ねていくだけでは、高齢になっできなくなることが増えていってもその人がその人らしくなくなることはありません。
このようなことを考えながら、きっかけは必ずあると思って生活歴を丁寧に聞いていってください。
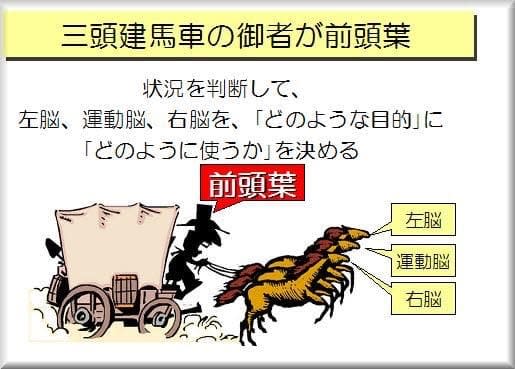
「このような前頭葉の出番が極端に少ない、ナイナイ尽くしの『単調な生活』が続くならば、脳は居眠ってしまい、老化が加速されるだろう」
「この人の三頭建の馬車は、御者が指令を出さないので動いていない」と、テスターが、納得できるまで、具体的な生活実態を聞きだすことが大切です。丁寧に生活歴を聞くことで、脳のリハビリが具体的に見えてくるものです。
二段階方式の目的は脳機能検査をすることでもなければ、生活実態を根掘り葉掘り聞くことでもなく、ましてだれにとっても楽しいことであるはずもないナイナイ尽くしの生活に入るきっかけを聞くことでもありません。
目の前の高齢者がアルツハイマー型認知症であるならば、そして回復が可能なレベルであるならば、残りの人生をその方らしく駆け抜けていっていただきたいと思うから、生活改善につなげるためにAもBもCも必須な情報なのです。
小ボケの男性。校長先生を定年退職なさった後、教育委員会に勤務その後退職して第二の人生へ。1年ぐらいで相談に見えました。(今考えるとよく受診につながったものだと思います)
小ボケの方たちは「なんだか以前の自分とは違う。どうしてもやる気が出ない。何事も面倒…」という自覚があります。初期ほど強く、中ボケに近ずくとだんだん消えていきます。
30項目問診票に自分でチェックして○をつけることができるのです!○をつけることができれば小ボケレベルにとどまっているとも言えます。
第二の人生に入ってナイナイづくしの生活を続けたから、脳がサボって元気をなくしてる状態ということを納得してもらって、さあ脳のリハビリ指導の開始です。
 散歩:用もないのに歩けるか!
散歩:用もないのに歩けるか!ゲートボール:バカとは遊べん。
家事の手伝い:男はそんなことはできん。
趣味(近所の絵手紙教室):絵筆を持ったのは中学まで。
まさに「ああ言えば、こう言う」状態です。この時の対応は「ボケるのとどっちがいいですか」と直截的にいいます。脳の正常老化が加速されたものが認知症であると言う確固たる信念がないとなかなか言えないようですが、このためにA=B=Cの段階を経てきたのです。
軽ければ軽いほど理解してもらえます。
理解できても実際には、御者が居眠っている訳ですから自動車で言えばスターターが効かないような状態です。ちょっとした後押しが必要なことがほとんどです。
ゲートボールはだめでしたが、散歩は毎日欠かさず出かけることができました。そして絵手紙教室に行くようになって、その作品を離れて住んでいる中学生の孫に送り文通が始まったそうです。こうして小ボケは改善していきます。
 中ボケの女性。夫の死亡後、元気をなくしていたところに本人の体調不良、腰痛まで加わって大切にされていました。ところが同居している中学生の孫が急性白血病で緊急入院。慌てて入院させたら、入院直後より不穏な状態になり(このような場合は中ボケであることがほとんど)、驚いた娘たちが、交代で病院に行ってはリハビリなどに勤めようやく退院。その時の脳機能レベルはまさに中ボケの半ば。
中ボケの女性。夫の死亡後、元気をなくしていたところに本人の体調不良、腰痛まで加わって大切にされていました。ところが同居している中学生の孫が急性白血病で緊急入院。慌てて入院させたら、入院直後より不穏な状態になり(このような場合は中ボケであることがほとんど)、驚いた娘たちが、交代で病院に行ってはリハビリなどに勤めようやく退院。その時の脳機能レベルはまさに中ボケの半ば。
中ボケになると自覚がないので、小ボケの時のように背中を押すだけでは行動につながりません。
文字通り手を引いて一緒に歩く。
手芸が好きな方だったので、毛糸編みモチーフを勧めてみました。模様編みのセーターが編める人だったのに四角のモチーフが丸になる始末。ところが根気よく付き合っていくうちにできるようになるのです。最終的にはこたつ掛けやベッドカバーまで完成させることができました。
刺子なら線の上を縫うのだからと布巾から始めた刺子作品も、最終的にはこたつ掛けまで完成させました。
 女性の場合は、家事の手伝いという分野があります。多くの場合嫌がらずにやってくれますが、中ボケの人の場合は、その成果はほとんどやり直しが必要な状態です。例えば、グリーンピースを皮から外してもらうと、最終的には全部がグチャグチャで選り分けないと使えないとか、お茶碗を洗ってもらうと洗い直しが必要とか。
女性の場合は、家事の手伝いという分野があります。多くの場合嫌がらずにやってくれますが、中ボケの人の場合は、その成果はほとんどやり直しが必要な状態です。例えば、グリーンピースを皮から外してもらうと、最終的には全部がグチャグチャで選り分けないと使えないとか、お茶碗を洗ってもらうと洗い直しが必要とか。この方の場合は、花も歌も好きだから、生活に変化を持ち込むことが容易だったと思います。援助は必要でしたが。
一旦元気をなくした脳の元気を取り戻そうとする時、手を添えてくれる家族や友人がいるかどうかは、そのご本人がどう生きてきたかというところに帰着すると思います。
そこまで含めて認知症は生き方の問題だといつも思います。
家族は「大事なおばあちゃんが元気がなくなったので、何もさせないで大切にしてきたのですが、それは大切にしたことにならなかったのですね。できることはやらせてあげることが本当に大切にしてあげることだということがよくわかりました」と言いました。
まさに正答です!「できること」を教えてくれるのが脳機能検査です。
by 高槻絹子