私も少しお手伝いをさせている多系統萎縮症の国際的な患者会 the MSA coalition が主催するウェビナーが開催され,一足早く,新しい診断基準についてGregor Wenning教授とIva Stankovic教授による講演を拝聴しました.正式な論文は近日公開されるそうですが,概略をメモします.
【現在の診断基準の問題点】
Gilman分類 second consensus criteria(2008)の初診時の感度はprobableで18%,possibleでも41%でしかないという問題点がある(Osaki et al. Mov Disord 2009).臨床診断でMSAとされた症例の剖検で,実際にMSAであった頻度は62%ないし78.8%という報告がある(Koga et al. Neurology 2016, Miki et al. Brain 2019).
診断基準における問題点として以下の6つを挙げることができる.
1.診断の正確性が不十分であり,感度と特異度を向上させる必要がある.
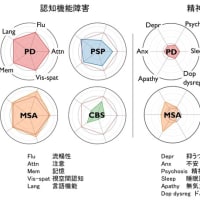
2.新たに明らかになった臨床的多様性が考慮されていない.具体的にはPAFからのphenoconversion, young-onset MSA(YOMSA),long duration MSA(LDMSA),MSA-cognitive impairmentのような病型を指している.
3.レボドパ反応性良好患者の扱いが決まっていない
4.明らかになった遺伝学的・自己免疫学的MSA look-alike(mimics)の存在が考慮されていない.
5.診断を支持しない所見が曖昧で,PD,PSP,CBDで認めるものの,MSAで認めない所見を「除外所見」として使用することを検討すべき.
6.診断に有用な新しい検査所見が使用されていない.具体的には,自律神経機能検査(orthostatic HR change),中小脳脚・被殻の拡散強調画像,automated subcortical volume segmentation,髄液αSyn oligomerとニューロフィラメント軽鎖(Singer et al. Ann Neurol 2020),皮膚リン酸化αSynの検出,声帯機能障害(Gandor et al. Mov Disord 2020)がある.
【新しい診断基準の方針】
エビデンスに基づく検討として,74のclinical questionを設定し,システマティックレビューを行った.その上でコンセンサスに基づく検討として,2回のDelphi rounds後,MDS会員に諮り,最終virtual consensus conferenceを行った.
【新しい診断基準による4分類】
以下の4つを目的に合わせて使用する(Gilman分類は確からしさによる分類であったが,新基準は診断の目的を意識する必要性を感じる).
①Neuropathologically established MSA・・・病理学的な診断の確定
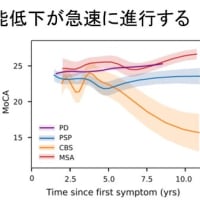
②Clinically established MSA(図1-3)・・・感度を犠牲にして,特異度を90%より高く最大化する
③Clinically probable MSA(図1-3)・・・バランスのとれた感度(80%より大きい)と特異度(80%より大きい)



④Possible prodromal MSA(図4)・・・疾患修飾薬の臨床試験に早期登録において有用.十分な特異度を有する必要がある.本当にMSAであるか経過観察が必要

*講演では詳細まで触れていなかったことと拙訳であることから,論文が出ましたらぜひ原文をご確認いただきたく思います.
【現在の診断基準の問題点】
Gilman分類 second consensus criteria(2008)の初診時の感度はprobableで18%,possibleでも41%でしかないという問題点がある(Osaki et al. Mov Disord 2009).臨床診断でMSAとされた症例の剖検で,実際にMSAであった頻度は62%ないし78.8%という報告がある(Koga et al. Neurology 2016, Miki et al. Brain 2019).
診断基準における問題点として以下の6つを挙げることができる.
1.診断の正確性が不十分であり,感度と特異度を向上させる必要がある.
2.新たに明らかになった臨床的多様性が考慮されていない.具体的にはPAFからのphenoconversion, young-onset MSA(YOMSA),long duration MSA(LDMSA),MSA-cognitive impairmentのような病型を指している.
3.レボドパ反応性良好患者の扱いが決まっていない
4.明らかになった遺伝学的・自己免疫学的MSA look-alike(mimics)の存在が考慮されていない.
5.診断を支持しない所見が曖昧で,PD,PSP,CBDで認めるものの,MSAで認めない所見を「除外所見」として使用することを検討すべき.
6.診断に有用な新しい検査所見が使用されていない.具体的には,自律神経機能検査(orthostatic HR change),中小脳脚・被殻の拡散強調画像,automated subcortical volume segmentation,髄液αSyn oligomerとニューロフィラメント軽鎖(Singer et al. Ann Neurol 2020),皮膚リン酸化αSynの検出,声帯機能障害(Gandor et al. Mov Disord 2020)がある.
【新しい診断基準の方針】
エビデンスに基づく検討として,74のclinical questionを設定し,システマティックレビューを行った.その上でコンセンサスに基づく検討として,2回のDelphi rounds後,MDS会員に諮り,最終virtual consensus conferenceを行った.
【新しい診断基準による4分類】
以下の4つを目的に合わせて使用する(Gilman分類は確からしさによる分類であったが,新基準は診断の目的を意識する必要性を感じる).
①Neuropathologically established MSA・・・病理学的な診断の確定
②Clinically established MSA(図1-3)・・・感度を犠牲にして,特異度を90%より高く最大化する
③Clinically probable MSA(図1-3)・・・バランスのとれた感度(80%より大きい)と特異度(80%より大きい)



④Possible prodromal MSA(図4)・・・疾患修飾薬の臨床試験に早期登録において有用.十分な特異度を有する必要がある.本当にMSAであるか経過観察が必要

*講演では詳細まで触れていなかったことと拙訳であることから,論文が出ましたらぜひ原文をご確認いただきたく思います.