最近,脳卒中に合併するてんかんの治療について勉強する機会をいただいたので,そのエッセンスをまとめたい.脳卒中後のてんかん発作は部分てんかんであることが多く,その場合,第一選択薬としてCBZが使用されるが,新規抗てんかん薬の登場により今後,患者さんの状況を考慮したうえでの薬剤の選択が可能となる.
A. 脳卒中患者におけるてんかん治療の重要な点
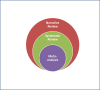
①対象として高齢者が多いこと,②急性期のみならずリハビリ期,外来通院まで見越した薬剤選択をすることが挙げられる.①に関しては高齢者の薬剤代謝(腎機能低下)や副作用の出現のしやすさを考える必要がある.②に関してリハビリや外来通院を妨げない抗てんかん薬を使用する必要がある.とくにリハビリ期,外来通院時では発作抑制だけではなく,副作用を抑え,内服を継続していただく工夫が必要となる.てんかん治療の原則は,「発作ゼロ,副作用ゼロ,発作以外の問題(社会的問題)ゼロ」であるが,これは脳卒中患者のてんかん治療では特に重要となる.
B. 発作ゼロに関して
発作抑制に加え「内服継続率」を重視すべきである.継続率に関する代表的なエビデンスとしてはLTG/GBP/CBZを比較した研究がある(Rowan AJ et al. Neurology 2005;64,1868-1873).65歳以上の新規発症593名に対する前方視的二重盲検無作為化試験で,LTG 150mg/ GBP 1500mg/ CBZ 600mgによる介入を行った.この結果,発作抑制率はCBZがやや上回るものの,発作抑制・投与継続率はLTGとGBPが優れていた.つまり発作抑制のみならず継続率が重要であることを研究である.
C. 副作用ゼロに関して
高齢者では抗てんかん薬による副作用が出現しやすい.とくに眠気,運動失調(ふらつき),認知機能低下がリハビリを進める上で問題になるが,これらはほとんどの薬剤に認められ,かつ用量依存性に増強する.またうつや気分障害,骨粗鬆症に伴う骨折もリハビリの妨げとなる.
①眠気・運動失調
最も多い副作用で,いずれの抗てんかん薬にも認められる.用量依存性である.特に注意すべきはPHTによる眠気・ふらつきで,小脳萎縮を来たし,不可逆性となることがある.眠気に関して,LTGはMSLT(睡眠潜時反復検査)による客観的な眠気の評価で眠気を来たしにくいことが報告されており,眠気の強い患者さんに対しては検討に値する(Placidi F et al: Acta Neurol Scand 102: 81-86, 2000)
②認知機能低下
PB,CZPは影響が大きく,CBZ,VPA,TPMも影響があることが知られている.脳梗塞に対する部分てんかんで第一選択となるCBZでは新規抗てんかん薬と比較し認知機能低下が見られるため(Meador KJ et al. Neurology 56:1177-1182, 2001),注意が必要である.
③うつ・気分障害
脳卒中患者ではうつの合併が多いが,てんかん患者におけるうつの合併はQOLを増悪させることが知られている(Gilliam F:Neurology 58:S9-S20, 2002).よってうつの治療は脳卒中患者でてんかんを認める患者さんにおいても重要である.脳卒中治療ガイドライン2009では治療として,抗うつ剤の使用がGrade Bで薦められているが,抗てんかん薬の中にはそれ自身が情動安定化作用のある薬剤もあり(LTG,CBZ, VPA)効果が期待できる.
④骨粗鬆症・骨折
CBZ,PB,PHT,VPAは,骨粗鬆症のリスクファクターである.一方,LEV とLTGは影響が少ないため使用しやすい.
D. 社会的問題ゼロに関して
重要な問題として,運転と医療費の問題を取り上げたい.
①運転
重要なことは道路交通法に基づいて運転の可否を説明することである.「道路交通法施行令」の具体的な運用基準である「一定の病気に係る免許の可否等の運用基準(別添)」から「てんかん」関連を抜粋すると以下のようになる.
てんかん(令第33条の2の3第2項第1号関係)
(1) 以下のいずれかの場合には拒否等は行わない。
ア 発作が過去5年以内に起こったことがなく、医師が「今後、発作が起こるおそれがない」旨の診断を行った場合
イ 発作が過去2年以内に起こったことがなく、医師が「今後、x年程度であれば、発作が起こるおそれがない」旨の診断を行った場合
ウ 医師が、1年間の経過観察の後「発作が意識障害及び運動障害を伴わない単純部分発作に限られ、今後、症状の悪化のおそれがない」旨の診断を行った場合
エ 医師が、2年間の経過観察の後「発作が睡眠中に限って起こり、今後、症状の悪化のおそれがない」旨の診断を行った場合
イのような状況での判断を迫られる場面が臨床現場では多い.X年に何と記載するかは難しい判断である.この場合重要なのは「発作ゼロ+内服継続」ができているかであり,前述のような副作用対策はとても大切になる.
②医療費
新規抗てんかん薬は効果である点が大きな問題である.以下,代表的な新規抗てんかん薬の代表的な用量の1ヶ月の薬価を計算する.
ラモトリギン
– 200~400 mg/日(1T 100mg→2T~4T)
– 1T=266円 ∴532~1064円/日
– 1万4896円~2万9792円/月
レベチラセタム
– 1500~2000 mg/日(1T 500mg→3T~4T)
– 1T=230.8円 ∴692.4~923.2円/日
– 1万9387円~2万5850円/月
患者さんに説明もなく新規抗てんかん薬を処方すると,支払の時,大変驚かせてしまうことになる.やはり医療費を軽減する工夫が必要で,具体的には①精神障害者保健福祉手帳,②厚生労働省自立支援事業を検討する.後者は通院を継続的に要する場合,通院医療費が一割負担になる(診断書 2年に1 回必要).
E. まとめ
脳卒中患者のてんかん治療では,①発作抑制効果と長期継続性を両方もつ薬剤を選択すること,②リハビリの妨げとなる副作用を未然に防ぐこと,③運転や医療費など発作以外の問題にも注目すること,が必要と考えられる.
薬剤略号
LTG;ラモトリギン(ラミクタール®),GBP;ガバペンチン(ガバペン®),CBZ;カルバマゼピン(テグレトール®),PHT;フェニトイン(アレビアチン®),PB;フェノバルビタール(フェノバール®),CZP;クロナゼパム(リボトリール®),VPA;バルプロ酸(デパケン®),TPM;トピラマート(トピナ®),LEV;レベチラセタム(イーケプラ®)
A. 脳卒中患者におけるてんかん治療の重要な点
①対象として高齢者が多いこと,②急性期のみならずリハビリ期,外来通院まで見越した薬剤選択をすることが挙げられる.①に関しては高齢者の薬剤代謝(腎機能低下)や副作用の出現のしやすさを考える必要がある.②に関してリハビリや外来通院を妨げない抗てんかん薬を使用する必要がある.とくにリハビリ期,外来通院時では発作抑制だけではなく,副作用を抑え,内服を継続していただく工夫が必要となる.てんかん治療の原則は,「発作ゼロ,副作用ゼロ,発作以外の問題(社会的問題)ゼロ」であるが,これは脳卒中患者のてんかん治療では特に重要となる.
B. 発作ゼロに関して
発作抑制に加え「内服継続率」を重視すべきである.継続率に関する代表的なエビデンスとしてはLTG/GBP/CBZを比較した研究がある(Rowan AJ et al. Neurology 2005;64,1868-1873).65歳以上の新規発症593名に対する前方視的二重盲検無作為化試験で,LTG 150mg/ GBP 1500mg/ CBZ 600mgによる介入を行った.この結果,発作抑制率はCBZがやや上回るものの,発作抑制・投与継続率はLTGとGBPが優れていた.つまり発作抑制のみならず継続率が重要であることを研究である.
C. 副作用ゼロに関して
高齢者では抗てんかん薬による副作用が出現しやすい.とくに眠気,運動失調(ふらつき),認知機能低下がリハビリを進める上で問題になるが,これらはほとんどの薬剤に認められ,かつ用量依存性に増強する.またうつや気分障害,骨粗鬆症に伴う骨折もリハビリの妨げとなる.
①眠気・運動失調
最も多い副作用で,いずれの抗てんかん薬にも認められる.用量依存性である.特に注意すべきはPHTによる眠気・ふらつきで,小脳萎縮を来たし,不可逆性となることがある.眠気に関して,LTGはMSLT(睡眠潜時反復検査)による客観的な眠気の評価で眠気を来たしにくいことが報告されており,眠気の強い患者さんに対しては検討に値する(Placidi F et al: Acta Neurol Scand 102: 81-86, 2000)
②認知機能低下
PB,CZPは影響が大きく,CBZ,VPA,TPMも影響があることが知られている.脳梗塞に対する部分てんかんで第一選択となるCBZでは新規抗てんかん薬と比較し認知機能低下が見られるため(Meador KJ et al. Neurology 56:1177-1182, 2001),注意が必要である.
③うつ・気分障害
脳卒中患者ではうつの合併が多いが,てんかん患者におけるうつの合併はQOLを増悪させることが知られている(Gilliam F:Neurology 58:S9-S20, 2002).よってうつの治療は脳卒中患者でてんかんを認める患者さんにおいても重要である.脳卒中治療ガイドライン2009では治療として,抗うつ剤の使用がGrade Bで薦められているが,抗てんかん薬の中にはそれ自身が情動安定化作用のある薬剤もあり(LTG,CBZ, VPA)効果が期待できる.
④骨粗鬆症・骨折
CBZ,PB,PHT,VPAは,骨粗鬆症のリスクファクターである.一方,LEV とLTGは影響が少ないため使用しやすい.
D. 社会的問題ゼロに関して
重要な問題として,運転と医療費の問題を取り上げたい.
①運転
重要なことは道路交通法に基づいて運転の可否を説明することである.「道路交通法施行令」の具体的な運用基準である「一定の病気に係る免許の可否等の運用基準(別添)」から「てんかん」関連を抜粋すると以下のようになる.
てんかん(令第33条の2の3第2項第1号関係)
(1) 以下のいずれかの場合には拒否等は行わない。
ア 発作が過去5年以内に起こったことがなく、医師が「今後、発作が起こるおそれがない」旨の診断を行った場合
イ 発作が過去2年以内に起こったことがなく、医師が「今後、x年程度であれば、発作が起こるおそれがない」旨の診断を行った場合
ウ 医師が、1年間の経過観察の後「発作が意識障害及び運動障害を伴わない単純部分発作に限られ、今後、症状の悪化のおそれがない」旨の診断を行った場合
エ 医師が、2年間の経過観察の後「発作が睡眠中に限って起こり、今後、症状の悪化のおそれがない」旨の診断を行った場合
イのような状況での判断を迫られる場面が臨床現場では多い.X年に何と記載するかは難しい判断である.この場合重要なのは「発作ゼロ+内服継続」ができているかであり,前述のような副作用対策はとても大切になる.
②医療費
新規抗てんかん薬は効果である点が大きな問題である.以下,代表的な新規抗てんかん薬の代表的な用量の1ヶ月の薬価を計算する.
ラモトリギン
– 200~400 mg/日(1T 100mg→2T~4T)
– 1T=266円 ∴532~1064円/日
– 1万4896円~2万9792円/月
レベチラセタム
– 1500~2000 mg/日(1T 500mg→3T~4T)
– 1T=230.8円 ∴692.4~923.2円/日
– 1万9387円~2万5850円/月
患者さんに説明もなく新規抗てんかん薬を処方すると,支払の時,大変驚かせてしまうことになる.やはり医療費を軽減する工夫が必要で,具体的には①精神障害者保健福祉手帳,②厚生労働省自立支援事業を検討する.後者は通院を継続的に要する場合,通院医療費が一割負担になる(診断書 2年に1 回必要).
E. まとめ
脳卒中患者のてんかん治療では,①発作抑制効果と長期継続性を両方もつ薬剤を選択すること,②リハビリの妨げとなる副作用を未然に防ぐこと,③運転や医療費など発作以外の問題にも注目すること,が必要と考えられる.
薬剤略号
LTG;ラモトリギン(ラミクタール®),GBP;ガバペンチン(ガバペン®),CBZ;カルバマゼピン(テグレトール®),PHT;フェニトイン(アレビアチン®),PB;フェノバルビタール(フェノバール®),CZP;クロナゼパム(リボトリール®),VPA;バルプロ酸(デパケン®),TPM;トピラマート(トピナ®),LEV;レベチラセタム(イーケプラ®)