今回のキーワードは,2価ワクチンブースターは重症化リスクが高い人の入院・死亡を接種後120日まで抑制する,COVID-19発症後,多くの自己免疫疾患の新規発症リスクが大幅に上昇する,ワクチン接種は感染とは異なり自己抗体の誘導を伴わずに,抗ウイルス免疫の恩恵を受けることができる,XBB.1.16は幼児に多く感染を認め結膜炎を呈する,軽症COVID-19の約4分の1に視覚構成障害を認め,それに対応する脳構造変化や免疫マーカーの異常がある,ワクチンやブースターの接種にもかかわらず,long COVIDはQOLに悪影響し,かつ入院の有無で認知機能障害パターンに違いがある,long COVID患者では,予想に反して若年群での認知機能障害が最も顕著で,不均一である,抗ウイルス剤はやはりlong COVIDの発症を抑制する,です.
ワクチン接種の必要性について議論がなされていますが,それを考える上で有用な知見が報告されました.感染による自然免疫とワクチン接種の大きな違いとして,mRNAワクチン接種では自己抗体が誘導されないことが示されました.COVID-19感染は自己抗体産生を介して,種々の自己免疫疾患のリスク因子となることが2021年に報告されていましたので,ワクチン接種はたとえ自己免疫疾患患者でも自己抗体を誘導しないことが分かったのは重要な情報だと思います.
一方,オミクロン株になって呼吸器感染症というより神経感染症としての側面がクローズアップされています.軽症感染でも視覚構成障害が4分の1の症例に生じていることは大きな驚きですし,またlong COVIDでは若年者ほど認知機能障害の程度が目立つことも予想外でした.オミクロンによるCOVID-19では,①高齢者・基礎疾患を有する患者の重症化,②重症感染者の認知症,軽症感染者の視覚構成障害といった脳へのダメージ,③long COVID患者における脳へのダメージ(急性期の重症度によりその特徴が異なる),④アルツハイマー病やALSなどの神経疾患の発症リスク上昇といった問題が議論されています.
◆2価ワクチンブースターは重症化リスクが高い群の入院・死亡を接種120日まで抑制する.
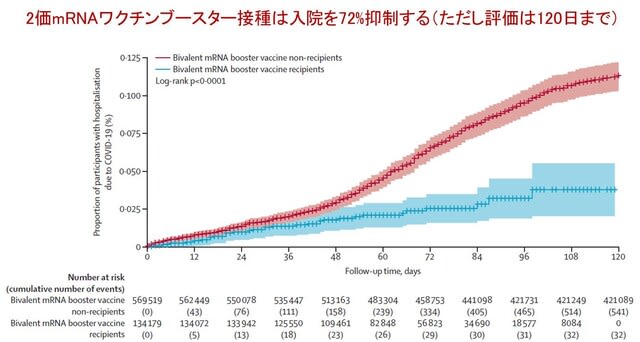
イスラエルから,COVID-19の2価mRNAワクチンブースター接種の入院と死亡抑制効果を検討した研究が報告された.対象は2022年9月から2023年1月の間の65歳以上の56万9519人で,うち13万4215人(24%)が2価mRNAワクチンブースター接種を受けた.接種後120日まで,COVID-19による入院は,接種群32名と非接種群541名発生した(調整ハザード比0.28;図1).入院の絶対リスク低減率は0.089%で,入院1件を防ぐために接種が必要な人数は1118人であった.以上より,重症化リスクが高い集団における2価mRNAワクチンブースター接種の重要性が確認された.ただしより長期間の観察が必要である.→ 重症化予防効果の持続期間は4ヶ月までしか証明されていないので,とくに高齢者や基礎疾患がある人は6ヶ月で接種したほうが無難だろう.それ以外の人は年1回接種になるわけだが,免疫機能には個人差があるため一定頻度で重症化が生じることや,後述する認知機能への影響が問題になるのだろう.
Lancet Infect Dis. April 13, 2023(doi.org/10.1016/S1473-3099(23)00122-6)
◆COVID-19発症後,多くの自己免疫疾患の新規発症リスクが大幅に上昇する.
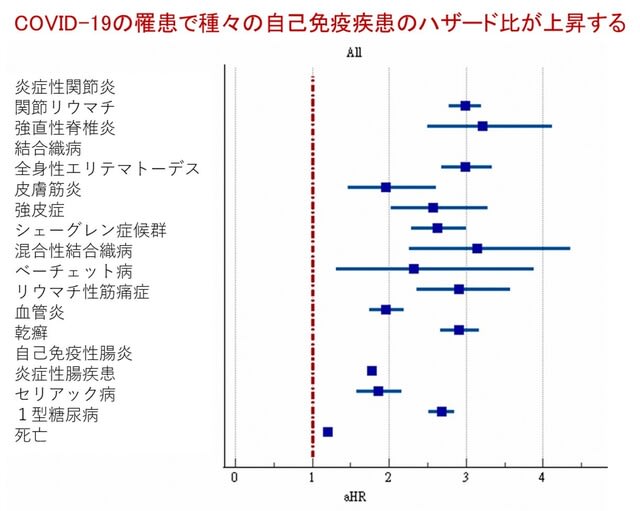
総説.COVID-19発症後の自己免疫疾患のリスク増加は,症例報告や小規模の症例集積研究で示唆されてきたが,これを強く裏付ける大規模コホート研究が米,独,英から3つ報告された.リスクの増加は約20~40%でほぼ一致している.非常に多くの自己免疫疾患でハザード比の増加が認められる(図2).COVID-19の重症度は,軽度から中等度の患者で,発症リスクが高かった.一部の疾患を除き,年齢,性別,人種による差は認めなかった.注目されている自己抗体は,EBウイルスを含むヘルペスウイルスに対するものである.EBウイルスのウイルス再活性化はlong COVIDのメカニズムの1つとして考えられている.→ EBウイルスは多発性硬化症の病因としても注目されている.最近,インフルエンザウイルスのようなCOVID-19を含まないウイルス感染であってもアルツハイマー病やALSの発症リスクを大幅に高めることが報告されているので,おそらくCOVID-19感染に伴う神経疾患の発症は今後,増加すると予測される.
Eric Topl. The heightened risk of autoimmune diseases after Covid. April 24, 2023.
◆ワクチン接種は感染とは異なり自己抗体の誘導を伴わずに,抗ウイルス免疫の恩恵を受けることができる.
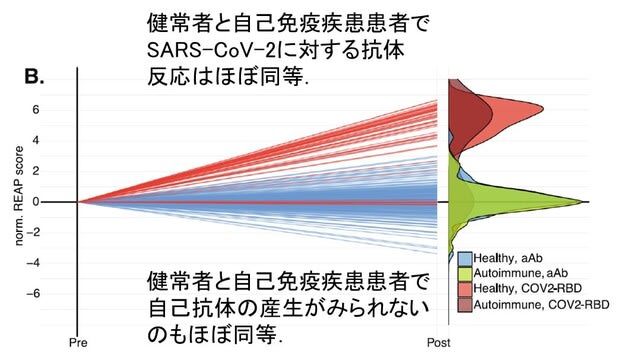
mRNAワクチンが導入されて以来,予防接種と感染による自然免疫のどちらがより優れた予防効果をもたらすかが議論されてきた.ワクチンはCOVID-19の重症度を劇的に低下させるが,まれに副反応を引き起こす.またSARS-CoV-2感染が自己抗体を誘導することから,ワクチン接種でも,特に自己免疫疾患患者において,自己抗体を誘導する可能性が疑問視されてきた.米国Yale大学から,全身の自己抗体をスクリーニングできるRapid Extracellular Antigen Profiling(REAP)法を用いて,健常者145名,自己免疫疾患患者38名,mRNAワクチン関連心筋炎患者8名のワクチン接種後の抗体反応を検討した研究が報告された.方法として,ワクチン接種前後の血液における自己抗体を測定し,これをCOVID-19患者における自己抗体と比較した.ほとんどの人が接種後に強固なウイルス特異的抗体応答を示した.そしてCOVID-19感染者では多くの自己抗体が誘導されたのに対し,ワクチンは上記のいずれの群においても自己抗体の誘導を来さなかった(図3).以上より,mRNAワクチンは,SARS-CoV-2に対する抗体を誘導するが,感染とは異なり自己抗体反応を来さないことが示された.著者らは感染に頼るのではなく,ウイルスに対する防御免疫を生成するワクチンの利点を強調している.→ この情報は重要で,関節リウマチなどの自己免疫疾患を将来発症するリスクを考えると,積極的に感染して免疫をつけるなど考えないほうが良いと思われる.
Nat Commun 14, 1299 (2023).(doi.org/10.1038/s41467-023-36686-8)
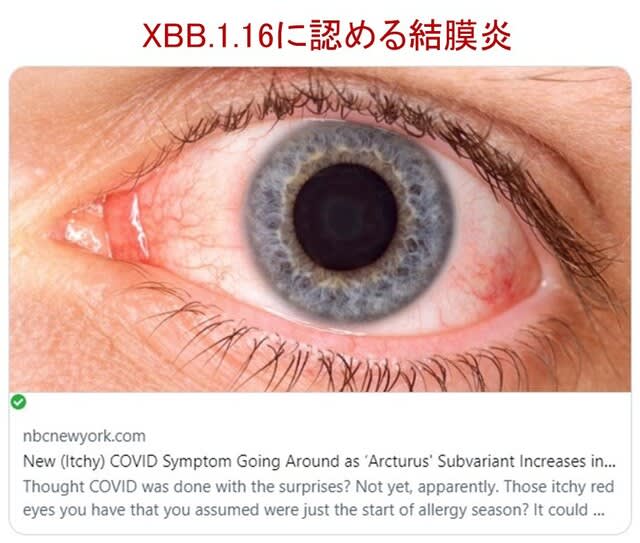
◆XBB.1.16は幼児に多く感染を認め,結膜炎を呈する.
現在インドの多くの地域でCOVID-1が急増している.オミクロン株の新しい亜種であるXBB.1.16は,オミクロンの他の亜種よりも攻撃的,免疫回避的であり,この特徴が感染急増の原因となっている.米国でも現在,XBB.1.16が増加している.プレプリント論文だが,北インドの小児科病院における感染小児の臨床像について報告された.年長児よりも幼児に感染を多く認め,軽度の呼吸器疾患が主徴であった.注目すべき所見として,感染児の42.8%に粘液性分泌物やまぶたの粘着を伴うかゆみのある非化膿性結膜炎を認めている(図4).入院を必要とした子どもは一人もいなかった.対症療法ですべて回復した.→ アレルギー性結膜炎との鑑別が難しいかもしれない.
medRxiv. April 20, 2023.(doi.org/10.1101/2023.04.18.23288715)
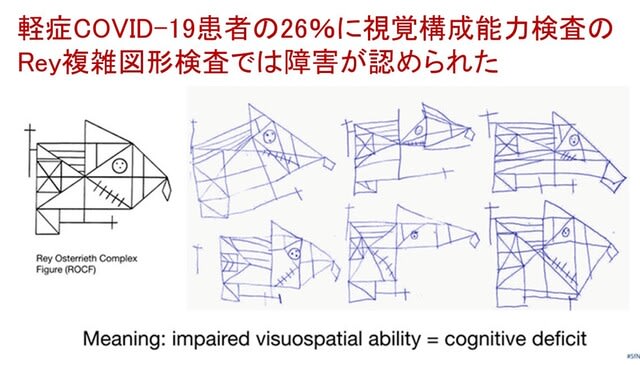
◆軽症COVID-19の約4分の1に視覚構成障害を認め,それに対応する脳構造変化や免疫マーカーの異常を認める.
ブラジルから,COVID-19患者の中で最も多いものの,研究がなされていない軽症例についての検討が報告された.軽症COVID-19から回復後,少なくとも4ヶ月経過した成人を対象に,神経心理学的検査を行い,さらに眼科的検査,免疫マーカー測定,構造MRIおよび18FDG-PETも施行し,脳の変化と臨床症候の相関を解析した.多くの神経心理学的検査での障害の頻度は8%前後であったが,視覚構成能力の検査であるレイRey複雑図形検査では26%という高頻度の障害が認められた(図5).この変化は,脳画像検査の変化と相関し,かつ末梢免疫マーカーのupregulationとも相関していた.現在,軽症感染者が多数存在するが,より包括的な認知機能障害の評価とフォローアップを行い,症状の持続やリハビリの必要性を明らかにする必要がある.
Mol Psychiatry 28, 553–563 (2023).(doi.org/10.1038/s41380-022-01632-5)
上図の引用元
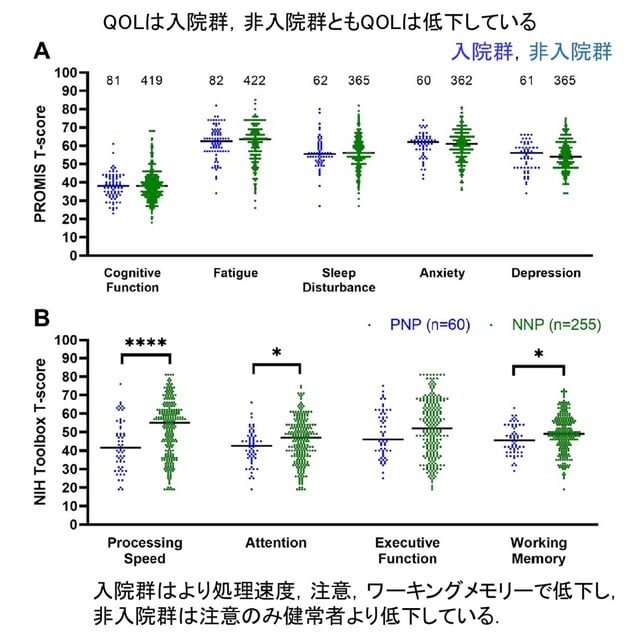
◆ワクチンやブースターの接種にもかかわらず,long COVIDはQOLに悪影響し,かつ入院の有無で認知機能障害パターンに違いがある.
米国から入院の有無(=重症度)による神経後遺症(Neuro-PASC)の特徴の違いを検討する目的で,入院患者連続100名と非入院患者500名を比較した前方視的研究が報告された.2020年5月から2021年8月の間に専門外来で評価された患者が対象である.入院群は非入院群よりも高齢で(53.9歳 vs 44.9歳),既往症の有病率が高かった.発症から平均6.8ヶ月後の主な神経症状はBrain fog(81.2%),頭痛(70.3%),めまい(49.5%)で,嗅覚障害,味覚障害,筋痛だけは非入院群でより高頻度であった(59対39%,57.6対39%,50.4対33%,すべてp < 0.003).入院群は非入院群より神経学診察に異常をきたす頻度が高かった(62.2 vs 37%,p < 0.0001).両群とも,認知機能,疲労,睡眠,不安,抑うつの領域でQOLが損なわれていた(図6A).入院群は,非入院群および健常者に比べ,処理速度,注意,ワーキングメモリーのタスクが不良であった.一方,非入院群は,注意のみ健常者より不良であった.以上より,ワクチンやブースターの接種にもかかわらず,Neuro-PASCは発生し続け,入院・非入院にかかわらず,QOLに影響を及ぼす神経症状が持続していた.しかし両群で併存疾患,神経症候,認知機能障害のパターンに大きな違いがあることから,特徴に合った介入が必要である.
Ann Neurol. 2023 Mar 26.(doi.org/10.1002/ana.26649)
◆long COVID患者では,予想に反して若年群での認知機能障害が最も顕著で,不均一である.
スペインから,COVID-19後遺症患者の種々の認知領域を検討した研究が報告された.対象は26歳から64歳(平均47.48歳)の214名(女性85%)で,処理速度,注意,遂行機能,言語モダリティをオンラインで調査した.年齢により3群(26-39歳;29名,40-49歳;97名,50-64歳;88名)に分類し,年齢の影響も検討した.まず少なくとも85%の患者が1つの神経心理学的検査で障害を示した.中でも注意と遂行機能は,重度の障害を持つ者の頻度が高かった.注意障害は患者の年齢に関係なく,各群の25%以上が中程度の障害を示した.一方,処理速度や言語記憶の障害は,若年群は高齢群に比べてかなり不良であった.予想に反して,ほぼすべてのタスクにおいて,年齢が上がるほど障害が軽くなった.つまり高齢群では,注意とスピード処理に軽度の障害があるのみで,認知機能は比較的保たれていたが,若年群は最も顕著で不均一な認知機能障害を示した.著者は,加齢は免疫系を弱めため,自己免疫反応も弱くなることから,自己免疫仮説を支持する結果であると考察している.
Sci Rep 13, 6378 (2023).(doi.org/10.1038/s41598-023-32939-0)
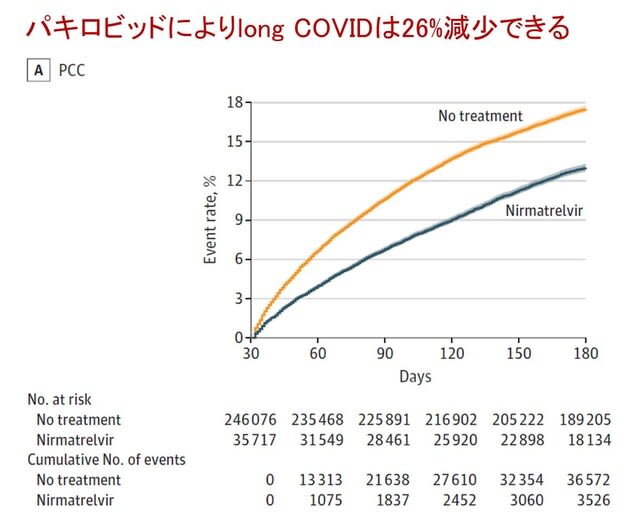
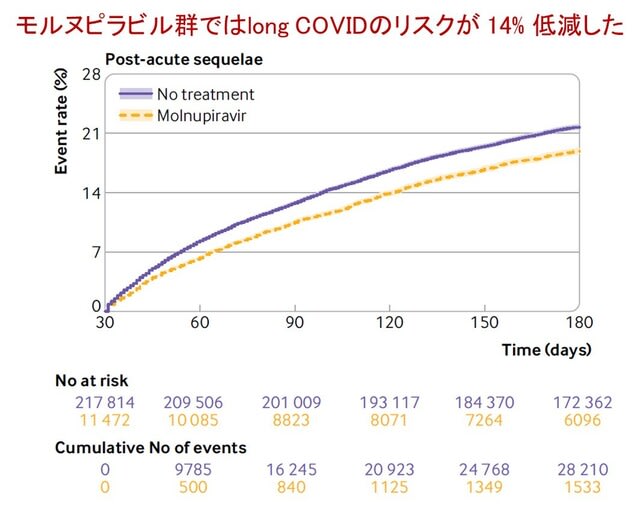
◆抗ウイルス剤はやはりlong COVIDの発症を抑制する.
米国から感染後5日以内の抗ウイルス剤モルヌピラビルが,急性期以降の有害な健康アウトカムのリスク低減と関連しているかを検討したコホート研究が報告された.2022年1月からの1年間に感染し,重症化する危険因子が少なくとも1つある患者22万9286人が登録された.うち1万1472名はモルヌピラビルの処方を受け,21万7814名は抗ウイルス薬や抗体治療を受けなかった.無治療群と比較して,モルヌピラビル群ではPASCのリスクが低減した(図7:相対リスク0.86,180日後の絶対リスク低減率2.97%),急性期以降の死亡(ハザード比0.62,0.87%),急性期以降の入院(0.86,1.32%)も低下した.後遺症13項目のうち,不整脈,肺塞栓症,深部静脈血栓症,疲労・倦怠感,肝疾患,急性腎障害,筋肉痛,認知機能障害の8項目のリスク低減と関連した.PASCリスクの低減はワクチン未接種者,1~2回のワクチン接種者,ブースター接種者,初感染および再感染者,いずれにおいても認められた.重症化リスクの高い感染者において,感染5日以内にモルヌピラビルを使用することは,14%と軽度ではあるがPASCのリスクを低減する.→ long COVIDの防止にはワクチンと抗ウイルス剤ということになる.
BMJ 2023;381:e074572(doi.org/10.1136/bmj-2022-074572)
ワクチン接種の必要性について議論がなされていますが,それを考える上で有用な知見が報告されました.感染による自然免疫とワクチン接種の大きな違いとして,mRNAワクチン接種では自己抗体が誘導されないことが示されました.COVID-19感染は自己抗体産生を介して,種々の自己免疫疾患のリスク因子となることが2021年に報告されていましたので,ワクチン接種はたとえ自己免疫疾患患者でも自己抗体を誘導しないことが分かったのは重要な情報だと思います.
一方,オミクロン株になって呼吸器感染症というより神経感染症としての側面がクローズアップされています.軽症感染でも視覚構成障害が4分の1の症例に生じていることは大きな驚きですし,またlong COVIDでは若年者ほど認知機能障害の程度が目立つことも予想外でした.オミクロンによるCOVID-19では,①高齢者・基礎疾患を有する患者の重症化,②重症感染者の認知症,軽症感染者の視覚構成障害といった脳へのダメージ,③long COVID患者における脳へのダメージ(急性期の重症度によりその特徴が異なる),④アルツハイマー病やALSなどの神経疾患の発症リスク上昇といった問題が議論されています.
◆2価ワクチンブースターは重症化リスクが高い群の入院・死亡を接種120日まで抑制する.
イスラエルから,COVID-19の2価mRNAワクチンブースター接種の入院と死亡抑制効果を検討した研究が報告された.対象は2022年9月から2023年1月の間の65歳以上の56万9519人で,うち13万4215人(24%)が2価mRNAワクチンブースター接種を受けた.接種後120日まで,COVID-19による入院は,接種群32名と非接種群541名発生した(調整ハザード比0.28;図1).入院の絶対リスク低減率は0.089%で,入院1件を防ぐために接種が必要な人数は1118人であった.以上より,重症化リスクが高い集団における2価mRNAワクチンブースター接種の重要性が確認された.ただしより長期間の観察が必要である.→ 重症化予防効果の持続期間は4ヶ月までしか証明されていないので,とくに高齢者や基礎疾患がある人は6ヶ月で接種したほうが無難だろう.それ以外の人は年1回接種になるわけだが,免疫機能には個人差があるため一定頻度で重症化が生じることや,後述する認知機能への影響が問題になるのだろう.
Lancet Infect Dis. April 13, 2023(doi.org/10.1016/S1473-3099(23)00122-6)

◆COVID-19発症後,多くの自己免疫疾患の新規発症リスクが大幅に上昇する.
総説.COVID-19発症後の自己免疫疾患のリスク増加は,症例報告や小規模の症例集積研究で示唆されてきたが,これを強く裏付ける大規模コホート研究が米,独,英から3つ報告された.リスクの増加は約20~40%でほぼ一致している.非常に多くの自己免疫疾患でハザード比の増加が認められる(図2).COVID-19の重症度は,軽度から中等度の患者で,発症リスクが高かった.一部の疾患を除き,年齢,性別,人種による差は認めなかった.注目されている自己抗体は,EBウイルスを含むヘルペスウイルスに対するものである.EBウイルスのウイルス再活性化はlong COVIDのメカニズムの1つとして考えられている.→ EBウイルスは多発性硬化症の病因としても注目されている.最近,インフルエンザウイルスのようなCOVID-19を含まないウイルス感染であってもアルツハイマー病やALSの発症リスクを大幅に高めることが報告されているので,おそらくCOVID-19感染に伴う神経疾患の発症は今後,増加すると予測される.
Eric Topl. The heightened risk of autoimmune diseases after Covid. April 24, 2023.

◆ワクチン接種は感染とは異なり自己抗体の誘導を伴わずに,抗ウイルス免疫の恩恵を受けることができる.
mRNAワクチンが導入されて以来,予防接種と感染による自然免疫のどちらがより優れた予防効果をもたらすかが議論されてきた.ワクチンはCOVID-19の重症度を劇的に低下させるが,まれに副反応を引き起こす.またSARS-CoV-2感染が自己抗体を誘導することから,ワクチン接種でも,特に自己免疫疾患患者において,自己抗体を誘導する可能性が疑問視されてきた.米国Yale大学から,全身の自己抗体をスクリーニングできるRapid Extracellular Antigen Profiling(REAP)法を用いて,健常者145名,自己免疫疾患患者38名,mRNAワクチン関連心筋炎患者8名のワクチン接種後の抗体反応を検討した研究が報告された.方法として,ワクチン接種前後の血液における自己抗体を測定し,これをCOVID-19患者における自己抗体と比較した.ほとんどの人が接種後に強固なウイルス特異的抗体応答を示した.そしてCOVID-19感染者では多くの自己抗体が誘導されたのに対し,ワクチンは上記のいずれの群においても自己抗体の誘導を来さなかった(図3).以上より,mRNAワクチンは,SARS-CoV-2に対する抗体を誘導するが,感染とは異なり自己抗体反応を来さないことが示された.著者らは感染に頼るのではなく,ウイルスに対する防御免疫を生成するワクチンの利点を強調している.→ この情報は重要で,関節リウマチなどの自己免疫疾患を将来発症するリスクを考えると,積極的に感染して免疫をつけるなど考えないほうが良いと思われる.
Nat Commun 14, 1299 (2023).(doi.org/10.1038/s41467-023-36686-8)

◆XBB.1.16は幼児に多く感染を認め,結膜炎を呈する.
現在インドの多くの地域でCOVID-1が急増している.オミクロン株の新しい亜種であるXBB.1.16は,オミクロンの他の亜種よりも攻撃的,免疫回避的であり,この特徴が感染急増の原因となっている.米国でも現在,XBB.1.16が増加している.プレプリント論文だが,北インドの小児科病院における感染小児の臨床像について報告された.年長児よりも幼児に感染を多く認め,軽度の呼吸器疾患が主徴であった.注目すべき所見として,感染児の42.8%に粘液性分泌物やまぶたの粘着を伴うかゆみのある非化膿性結膜炎を認めている(図4).入院を必要とした子どもは一人もいなかった.対症療法ですべて回復した.→ アレルギー性結膜炎との鑑別が難しいかもしれない.
medRxiv. April 20, 2023.(doi.org/10.1101/2023.04.18.23288715)

◆軽症COVID-19の約4分の1に視覚構成障害を認め,それに対応する脳構造変化や免疫マーカーの異常を認める.
ブラジルから,COVID-19患者の中で最も多いものの,研究がなされていない軽症例についての検討が報告された.軽症COVID-19から回復後,少なくとも4ヶ月経過した成人を対象に,神経心理学的検査を行い,さらに眼科的検査,免疫マーカー測定,構造MRIおよび18FDG-PETも施行し,脳の変化と臨床症候の相関を解析した.多くの神経心理学的検査での障害の頻度は8%前後であったが,視覚構成能力の検査であるレイRey複雑図形検査では26%という高頻度の障害が認められた(図5).この変化は,脳画像検査の変化と相関し,かつ末梢免疫マーカーのupregulationとも相関していた.現在,軽症感染者が多数存在するが,より包括的な認知機能障害の評価とフォローアップを行い,症状の持続やリハビリの必要性を明らかにする必要がある.
Mol Psychiatry 28, 553–563 (2023).(doi.org/10.1038/s41380-022-01632-5)

上図の引用元
◆ワクチンやブースターの接種にもかかわらず,long COVIDはQOLに悪影響し,かつ入院の有無で認知機能障害パターンに違いがある.
米国から入院の有無(=重症度)による神経後遺症(Neuro-PASC)の特徴の違いを検討する目的で,入院患者連続100名と非入院患者500名を比較した前方視的研究が報告された.2020年5月から2021年8月の間に専門外来で評価された患者が対象である.入院群は非入院群よりも高齢で(53.9歳 vs 44.9歳),既往症の有病率が高かった.発症から平均6.8ヶ月後の主な神経症状はBrain fog(81.2%),頭痛(70.3%),めまい(49.5%)で,嗅覚障害,味覚障害,筋痛だけは非入院群でより高頻度であった(59対39%,57.6対39%,50.4対33%,すべてp < 0.003).入院群は非入院群より神経学診察に異常をきたす頻度が高かった(62.2 vs 37%,p < 0.0001).両群とも,認知機能,疲労,睡眠,不安,抑うつの領域でQOLが損なわれていた(図6A).入院群は,非入院群および健常者に比べ,処理速度,注意,ワーキングメモリーのタスクが不良であった.一方,非入院群は,注意のみ健常者より不良であった.以上より,ワクチンやブースターの接種にもかかわらず,Neuro-PASCは発生し続け,入院・非入院にかかわらず,QOLに影響を及ぼす神経症状が持続していた.しかし両群で併存疾患,神経症候,認知機能障害のパターンに大きな違いがあることから,特徴に合った介入が必要である.
Ann Neurol. 2023 Mar 26.(doi.org/10.1002/ana.26649)

◆long COVID患者では,予想に反して若年群での認知機能障害が最も顕著で,不均一である.
スペインから,COVID-19後遺症患者の種々の認知領域を検討した研究が報告された.対象は26歳から64歳(平均47.48歳)の214名(女性85%)で,処理速度,注意,遂行機能,言語モダリティをオンラインで調査した.年齢により3群(26-39歳;29名,40-49歳;97名,50-64歳;88名)に分類し,年齢の影響も検討した.まず少なくとも85%の患者が1つの神経心理学的検査で障害を示した.中でも注意と遂行機能は,重度の障害を持つ者の頻度が高かった.注意障害は患者の年齢に関係なく,各群の25%以上が中程度の障害を示した.一方,処理速度や言語記憶の障害は,若年群は高齢群に比べてかなり不良であった.予想に反して,ほぼすべてのタスクにおいて,年齢が上がるほど障害が軽くなった.つまり高齢群では,注意とスピード処理に軽度の障害があるのみで,認知機能は比較的保たれていたが,若年群は最も顕著で不均一な認知機能障害を示した.著者は,加齢は免疫系を弱めため,自己免疫反応も弱くなることから,自己免疫仮説を支持する結果であると考察している.
Sci Rep 13, 6378 (2023).(doi.org/10.1038/s41598-023-32939-0)
◆抗ウイルス剤はやはりlong COVIDの発症を抑制する.
米国から感染後5日以内の抗ウイルス剤モルヌピラビルが,急性期以降の有害な健康アウトカムのリスク低減と関連しているかを検討したコホート研究が報告された.2022年1月からの1年間に感染し,重症化する危険因子が少なくとも1つある患者22万9286人が登録された.うち1万1472名はモルヌピラビルの処方を受け,21万7814名は抗ウイルス薬や抗体治療を受けなかった.無治療群と比較して,モルヌピラビル群ではPASCのリスクが低減した(図7:相対リスク0.86,180日後の絶対リスク低減率2.97%),急性期以降の死亡(ハザード比0.62,0.87%),急性期以降の入院(0.86,1.32%)も低下した.後遺症13項目のうち,不整脈,肺塞栓症,深部静脈血栓症,疲労・倦怠感,肝疾患,急性腎障害,筋肉痛,認知機能障害の8項目のリスク低減と関連した.PASCリスクの低減はワクチン未接種者,1~2回のワクチン接種者,ブースター接種者,初感染および再感染者,いずれにおいても認められた.重症化リスクの高い感染者において,感染5日以内にモルヌピラビルを使用することは,14%と軽度ではあるがPASCのリスクを低減する.→ long COVIDの防止にはワクチンと抗ウイルス剤ということになる.
BMJ 2023;381:e074572(doi.org/10.1136/bmj-2022-074572)