今回のキーワードは,集団免疫の獲得は困難?ABO血液型と重症化,死亡を予測する指標,欧州におけるneuro COVID-19,特異的脳波所見?中枢神経障害の血漿バイオマーカー,新規治療(回復患者血漿輸血の安全性,抗GM-CSFモノクローナル抗体)です.
集団免疫は,集団の中に占める免疫を持つ人の割合を増やすことで,その集団の中で流行を起こさなくする作用を指します.スウェーデンは強力な介入は行わず,集団免疫を獲得することで流行を封じ込める方針を取っています.この実現のためには感染防御につながる善玉の抗体(中和抗体)が高力価で,長期間存在する必要がありますが,最初に紹介する無症状感染者と回復期患者に対する2つの研究から,一度感染したらそれで安心というわけではない可能性が高くなってきました.
◆無症状感染者はウイルス抗体価が低く,回復早期に陰性化してしまう.
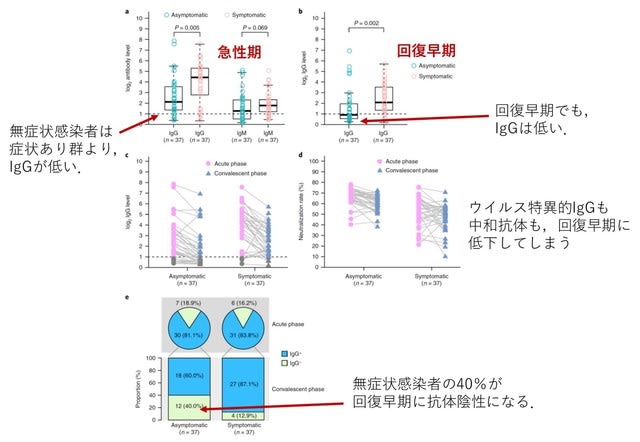
無症状感染者の臨床像と抗体に関する中国からの報告.濃厚接触者に対し行なったPCRで陽性であった178名のうち,37名(20.8%)が無症状感染者であった.無症状感染群のウイルス排出期間(中央値)は19日で,症状あり群37名の14日より長かった(P = 0.028).またウイルス曝露から3~4週後にウイルス特異的IgG抗体が検出された頻度は,無症状感染群81.1%,症状あり群83.8%で,IgM抗体はそれぞれ62.2%,78.4%であった.しかし無症状感染群は,症状あり群と比べIgG抗体価が低く(p=0.005),この傾向は回復早期にも持続していた.驚いたことに,IgG抗体価は回復早期という短い期間で,無症状感染群の93.3%,症状あり群の96.8%の症例で低下し,かつ抗体価も前値の71.1%,76.2%に低下していた(図1).偽ウイルスを用いた中和活性はそれぞれの群で81.1%,62.2%の症例で低下し,低下率はそれぞれ8.3%, 11.7%であった.回復早期で,無症状感染群の40%,症状あり群の12.9%がIgG陰性(seronegative)となった.→ 回復早期でのウイルス特異的 IgG および中和抗体レベルの低下は,集団免疫の獲得が難しい可能性を示唆する.Nat Med (2020). (doi.org/10.1038/s41591-020-0965-6)
◆回復期患者血漿の中和抗体価はばらつきが大きく,大半は低力価.
回復期患者149名における中和抗体についての米国からの報告.発症から平均39日後に採取された血漿を用いて,偽ウイルスを用いた中和抗体価を調べるとばらつきが大きく,全体の33%は1:50未満,79%は1:1,000未満で,1:5000を超える力価を示したのはわずか1%であった.抗体配列決定の結果,受容体結合ドメイン(RBD)特異的メモリーB細胞のクローンが拡大しており,各個人に密接に関連した抗体を発現していることが明らかになった.低い力価にもかかわらず,RBDの3つの異なるエピトープに対する抗体は,50%阻害濃度(IC50値)がng/mLという低い値で中和できた.→ ほとんどの回復期血漿には,高力価の中和抗体は含まれていない.しかし強力な抗ウイルス活性を持つRBD特異的な抗体がすべての患者で発見されたことから,このような抗体を誘導するように設計されたワクチンは有効である可能性がある.Nature. Jun 18, 2020. (doi.org/10.1038/s41586-020-2456-9)
◆重症化に関連する2つ遺伝子座の同定 ~O型は防御的に作用する~
イタリアとスペインの7病院で,呼吸不全をきたした重症患者1980名を対象としたゲノムワイド関連解析が行われた.この結果,重症化に関わる遺伝子座として,3p21.31(オッズ比,1.77)および9q34.2(オッズ比,1.32)が同定された.年齢と性を補正した解析でもこれらは有意であった.問題はこれらの遺伝子座のいずれの遺伝子産物が重症化に影響するかである.前者にはSLC6A20,LZTFL1,CCR9,FYCO1,CXCR6,XCR1という複数の遺伝子が存在し,後者はABO血液型遺伝子座と一致していた(図2).後者については,A型の重症化リスクは他の血液型よりも高く(オッズ比1.45),逆にO型では他の血液群と比べて保護効果が認められた(オッズ比0.65).前者の遺伝子の中で注目されるのは,ナトリウム-イミノ酸トランスポーター1(SIT1)をコードするSLC6A20遺伝子で,ウイルス受容体ACE2と相互作用することが知られている.またCCR9やCXCR6はケモカイン受容体をコードする遺伝子であり,病態への関与が推測される.NEJM. June 17, 2020. (doi.org/10.1056/NEJMoa2020283)

◆死亡率を予測する指標;IL-6とCD8+ T細胞数.
院内死亡率の予測を可能とするために,武漢の2施設の1,018名の患者を対象とした後方視的研究が行われた.生存患者と比較して,すべてのTリンパ球サブセット数は,死亡者で顕著に低く(P < 0.001),特にCD8+ T細胞(96.89 vs 203.98 cells/μl,P < 0.001)は低値であった.検討したすべてのサイトカインの中で,IL-6が最も上昇し,生存者と比較し10倍以上の上昇を示した(56.16 vs 5.36 pg/mL, P < 0.001).交絡因子を調整した後,IL-6 > 20 pg/mL(オッズ比9.781)およびCD8+ T細胞数 < 165 cells/μl(オッズ比5.930)が院内死亡率と関連していることが分かった.すべての患者を,IL-6およびCD8+ T細胞のレベルに応じて4つのグループに分けたところ,<span style="color:blue;">両者とも異常のグループは,他のグループに比べて高齢者,男性が多く,併存疾患,人工呼吸器装着,ICU入院,ショック,死亡のすべての割合が高かった(P < 0.001;図3).さらに,IL-6(>20 pg/mL)とCD8+T細胞数(<165 cells/μl)を組み合わせたモデルのROC曲線は良好な識別性を示した.→ 今後,IL-6とCD8+ T細胞数を用いて,患者を4つのリスクカテゴリーに層別化し,生命予後予測をすることができる.JCI Insight. 2020 Jun 16;139024. (doi.org/10.1172/jci.insight.139024)
◆神経症状(1)神経合併症の頻度に関するヨーロッパの検討.
欧州神経学会(EAN)のタスクフォースによる神経合併症(neuro COVID-19と名付けている)に関する調査が報告された.オンラインアンケートにて,EAN学会員をはじめとする世界中の医師2,343名(ヨーロッパの神経内科医が82.0%)からデータを収集した.頻度の高い神経学的所見は,<span style="color:blue;">頭痛(61.9%),筋痛(50.4%),無嗅症(49.2%),味覚障害(39.8%),意識障害(29.3%),精神運動性動揺(26.7%)であった.脳症,急性脳血管障害はいずれも21.0%であった.神経学的合併症は,複数の全身症状を有する患者に多くみられ,また感染のいずれに時期にも発生していた.Eur J Neurol. June 17. 2020. (doi.org/10.1111/ene.14407)
◆神経症状(2)特異的脳波所見?
フランスからの報告.2020年3月に,原因不明の意識レベルの変化,意識消失,反応性の低下などのため脳波検査を行なったCOVID-19重症入院患者26名の検討.このうち,意識障害や眼球・顔面のミオクローヌスなどを呈した5名で,てんかん放電を伴わない,高振幅,前頭優位の単形デルタ波からなる周期的放電を認めた(図4).この所見が生じるメカニズムは不明で,薬剤による鎮静や低酸素・虚血などの影響も否定できないが,COVID-19に直接関連した中枢神経障害の可能性もある.いずれにしても,経過中,意識障害やミオクローヌスのような発作性の運動異常症を合併した場合には,脳波は有用な検査である.Ann Neurol. June 13, 2020. (doi.org/10.1002/ana.25814)

◆神経症状(3)中枢神経障害の血漿バイオマーカー.
スウェーデンなどからの報告.47名(軽症20名,中等症9名,重症18名を含む)を対象として,一分子アレイ「Simoa」を用いて,中枢神経障害の2つの血漿バイオマーカー候補として,ニューロフィラメント軽鎖(NfL)(軸索内ニューロン損傷のマーカー)と,グリア線維性酸性タンパク質(GFAP)(アストロサイト活性化/損傷のマーカー)を測定した.対照は年齢をマッチさせた33名とした.この結果,重症患者では,GFAP(p=0.001)とNfL(p<0.001)の血漿中濃度が対照群に比べて高値であった.またGFAPは中等症患者でも増加していた(p=0.03).重症患者では,経時的観察で,血漿中GFAPのピークは減少したが(p<0.01),NfLは持続的に増加した(p<0.01).→ 中等症および重症患者における神経細胞傷害とグリア活性化が神経化学的に示された.今後,臨床的イベントとの関連などについて検討する必要がある.Neurology. June 16, 2020. (doi.org/10.1212/WNL.0000000000010111)
◆新規治療(1)回復患者血漿輸血の安全性.
ワクチンが開発されていない現状において,回復患者血漿輸血は,唯一可能な抗体ベースの治療法である.米国から,重症または致死的な入院成人5000名を対象に,ABO適合ヒト回復期血漿を輸血した後の安全性を検討した論文が報告された.輸血後4時間以内の重篤な有害事象の発生率は 1%未満で,死亡率は0.3%であった.36件の重篤な有害事象のうち,死亡4件,輸血関連循環過負荷7件,輸血関連急性肺損傷11件,重度のアレルギー性輸血反応3件を含む輸血関連疑い事象が25件報告された.しかし,治療担当医師が確実に回復期血漿輸血に関連していると判断したものは2件のみであった.7日間の死亡率は14.9%だったが,もともと重症患者が多いことを考えると,死亡率は高いとは言えない. COVID-19に対する回復期血漿輸血は安全である.→ すでに5000名に対して,回復患者血漿輸血が行われていたことに驚く.J Clin Invest. June 11, 2020.(https://doi.org/10.1172/JCI140200)
◆新規治療(2)抗GM-CSFモノクローナル抗体.
イタリアの単施設での観察研究.GM-CSFは受容体に結合し,多彩な炎症を促進する.このため抗GM-CSFモノクローナル抗体(マブリリムマブ)単回静脈内投与(6 mg/kg)を標準治療に追加し,予後が改善するかを検討した.対象は重度の肺炎,低酸素症,全身性炎症(LDH上昇に加えて,CRPかフェリチンも上昇)で入院した18歳以上の患者とした.主要評価項目は,臨床的改善までの期間とした.副次評価項目は,臨床的改善を達成した患者の割合,生存率などとした(図5).人工呼吸器を使用していない患者13名にマブリリムマブを投与し,対照群26名には標準治療を行なった.マブリマムマブ群では対照群に比べて改善が早かった(8日対19日,p=0.0001).28日間の追跡期間中,マブリリムマブ群では患者死亡はなく,対照群では7名(27%)が死亡した(p=0.086).28日目にはマブリマムマブ群では全例,対照群では17例(65%)に臨床的改善が認められた(p=0.030).マブリリムマブの忍容性は良好であった.→ マブリリムマブは,重症肺炎および全身性炎症を示す人工呼吸器未装着患者において予後の改善をもたらす可能性がある.大規模なランダム化比較試験が必要である.Lancet Rheumatology. June 16, 2020.(doi.org/10.1016/S2665-9913(20)30170-3)

集団免疫は,集団の中に占める免疫を持つ人の割合を増やすことで,その集団の中で流行を起こさなくする作用を指します.スウェーデンは強力な介入は行わず,集団免疫を獲得することで流行を封じ込める方針を取っています.この実現のためには感染防御につながる善玉の抗体(中和抗体)が高力価で,長期間存在する必要がありますが,最初に紹介する無症状感染者と回復期患者に対する2つの研究から,一度感染したらそれで安心というわけではない可能性が高くなってきました.
◆無症状感染者はウイルス抗体価が低く,回復早期に陰性化してしまう.
無症状感染者の臨床像と抗体に関する中国からの報告.濃厚接触者に対し行なったPCRで陽性であった178名のうち,37名(20.8%)が無症状感染者であった.無症状感染群のウイルス排出期間(中央値)は19日で,症状あり群37名の14日より長かった(P = 0.028).またウイルス曝露から3~4週後にウイルス特異的IgG抗体が検出された頻度は,無症状感染群81.1%,症状あり群83.8%で,IgM抗体はそれぞれ62.2%,78.4%であった.しかし無症状感染群は,症状あり群と比べIgG抗体価が低く(p=0.005),この傾向は回復早期にも持続していた.驚いたことに,IgG抗体価は回復早期という短い期間で,無症状感染群の93.3%,症状あり群の96.8%の症例で低下し,かつ抗体価も前値の71.1%,76.2%に低下していた(図1).偽ウイルスを用いた中和活性はそれぞれの群で81.1%,62.2%の症例で低下し,低下率はそれぞれ8.3%, 11.7%であった.回復早期で,無症状感染群の40%,症状あり群の12.9%がIgG陰性(seronegative)となった.→ 回復早期でのウイルス特異的 IgG および中和抗体レベルの低下は,集団免疫の獲得が難しい可能性を示唆する.Nat Med (2020). (doi.org/10.1038/s41591-020-0965-6)

◆回復期患者血漿の中和抗体価はばらつきが大きく,大半は低力価.
回復期患者149名における中和抗体についての米国からの報告.発症から平均39日後に採取された血漿を用いて,偽ウイルスを用いた中和抗体価を調べるとばらつきが大きく,全体の33%は1:50未満,79%は1:1,000未満で,1:5000を超える力価を示したのはわずか1%であった.抗体配列決定の結果,受容体結合ドメイン(RBD)特異的メモリーB細胞のクローンが拡大しており,各個人に密接に関連した抗体を発現していることが明らかになった.低い力価にもかかわらず,RBDの3つの異なるエピトープに対する抗体は,50%阻害濃度(IC50値)がng/mLという低い値で中和できた.→ ほとんどの回復期血漿には,高力価の中和抗体は含まれていない.しかし強力な抗ウイルス活性を持つRBD特異的な抗体がすべての患者で発見されたことから,このような抗体を誘導するように設計されたワクチンは有効である可能性がある.Nature. Jun 18, 2020. (doi.org/10.1038/s41586-020-2456-9)
◆重症化に関連する2つ遺伝子座の同定 ~O型は防御的に作用する~
イタリアとスペインの7病院で,呼吸不全をきたした重症患者1980名を対象としたゲノムワイド関連解析が行われた.この結果,重症化に関わる遺伝子座として,3p21.31(オッズ比,1.77)および9q34.2(オッズ比,1.32)が同定された.年齢と性を補正した解析でもこれらは有意であった.問題はこれらの遺伝子座のいずれの遺伝子産物が重症化に影響するかである.前者にはSLC6A20,LZTFL1,CCR9,FYCO1,CXCR6,XCR1という複数の遺伝子が存在し,後者はABO血液型遺伝子座と一致していた(図2).後者については,A型の重症化リスクは他の血液型よりも高く(オッズ比1.45),逆にO型では他の血液群と比べて保護効果が認められた(オッズ比0.65).前者の遺伝子の中で注目されるのは,ナトリウム-イミノ酸トランスポーター1(SIT1)をコードするSLC6A20遺伝子で,ウイルス受容体ACE2と相互作用することが知られている.またCCR9やCXCR6はケモカイン受容体をコードする遺伝子であり,病態への関与が推測される.NEJM. June 17, 2020. (doi.org/10.1056/NEJMoa2020283)

◆死亡率を予測する指標;IL-6とCD8+ T細胞数.
院内死亡率の予測を可能とするために,武漢の2施設の1,018名の患者を対象とした後方視的研究が行われた.生存患者と比較して,すべてのTリンパ球サブセット数は,死亡者で顕著に低く(P < 0.001),特にCD8+ T細胞(96.89 vs 203.98 cells/μl,P < 0.001)は低値であった.検討したすべてのサイトカインの中で,IL-6が最も上昇し,生存者と比較し10倍以上の上昇を示した(56.16 vs 5.36 pg/mL, P < 0.001).交絡因子を調整した後,IL-6 > 20 pg/mL(オッズ比9.781)およびCD8+ T細胞数 < 165 cells/μl(オッズ比5.930)が院内死亡率と関連していることが分かった.すべての患者を,IL-6およびCD8+ T細胞のレベルに応じて4つのグループに分けたところ,<span style="color:blue;">両者とも異常のグループは,他のグループに比べて高齢者,男性が多く,併存疾患,人工呼吸器装着,ICU入院,ショック,死亡のすべての割合が高かった(P < 0.001;図3).さらに,IL-6(>20 pg/mL)とCD8+T細胞数(<165 cells/μl)を組み合わせたモデルのROC曲線は良好な識別性を示した.→ 今後,IL-6とCD8+ T細胞数を用いて,患者を4つのリスクカテゴリーに層別化し,生命予後予測をすることができる.JCI Insight. 2020 Jun 16;139024. (doi.org/10.1172/jci.insight.139024)
◆神経症状(1)神経合併症の頻度に関するヨーロッパの検討.
欧州神経学会(EAN)のタスクフォースによる神経合併症(neuro COVID-19と名付けている)に関する調査が報告された.オンラインアンケートにて,EAN学会員をはじめとする世界中の医師2,343名(ヨーロッパの神経内科医が82.0%)からデータを収集した.頻度の高い神経学的所見は,<span style="color:blue;">頭痛(61.9%),筋痛(50.4%),無嗅症(49.2%),味覚障害(39.8%),意識障害(29.3%),精神運動性動揺(26.7%)であった.脳症,急性脳血管障害はいずれも21.0%であった.神経学的合併症は,複数の全身症状を有する患者に多くみられ,また感染のいずれに時期にも発生していた.Eur J Neurol. June 17. 2020. (doi.org/10.1111/ene.14407)
◆神経症状(2)特異的脳波所見?
フランスからの報告.2020年3月に,原因不明の意識レベルの変化,意識消失,反応性の低下などのため脳波検査を行なったCOVID-19重症入院患者26名の検討.このうち,意識障害や眼球・顔面のミオクローヌスなどを呈した5名で,てんかん放電を伴わない,高振幅,前頭優位の単形デルタ波からなる周期的放電を認めた(図4).この所見が生じるメカニズムは不明で,薬剤による鎮静や低酸素・虚血などの影響も否定できないが,COVID-19に直接関連した中枢神経障害の可能性もある.いずれにしても,経過中,意識障害やミオクローヌスのような発作性の運動異常症を合併した場合には,脳波は有用な検査である.Ann Neurol. June 13, 2020. (doi.org/10.1002/ana.25814)

◆神経症状(3)中枢神経障害の血漿バイオマーカー.
スウェーデンなどからの報告.47名(軽症20名,中等症9名,重症18名を含む)を対象として,一分子アレイ「Simoa」を用いて,中枢神経障害の2つの血漿バイオマーカー候補として,ニューロフィラメント軽鎖(NfL)(軸索内ニューロン損傷のマーカー)と,グリア線維性酸性タンパク質(GFAP)(アストロサイト活性化/損傷のマーカー)を測定した.対照は年齢をマッチさせた33名とした.この結果,重症患者では,GFAP(p=0.001)とNfL(p<0.001)の血漿中濃度が対照群に比べて高値であった.またGFAPは中等症患者でも増加していた(p=0.03).重症患者では,経時的観察で,血漿中GFAPのピークは減少したが(p<0.01),NfLは持続的に増加した(p<0.01).→ 中等症および重症患者における神経細胞傷害とグリア活性化が神経化学的に示された.今後,臨床的イベントとの関連などについて検討する必要がある.Neurology. June 16, 2020. (doi.org/10.1212/WNL.0000000000010111)
◆新規治療(1)回復患者血漿輸血の安全性.
ワクチンが開発されていない現状において,回復患者血漿輸血は,唯一可能な抗体ベースの治療法である.米国から,重症または致死的な入院成人5000名を対象に,ABO適合ヒト回復期血漿を輸血した後の安全性を検討した論文が報告された.輸血後4時間以内の重篤な有害事象の発生率は 1%未満で,死亡率は0.3%であった.36件の重篤な有害事象のうち,死亡4件,輸血関連循環過負荷7件,輸血関連急性肺損傷11件,重度のアレルギー性輸血反応3件を含む輸血関連疑い事象が25件報告された.しかし,治療担当医師が確実に回復期血漿輸血に関連していると判断したものは2件のみであった.7日間の死亡率は14.9%だったが,もともと重症患者が多いことを考えると,死亡率は高いとは言えない. COVID-19に対する回復期血漿輸血は安全である.→ すでに5000名に対して,回復患者血漿輸血が行われていたことに驚く.J Clin Invest. June 11, 2020.(https://doi.org/10.1172/JCI140200)
◆新規治療(2)抗GM-CSFモノクローナル抗体.
イタリアの単施設での観察研究.GM-CSFは受容体に結合し,多彩な炎症を促進する.このため抗GM-CSFモノクローナル抗体(マブリリムマブ)単回静脈内投与(6 mg/kg)を標準治療に追加し,予後が改善するかを検討した.対象は重度の肺炎,低酸素症,全身性炎症(LDH上昇に加えて,CRPかフェリチンも上昇)で入院した18歳以上の患者とした.主要評価項目は,臨床的改善までの期間とした.副次評価項目は,臨床的改善を達成した患者の割合,生存率などとした(図5).人工呼吸器を使用していない患者13名にマブリリムマブを投与し,対照群26名には標準治療を行なった.マブリマムマブ群では対照群に比べて改善が早かった(8日対19日,p=0.0001).28日間の追跡期間中,マブリリムマブ群では患者死亡はなく,対照群では7名(27%)が死亡した(p=0.086).28日目にはマブリマムマブ群では全例,対照群では17例(65%)に臨床的改善が認められた(p=0.030).マブリリムマブの忍容性は良好であった.→ マブリリムマブは,重症肺炎および全身性炎症を示す人工呼吸器未装着患者において予後の改善をもたらす可能性がある.大規模なランダム化比較試験が必要である.Lancet Rheumatology. June 16, 2020.(doi.org/10.1016/S2665-9913(20)30170-3)



























