今回のキーワードは,Long COVIDの認知症状は,高齢者,重症者で頻度が高い,COVID-19重症化予測にI型インターフェロン自己抗体と単球上のLAIR1の発現確認が有用,COVID-19感染が引き金となりギラン・バレー症候群は生じうるものの頻度は高くはない,アストラゼネカ・ワクチン後のギラン・バレー症候群は10万回接種あたり1件,アストラゼネカ・ワクチン接種後に血小板減少症を伴う脳静脈洞血栓症は重症の傾向,です.
最初に紹介する論文はLong COVIDついて検討した英国の大規模研究です.8100万人もの個人医療データ,すなわち電子健康記録(Electronic Health Record;EHR)が土台となっています.EHRには医療記録のほか,検査や放射線診断,薬剤,ワクチン接種データなどが含まれます.患者も自身のデータの一部にアクセスできます.重要なことは認可を受けた複数の医療機関の間でデータをやりとりできることです.一方,電子医療記録(EMR:Electronic Medical Record)という言葉があります.病院などの1つの医療機関内において患者の健康情報を保持するもので,紙カルテを電子記録に置き換えたものといえます.強調したいのは「日本ではEMRは普及しているものの,異なる医療機関でデータ共有ができず,EHRとなっていないこと」です.その理由はEMRをEHRにするためには,プライバシーやセキュリティという問題を解決する必要があるためです.そのためには全国規模でデータ収集,共有するための戦略や支援が不可欠で,それは政府にしかできないことです.医療の先進諸国では,政府がこうしたEHR連携を推進するためにさまざまな支援策を提供しています.日本がCOVID研究で苦戦している一因はここにあります.国民を守るため,日本でもEHRの導入が望まれます.
◆Long COVIDの認知症状は,高齢者,重症者で頻度が高い.
英国からlong COVIDの特徴を明らかにすることを目的とした研究が報告された.27万3618人のCOVID-19生存者を含む8100万人の患者の電子健康記録(EHR)データに基づいて,後方視的研究を行った.long-COVIDの9つの中核症状について検討を行った.結果として,COVID-19生存者(平均年齢46.3歳)のうち,発症からの6ヶ月間において,9つの中核症状の1つ以上を認めた割合は57.00%,うち3~6カ月の期間に認められたのは36.55%であった.同様の頻度を9症状ごとに検討すると,呼吸異常(18.71%および7.94%),疲労(12.82%および5.87%),胸/喉の痛み(12.60%および5. 71%),頭痛(8.67%および4.63%),その他の痛み(11.60%および7.19%),腹部症状(15.58%および8.29%),筋痛(3.24%および1.54%),認知症状(7.88%および3.95%),不安/抑うつ(22.82%および15.49%)であった(図1).
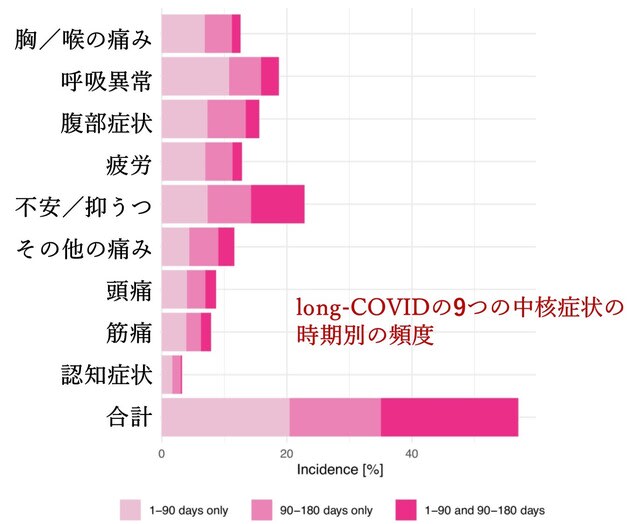
これらはインフルエンザ後よりも高頻度に認められた(ハザード比は1.44~2.04).9症状に影響する因子をspider plotにて示すと,男性では頭痛が少ないこと,45歳以上で認知症状が増えること,入院・ICU管理で認知症状,呼吸異常,疲労が増えることが分かる(図2).つまりLong COVIDの認知症状は高齢者,重症者でより頻度が高いことが分かる.ちなみに認知症状の定義はICD-10のR41(「認知機能および認識に関わるその他の症状および徴候」),G31.84(「軽度認知障害」),G30(「アルツハイマー病」)など,「ブレイン・フォグ」を呈する患者が受ける可能性のある診断コードを用いている.
PLoS Med. 2021 Sep 28;18(9):e1003773.(doi.org/10.1371/journal.pmed.1003773)

◆COVID-19重症化予測にI型インターフェロン自己抗体と単球上のLAIR1の発現確認が有用.
COVID-19患者の一部は,I型インターフェロン(IFN)に特異的な自己抗体を有することが報告されていた.しかし,I型IFN抗体の全身への影響は不明である.今回,COVID-19患者284名のI型IFN抗体量の免疫系への影響を検討した研究がオランダから報告された.I型IFN抗体は,最重症患者の19%,重症患者の6%の末梢血サンプルから検出されたが,中等~軽症患者では認められなかった(図3).
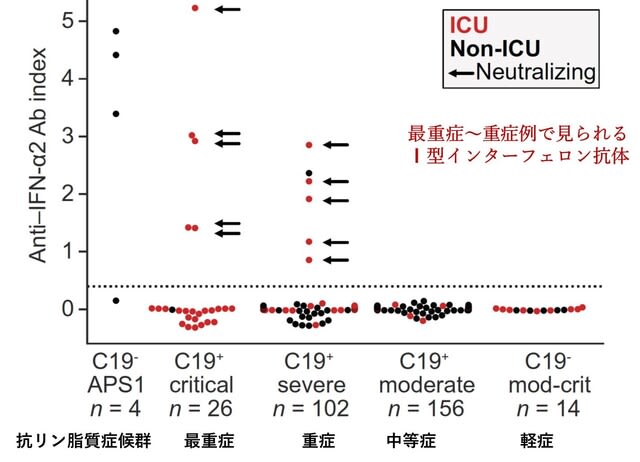
シングルセル・トランスクリプトミクスを用いると,重症患者の骨髄系細胞では,I型IFN刺激遺伝子(ISG-I)反応が欠如し,I型IFN抗体と遺伝子発現低下が逆相関していた.またこの遺伝子の発現低下は,抑制性受容体である白血球関連免疫グロブリン様受容体1(LAIR1)の単球上での発現増加と相関した.このLAIR1の発現は,重症者において病期の早い段階で認められた.以上より,重症COVID-19を予測するために,I型IFN自己抗体を早期から検索すること,ならびに単球上のLAIR1発現の増加を確認することが有用である可能性が示唆された.今後,LAIR1の病態への役割の解明が注目される.
Sci Transl Med. 2021 Sep 22;13(612):eabh2624.(doi.org/10.1126/scitranslmed.abh2624)
◆COVID-19感染が引き金となりギラン・バレー症候群は生じうるものの頻度は高くはない.
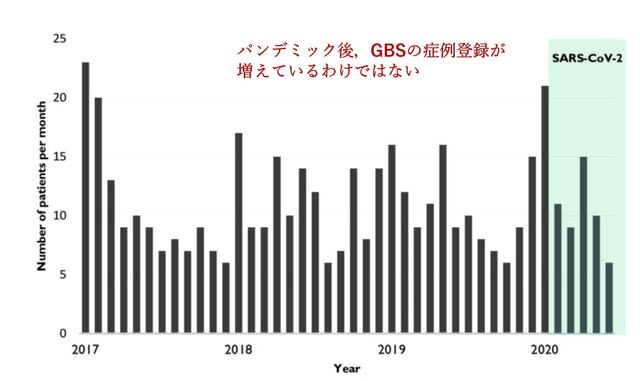
COVID-19感染後のギラン・バレー症候群(GBS)の報告はあるものの,多くの論文が症例報告や小規模な地域での後方視的研究であるため,その因果関係については不明である.International GBS Outcome Studyは,現在進行中の前向き観察コホート研究で,筋力低下の出現から2週間以内のGBS患者を登録している.2020年1月30日から2020年5月30日までのデータを用いて,GBS患者におけるCOVID-19感染と臨床像について検討を行った.GBS患者49名が対象となり,うち8名(16%)に感染が確認され,3名(6%)に感染の可能性があった.これら11名のうち2名は最近のCampylobacter jejuni感染を示唆する血清学的所見を認めた.11名の臨床像は感覚運動異常が8/11名(73%),顔面神経麻痺が7/11名(64%)と高頻度であった.電気生理学的検査を受けた8名すべて脱髄型であり,これは同時期および過去の患者よりも高頻度であった[14/30 (47%), P = 0.012および23/44 (52%), P = 0.016].感染から神経症状が出現するまでの期間は中央値16日であった.またパンデミック時の患者登録が例年に比べて増加しなかったことから(図4),COVID-19とGBSとの強い関連は考えにくかった.以上より,GBS患者における22%の感染頻度は高いことから,COVID-19感染が引き金となってGBSを来す可能性はあるものの,そのような症例は多くはないものと推測された.
Brain, 2021;, awab279.(doi.org/10.1093/brain/awab279)
◆アストラゼネカ・ワクチン後のギラン・バレー症候群は10万回接種あたり1件.
オーストラリアのサーベイランスシステムSAEFVICに報告されたGBS 14症例の検討が報告された. 2021年7月5日現在,調査が行われたビクトリア州ではアストラゼネカ・ワクチンが146万9620回,ファイザー・ワクチンが88万2279回接種されているが,14名すべてアストラゼネカ・ワクチンの初回接種と時間的に関連し,接種後4週間以内に症状が出現した.Campylobacter jejuni感染に伴う急性運動軸索神経障害とした1名を除くと,GBS発生率は,アストラゼネカ・ワクチン10万回接種あたり1.0件で,予想されるバックグラウンド率である0.61件よりも高かった.時間的な関連性は必ずしも因果関係を証明するものではないが,ファイザー・ワクチン後のGBSの報告がなかったことを考えると,アストラゼネカ・ワクチンとGBSには関連がある可能性が示唆される.継続的な警戒が必要である
Ann Neurol. Sep 15, 2021(doi.org/10.1002/ana.26218)
◆アストラゼネカ・ワクチン接種後に血小板減少症を伴う脳静脈洞血栓症は重症の傾向.
アストラゼネカ・ワクチンおよびJ&J・ワクチン接種後に血小板減少症候群を伴う血栓症(TTS)もしくはワクチン誘発性免疫性血栓性血小板減少症(VITT)が報告されている.これらの患者の臨床的特徴と転帰についての19か国81病院による国際研究が報告された.ワクチン接種後の脳静脈洞血栓症(CVST)患者116名のうち,78名(67.2%)にTTSが認められた.76/78名はアストラゼネカ・ワクチンが接種されていた.対照群はパンデミック以前に CVST を発症した207 名とした.TTS患者は,来院時に昏睡状態であることが多く(24%),さらに脳内出血(68%)や血栓塞栓症を併発していることが多く(36%),47%が入院中に死亡した.TTSを認めないCVST症例や,パンデミック前のCVST症例と比較して予後が不良であった(死亡率;47%対5%対3.9%).以上より,アストラゼネカ・ワクチン接種後に脳静脈洞血栓症を発症し,血小板減少症症候群の基準を満たした患者は,重症で高い死亡率を示した.
JAMA Neurol. Sep 28, 2021.(doi.org/10.1001/jamaneurol.2021.3619)
最初に紹介する論文はLong COVIDついて検討した英国の大規模研究です.8100万人もの個人医療データ,すなわち電子健康記録(Electronic Health Record;EHR)が土台となっています.EHRには医療記録のほか,検査や放射線診断,薬剤,ワクチン接種データなどが含まれます.患者も自身のデータの一部にアクセスできます.重要なことは認可を受けた複数の医療機関の間でデータをやりとりできることです.一方,電子医療記録(EMR:Electronic Medical Record)という言葉があります.病院などの1つの医療機関内において患者の健康情報を保持するもので,紙カルテを電子記録に置き換えたものといえます.強調したいのは「日本ではEMRは普及しているものの,異なる医療機関でデータ共有ができず,EHRとなっていないこと」です.その理由はEMRをEHRにするためには,プライバシーやセキュリティという問題を解決する必要があるためです.そのためには全国規模でデータ収集,共有するための戦略や支援が不可欠で,それは政府にしかできないことです.医療の先進諸国では,政府がこうしたEHR連携を推進するためにさまざまな支援策を提供しています.日本がCOVID研究で苦戦している一因はここにあります.国民を守るため,日本でもEHRの導入が望まれます.
◆Long COVIDの認知症状は,高齢者,重症者で頻度が高い.
英国からlong COVIDの特徴を明らかにすることを目的とした研究が報告された.27万3618人のCOVID-19生存者を含む8100万人の患者の電子健康記録(EHR)データに基づいて,後方視的研究を行った.long-COVIDの9つの中核症状について検討を行った.結果として,COVID-19生存者(平均年齢46.3歳)のうち,発症からの6ヶ月間において,9つの中核症状の1つ以上を認めた割合は57.00%,うち3~6カ月の期間に認められたのは36.55%であった.同様の頻度を9症状ごとに検討すると,呼吸異常(18.71%および7.94%),疲労(12.82%および5.87%),胸/喉の痛み(12.60%および5. 71%),頭痛(8.67%および4.63%),その他の痛み(11.60%および7.19%),腹部症状(15.58%および8.29%),筋痛(3.24%および1.54%),認知症状(7.88%および3.95%),不安/抑うつ(22.82%および15.49%)であった(図1).

これらはインフルエンザ後よりも高頻度に認められた(ハザード比は1.44~2.04).9症状に影響する因子をspider plotにて示すと,男性では頭痛が少ないこと,45歳以上で認知症状が増えること,入院・ICU管理で認知症状,呼吸異常,疲労が増えることが分かる(図2).つまりLong COVIDの認知症状は高齢者,重症者でより頻度が高いことが分かる.ちなみに認知症状の定義はICD-10のR41(「認知機能および認識に関わるその他の症状および徴候」),G31.84(「軽度認知障害」),G30(「アルツハイマー病」)など,「ブレイン・フォグ」を呈する患者が受ける可能性のある診断コードを用いている.
PLoS Med. 2021 Sep 28;18(9):e1003773.(doi.org/10.1371/journal.pmed.1003773)

◆COVID-19重症化予測にI型インターフェロン自己抗体と単球上のLAIR1の発現確認が有用.
COVID-19患者の一部は,I型インターフェロン(IFN)に特異的な自己抗体を有することが報告されていた.しかし,I型IFN抗体の全身への影響は不明である.今回,COVID-19患者284名のI型IFN抗体量の免疫系への影響を検討した研究がオランダから報告された.I型IFN抗体は,最重症患者の19%,重症患者の6%の末梢血サンプルから検出されたが,中等~軽症患者では認められなかった(図3).

シングルセル・トランスクリプトミクスを用いると,重症患者の骨髄系細胞では,I型IFN刺激遺伝子(ISG-I)反応が欠如し,I型IFN抗体と遺伝子発現低下が逆相関していた.またこの遺伝子の発現低下は,抑制性受容体である白血球関連免疫グロブリン様受容体1(LAIR1)の単球上での発現増加と相関した.このLAIR1の発現は,重症者において病期の早い段階で認められた.以上より,重症COVID-19を予測するために,I型IFN自己抗体を早期から検索すること,ならびに単球上のLAIR1発現の増加を確認することが有用である可能性が示唆された.今後,LAIR1の病態への役割の解明が注目される.
Sci Transl Med. 2021 Sep 22;13(612):eabh2624.(doi.org/10.1126/scitranslmed.abh2624)
◆COVID-19感染が引き金となりギラン・バレー症候群は生じうるものの頻度は高くはない.
COVID-19感染後のギラン・バレー症候群(GBS)の報告はあるものの,多くの論文が症例報告や小規模な地域での後方視的研究であるため,その因果関係については不明である.International GBS Outcome Studyは,現在進行中の前向き観察コホート研究で,筋力低下の出現から2週間以内のGBS患者を登録している.2020年1月30日から2020年5月30日までのデータを用いて,GBS患者におけるCOVID-19感染と臨床像について検討を行った.GBS患者49名が対象となり,うち8名(16%)に感染が確認され,3名(6%)に感染の可能性があった.これら11名のうち2名は最近のCampylobacter jejuni感染を示唆する血清学的所見を認めた.11名の臨床像は感覚運動異常が8/11名(73%),顔面神経麻痺が7/11名(64%)と高頻度であった.電気生理学的検査を受けた8名すべて脱髄型であり,これは同時期および過去の患者よりも高頻度であった[14/30 (47%), P = 0.012および23/44 (52%), P = 0.016].感染から神経症状が出現するまでの期間は中央値16日であった.またパンデミック時の患者登録が例年に比べて増加しなかったことから(図4),COVID-19とGBSとの強い関連は考えにくかった.以上より,GBS患者における22%の感染頻度は高いことから,COVID-19感染が引き金となってGBSを来す可能性はあるものの,そのような症例は多くはないものと推測された.
Brain, 2021;, awab279.(doi.org/10.1093/brain/awab279)

◆アストラゼネカ・ワクチン後のギラン・バレー症候群は10万回接種あたり1件.
オーストラリアのサーベイランスシステムSAEFVICに報告されたGBS 14症例の検討が報告された. 2021年7月5日現在,調査が行われたビクトリア州ではアストラゼネカ・ワクチンが146万9620回,ファイザー・ワクチンが88万2279回接種されているが,14名すべてアストラゼネカ・ワクチンの初回接種と時間的に関連し,接種後4週間以内に症状が出現した.Campylobacter jejuni感染に伴う急性運動軸索神経障害とした1名を除くと,GBS発生率は,アストラゼネカ・ワクチン10万回接種あたり1.0件で,予想されるバックグラウンド率である0.61件よりも高かった.時間的な関連性は必ずしも因果関係を証明するものではないが,ファイザー・ワクチン後のGBSの報告がなかったことを考えると,アストラゼネカ・ワクチンとGBSには関連がある可能性が示唆される.継続的な警戒が必要である
Ann Neurol. Sep 15, 2021(doi.org/10.1002/ana.26218)
◆アストラゼネカ・ワクチン接種後に血小板減少症を伴う脳静脈洞血栓症は重症の傾向.
アストラゼネカ・ワクチンおよびJ&J・ワクチン接種後に血小板減少症候群を伴う血栓症(TTS)もしくはワクチン誘発性免疫性血栓性血小板減少症(VITT)が報告されている.これらの患者の臨床的特徴と転帰についての19か国81病院による国際研究が報告された.ワクチン接種後の脳静脈洞血栓症(CVST)患者116名のうち,78名(67.2%)にTTSが認められた.76/78名はアストラゼネカ・ワクチンが接種されていた.対照群はパンデミック以前に CVST を発症した207 名とした.TTS患者は,来院時に昏睡状態であることが多く(24%),さらに脳内出血(68%)や血栓塞栓症を併発していることが多く(36%),47%が入院中に死亡した.TTSを認めないCVST症例や,パンデミック前のCVST症例と比較して予後が不良であった(死亡率;47%対5%対3.9%).以上より,アストラゼネカ・ワクチン接種後に脳静脈洞血栓症を発症し,血小板減少症症候群の基準を満たした患者は,重症で高い死亡率を示した.
JAMA Neurol. Sep 28, 2021.(doi.org/10.1001/jamaneurol.2021.3619)


























