7月24日に記載したDPB+肺炎の73歳女性のその後。
7月21日に通院している呼吸器外来担当の先生から、入院治療を依頼された。頻回の入院で、喀痰培養で最近は常在菌のみだが、緑膿菌が検出されたことがある。抗菌薬は緑膿菌カバーになる。
セフォゾプラン(ファーストシン)で開始して、悪化はしないが、あまり良くもないような経過だった。4日目・5日目でも37℃後半から38℃の発熱もあった。
6日目に抗菌薬をタゾバクタム・ピペラシリン(ゾシン)に変更した。一昨年に、内科の若い先生が担当した時に、ゾシン8日間投与で肺炎が治癒した既往がある。
その日、病棟から特に連絡がなかったが、ゾシン投与1回目と2回目の後に悪寒戦慄と40℃の高熱が出ていた。患者さんはこの薬を入れると、熱が出ると言っていたそうだ。夜間の3回目は発熱を予期して布団をかぶっていて?高熱は出なかった。
翌日に前日の経過をみて、変更後のことに気づいた。病棟から報告はなく、アセトアミノフェン内服と酸素流量増加で対応していた。病状として疑問に思わなかったのだろうか。(治療変更後なので、当方も確認すべきだが、その余裕がない)
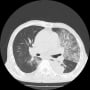
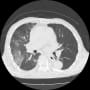
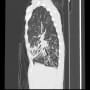
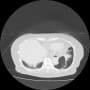
肺炎悪化の有無を見るために、胸部CTを再検したが、入院時とさほど変わらないように見える。(が、なにしろ肺野全体の陰影があるので、細かな変化は分からない)
薬のせい(薬剤熱)だと思うと患者さんに伝えて、当初のファーストシンに戻した。その後、高熱は出なかった。抗菌薬を投与しても、軽快するのに通常の基礎疾患のない肺炎に比べれば時間がかかる、ということなのかもしれない。
ここ数回の入院では、喀痰培養で有意な菌が検出されない。夜間の入院で、当直医がセフトリアキソンで開始して、解熱していたのでそのまま継続したことはあった。緑膿菌カバーははずしにくい患者さんで、そうなると第4世代セフェムとカルバペネムしかなくなる。