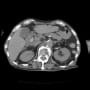
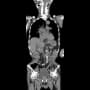
土曜日の日直の時に、夕方になって発熱の94歳男性が救急搬入された。超高齢者だが、一人暮らしをしていて、家族は1日1回か2回様子を見に行くようにしていたそうだ。
その日訪問すると、高熱があって倒れていたところを発見した。気温は高くはない日で、熱中症ではなさそうだ。初めて診る患者さんだったが、ざっと既往歴を確認してすぐに診断はついた。まず、総胆管結石・急性胆管炎だろう。
2017年に総胆管結石・急性胆管炎で当院に入院した。内科の別の先生が担当していた。当院で総胆管結石の処置はできないので、地域の基幹病院消化器内科に転院依頼をした。ベットの問題ですぐに受け入れできず、当院に4日入院してから転送となった。胆管ステントが留置されて、軽快していた。
2021年6月に胆管ステント閉塞によると思われる急性胆管炎になった。外来から地域の基幹病院に搬送となった。胆管ステントを入れ替えて治療したが、遺残結石が残ったそうだ。
2021年12月にまた胆管ステント閉塞・急性胆管炎になった。基幹病院の消化器内科からは、多忙を極めていて対応できないといわれた。遠方になるが消化器病センターのある専門病院に搬送した。ステントは抜去されて、無事退院となっていた。
そして今回だが、総胆管内に結石を認めた。血液検査で炎症反応上昇と肝機能障害があった。血圧は正常域でショックではないが、早急に胆管結石除去の処置ができる病院へ搬送する必要がある。
基幹病院に上記の経過を伝えると、幸いに今回は受けてくれた。ありがたく、たぶん当院に搬入した救急隊にまた来てもらって、搬送した。(受け入れできなかった時の、他院での治療経過のコピーを同封した)
乳頭切開はしているので、通常は把持して引っ張ればとれるが、サイズの問題で砕かないと取れないこともあるらしい。3連休の初日だったが、内視鏡処置はどのタイミングで行うのだろうか。