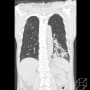
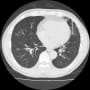
3月10日に記載した左肺炎の88歳男性のその後。
一時は左肺の広範囲に陰影が広がり、発熱も続いていた。その後は解熱して炎症反応の軽減していた。そろそろ抗菌薬(ゾシン)を中止しようとした日の午後に、突然悪寒戦慄が出て体温は41.7℃に上昇した。
ちょうど午後の分のゾシンを入れ終わった時だったので、薬剤熱も考えた。看護師さんの話ではその日の朝に喀痰が増えていたという。嚥下調整食も開始していたので、誤嚥して肺炎が再発再燃した可能性はあった。
それにしても体温が高すぎる。肺炎再燃に薬剤熱が加わったのかもしれない。その日は点滴(補液)を増やすだけにして、抗菌薬を休止した。
翌日の午前中は発熱がなかったが、血液培養2セットを提出した。採血では軽快していた炎症反応が再度上昇していた。ゾシンは使えないので、仕方なくカルバペネム(メロペネム)を開始した。
朝のうちに喀痰培養は採取されていたが、多くは唾液でその中に吸引による血液が薄く混じり、喀痰らしいものが少量あった(検査室から不良検体としては返却されなかった)。尿混濁はなく(尿培養は提出)、入れていた抗菌薬からみても尿路感染症が別に起きるとは考えにくい。
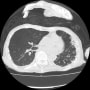
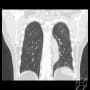
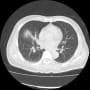
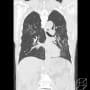
胸腹部CTで確認したが、左肺炎は一番進行した時と比較して、肺炎の悪化とは断定できなかった。その後も発熱が38℃から39℃が続していた。
3月16日(土)に当直で病院に来たときに、病室に見に行くと、患者さんは大相撲中継を見ていた。(余裕?)左上腕から入っていた点滴刺入部が硬めに浮腫を呈していた。圧痛はなかったが、末梢静脈カテーテル関連感染症も否定できないので、抜去して、刺し直してもらった。
血圧と酸素飽和度低下はなかったので(悪寒発熱時から酸素吸入は開始していた)、週明けの血液培養の結果を待つことにした。抗菌薬としてはMRSA(MRCNSも含む)を考慮して、バンコマイシンを追加しようかとも思っていた。
3月18日(月)に検査室から、血液培養2セットで酵母様真菌が出ていると報告が来た。カンジダかアスペルギルスかその他かはわからない。
抗菌薬は中止して、抗真菌薬(ミカファンギン)を開始した。(院内にある点滴静注の抗真菌薬はこれだけ)肺炎としての真菌感染なのか、それ以外なのか。