水曜日から金曜日まで日本感染症学会と日本化学療法学会合同の学会開催があった。学会場とwebでのハイブリッド開催だった。
病院にいて診療の合間に視聴するので、ちゃんと見れなかったりする。絶対見たいところは、極力医局に戻って見ていたが、中途半端になってしまう。
今回はやはりCOVID-19に関するものが多かった。それに今年もインフルエンザは流行しないだろうという予測だが、それに備えるというものだった。
忽那先生のCOVID-19の後遺症の講演と、三鴨先生のCOVID-19とインフルエンザをからめた教育セミナー(ランチョン)は聴くことができた。
木曜日は当直で、興味のあるイブニングセミナーを見る予定だったが、外傷の救急搬入があって見られなかった。やはり、web参加もきちんと休みをとって視聴するようにしないと難しい。
来週の木曜から土曜は、消化器病学会をwebで視聴するが、また中途半端は視聴で終わってしまうかもしれない。
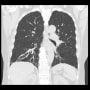
COVID-19で入院していた40歳男性が、後遺症で通院している。嗅覚・味覚障害は続いていて、時々変に味を感じることがあるそうだ。倦怠感も続いていて、急に強くなることがあるのが通常の疲労と違うことろだ。罹患するまではなかった頭痛もある。
県内では新型コロナの後遺症を診てくれる外来がないこと、治療は対症療法だけで特別な治療がないことは伝えている。大抵の後遺症は6ヵ月で軽快・消失するようなので、それを期待してもらうことにした。希望で頭痛時の鎮痛薬(アセトアミノフェン)を処方した。次回外来予約があった方が安心というので、1か月後に入れている。
(忽那先生のヤフーニュースの図)