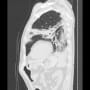
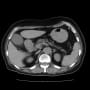
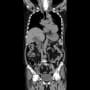
昨日の日直の時に、施設入所中の93歳女性が心窩部痛と低酸素で救急搬入された。午前4時に心窩部痛が発症して、いったん軽快した後に午後6時半に心窩部痛が増悪したという話だった。腹部疾患とすれば低酸素が合わない。
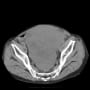
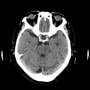
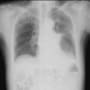
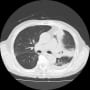
搬入時、心窩部に圧痛はなかった。心電図では頻脈性心房細動(110~130/分)を認めたが、有意なST変化とはいえない。下壁梗塞だと心窩部痛を訴えるが違うようだ。心窩部痛はなく、よくよく訊くと呼吸が苦しかったということらしい。胸部X線・CTで胸水貯留が目立ち、うっ血もある。有意な心雑音は聴取されない。
処方されていたのは降圧薬(ベニジピン)と便秘薬だけで、ふだんは心房細動ではなく、今回発症したらしい。診断は頻脈性心房細動・心不全でいいのか。白血球数・CRPは陰性で、BNPが高値だった。血圧が140~150mmHgあるので、ラシックス1A静注の後、ハンプの点滴静脈注で経過をみることにした。
循環器科の病棟に入院として、土日は当方が診て、週明けに循環器科に回す予定とした。(当院の循環器科は平日のみの対応で、夜間休日は対応していない)今朝病棟に行くと、心電図モニターは洞調律になっていた。発作性心房細動だったようだ。それにしても、この病棟は循環器科・神経内科・整形外科という組み合わせのという変な混合病棟だ。
この患者さんを紹介してきたのでは、施設の嘱託医の内科クリニックの先生だが、継承する息子さん(三代目)だった。その後に心不全・肺炎の86歳男性を紹介してきたのも、だいぶ前にクリニックを継承した息子さん(二代目)だ。
その後に肺炎の82歳女性を紹介してきたのは、また別の内科クリニックの息子さん(二代目)だった。お父さんの先生は、「息子は血液内科を専攻しているのでクリニックは継がないだろう、一代で終わるつもりだ」、と言っていたが、継承するようだ。現在は病院勤務と実家のクリニックの診療を半々でしていると聞いた。声は若かったが、声質と話し方(耳元で囁くような)がそっくりだった。
もうひとつのクリニックも息子さん夫婦が建物を別に建てて、発展的な継承をする。当市内は継承ラッシュだ。