3月1日(金)に内科クリニックから肺炎の88歳男性が救急搬入された。コロナとインフルエンザの迅速検査は陰性で、通常の検査を行った。
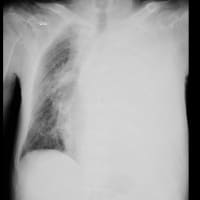
胸部X線・CTでは、左下葉に浸潤影が散在していた。救急室で喀痰培養を提出しようとしたが、うまく出ない。吸引して培養に適さないほぼ唾液しか引けなかった。肺炎球菌とレジオネラの尿中抗原は陰性だった。レジオネラを示唆する症状・検査値はない。
白血球16500・CRP20.2と炎症反応はかなり上昇していた。入院治療としたが、酸素飽和度の軽度に低下して、酸素吸入は1~3L/分で調整調整されていた。抗菌薬はスルバシリン(ABPC/SBT)で開始した。
3月3日(日)に病棟から連絡があり、発熱(38℃台後半)が続いて、酸素化も良くないという(酸素吸入は3L/分継続で保ててはいた)。病棟がコロナで過敏になっていた時で、コロナの検査をもう1回してもいいですかといわれた。(陰性だった)
まだ抗菌薬投与開始3日目なので、判断する段階ではないが、何かしないと病棟の看護師さんが不安な様子だった。抗菌薬をゾシン(PIPC/TAZ)に切り替えてもらった。
3月5日の検査では、白血球9800・CRP21.4と改善とも悪化とも言い難い値だった。胸部X線(ポータブルでは左下肺野に陰影が広がっていた(無気肺もあるか)。
発熱が37℃台になっていた。そのまま治療を継続すると、3月6日からほぼ平熱になってきた。嚥下訓練を昼だけ嚥下調整食3で開始した。
3月8日の検査では、白血球7000・CRP6.7とはっきりと改善していた。食事摂取も嚥下調整食3を昼のみ→嚥下調整食事3を3食→嚥下調整食4と上げられた。
肺炎球菌肺炎だと抗菌薬が効いても、臨床的な改善まで時間がかかることがあるが、今回は検査で証明できない。治れば何でもいいことにはなるが、理屈がほしい気はする。




















※コメント投稿者のブログIDはブログ作成者のみに通知されます