84歳男性が8月1日(土)に救急外来を受診した。前日から倦怠感があり、その日に38.6℃の高熱があった。発熱以外には症状がなかった。
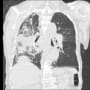
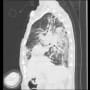
白血球数は7400だったが、CRP15.5 と炎症反応の上昇を認めた。呼吸器症状はないが、喫煙歴があり、胸部X線・CTで気腫像と胸膜下の軽度線維化を認めた。
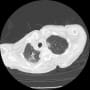
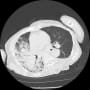
肝機能障害があるが(AST 101・ALT 53・LDH 246・ALP 405・γ-GTP 159・総ビリルビン0.9)、CT画像で肝胆道系に異常はなかった。尿所見も正常だった。
年齢の割にはもともと元気な方で、認知力障害もまったくない。気道感染は来しやすいと判断して、抗菌薬内服で経過をみることにした。
週明けの火曜日に受診したが、38℃台の発熱が続いていた。肝機能障害が増悪して(AST 221・ALT 215・LDH 252・ALP 992・γ-GTP 415・総ビリルビン1.2)、CRP17.0となっていた。
胆汁うっ滞型でもあるので、胆道系の異常を疑って腹部エコー、さらにはMRCPも行ったが異常はなかった。食欲不振もあり入院を勧めたが、その日は外来で点滴をして帰宅したいという。
次の日は家族にも説得されて入院するという。血液培養3セットを採取して入院とした。疣贅疑いで心エコー検査を行うと、僧帽弁に一部肥厚した部位がありそうだという。心内膜炎なのか?。
培養結果が出るまで、セフトリアキソン点滴静注で経過をみることにした。結果が陽性になるまで、抗菌薬なしでさらに血液培養を繰り返すことも考えたが、結局投与を開始した。
入院時に右膝関節の腫脹があった。発赤・熱感はないが、疼痛がある。ただし以前から膝関節痛が出ることはあったそうだ。そして、両側下腿に紅斑が散在していた。痛みはさほどない。両手背にも紅斑があった。範囲はPIP関節とMP関節の間から両関節を越えている。手掌にも紅斑があって、これは珍しい。
これは皮膚疾患なのか、発熱を来す疾患の症状なのか?。リウマチ膠原病と皮膚疾患も鑑別に入ってくると思った。
入院後体温は36℃後半から37℃前半になっていった。CRPが14.3~11.0~9.3と漸減してきて、肝機能障害も漸減していた。セフトリアキソンが効いているようにも見える。
血液培養3セットは陰性だった。心エコーを繰り返したが、前回指摘された僧帽弁の所見は変わりないそうだ。四肢末端・結膜に敗血症性の血栓はまったくない。心内膜炎ではないのか。
皮膚科医に診てもらうと、両側下腿の紅斑は散在していて結節性紅斑とはいえないと言われた。その時にSweet病(急性熱性好中球性皮膚症)というのもあるが、紅斑の部位が顔面・項頚部・前腕・手背で、合っているともいえないという。
成人スティル病も考えたが、そもそも除外診断の疾患で、悪性腫瘍・リウマチ膠原病・感染症が否定されれれば、というものだ。
関節痛もあるし、軽度ならば何らかの炎症性疾患にNSAIDが効くことも期待できるか。セレコックス内服も開始した。セフトリアキソン点滴静注・セレコックス内服という、軽症疾患だと何でも効くような組み合わせ(個人の感想です)で経過をみたが、炎症反応の改善は横ばい(CRP低下が9で止まった)となった。
皮膚科医から、Sweet病の分布は手背・前腕・下腿というのもありらしいという話が出た。ステロイドを試してみたいが、その前に皮膚生検をしたいという。
生検後にプレドニン20mg/日を開始して、NSAIDは残したがセフトリアキソンは中止した。明らかに解熱(それまでの36℃後半も微熱だった)して、体調は改善してきた。食事摂取も良くなり、個室のトイレにちょっと行くくらいだったのが、廊下も歩行するようになった。
Sweet病(仮)でもう1週間経過をみることにした。今のところ血液疾患や悪性疾患が潜在している様子はないが、注意が必要だ。