木曜日に県内有数の市立病院救急科から、71歳男性の問い合わせが来ていた。
前日の水曜日にそちらの病院に救急搬入されていた。造影CTで肝膿瘍が疑われたが、以前同じ病名で当院に入院した既往があり、それについて診療情報を送ってほしいという内容だった。患者IDを入力すると、2年前の5月に肝膿瘍で入院していた。当時在籍した自治医科大学卒(義務年限中)の若い先生が担当していた。
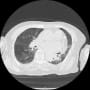
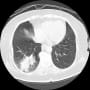
高熱でクリニックを受診したが、症状が続いて、夜間に救急搬入されていた。当直医が発熱源検索で単純胸腹部CTを行っていたが、気づかなかったようだ。翌日相談された時に、肝臓内(S4)にぼんやりとした低濃度域を認めた。肝嚢胞にしては、辺縁がぼやけていた。
造影CTを行って肝膿瘍と判断したが、放射線科の読影レポートは「肝膿瘍疑い」となっていた。他に発熱源はなく、肝機能障害はほとんどなかったが、肝膿瘍でいいのだろう。胆道系には問題がなかった。
血液培養2セットは陰性で起炎菌は不明だったが、抗菌薬(ゾシンPIPC/TAZ)投与で解熱軽快した。(スルバシリンABPC/SBTでもよかったのだろう)1か月は点滴静注を行った。
その後は抗菌薬内服(AMPC/CVA+AMPC=オグサワ)で外来通院としていた。11月始めまで経過をみて、3か月間炎症反応陰性で終診としていた。
肝膿瘍でドレナージを要するようであれば、地域の基幹病院などに紹介する。この時はサイズが小さめで保存的治療だったのと、治療経過が良かったので当院で診た。
入院サマリーとCTの読影レポートと、最後の腹部エコー所見を入れて、診療情報提供書を送った。ある程度治療した後に転院依頼が来るかもしれない。
救急搬入された日は、コロナのクラスター発生で、救急担当の先生がその日救急を診るバイト医(大学病院外科)に、事情を説明して救急搬入は難しいと話していた。搬入依頼を断ったのかもしれない。患者さんの住所は地域の基幹病院の近くだが、そちらも受け入れできなかったのだろう。結果的に40km弱離れた病院に搬入されたのだった。(病院のレベルとしては最高だが)
担当した若い先生は他県出身で、当県出身の奥さんと結婚していた。初期研修はそれぞれの出身県で過ごす。残りの年限を二人そろってふたつの県で半分ずつ過ごすことになる。自治医大あるあるだった。
当院に来た時は、初期研修を自分の出身県で過ごした次の年で、卒後3年目だった。夫婦ふたりでの赴任で、初めて同居したのが当地ということになる。翌年にはそれぞれ別の町立病院に移動になり、県内ではあるが、夫婦は離れ離れになった。当県で3年過ごして、来年度からは自分の出身県に戻るはずだ。