先々週に、地域包括ケア病棟で新型コロナウイルス感染症のクラスターが発生した。入院患者3名が罹患して、感染病棟へ転棟となった。
他の病気で入院していたので、院内感染であり、100%病院の責任になる。抗ウイルス薬は3名ともレムデシビル点滴静注を使用した。
内科に結腸憩室炎で入院した後、食欲不振が続いて再入院した77歳女性は、食欲も回復して退院を考えていた時に罹患した(内科の若い先生が担当)。こちらは順調に回復して、隔離期間終了後に感染病棟から直接自宅退院した。
皮膚科に入院していた褥瘡の76歳女性は、寝たきり状態に近く、経過が心配されていた。しかし案外順調に(皮膚科医の表現では、「何ごともなかったかのように」)回復した。こちらは隔離期間終了後に、地域包括ケア病棟に戻った。
何度も褥瘡(仙骨部と下肢)の悪化で入院していて、今回は退院~悪化~再入院の連鎖を断ち切るために、療養型病床のある病院への長期入院を目指すそうだ。
一番心配されたのは、間質性肺炎の86歳男性だった。5月に誤嚥性肺炎による悪化で入院して、回復して退院ずる直前に転倒して、大腿骨近位部骨折を来した。
地域の基幹病院整形外科に転院となったが、転院早々に誤嚥性肺炎を来した。骨折は保存的にみることになり、6月末に当院に戻った。その後も誤嚥性肺炎を繰り返して、絶食・高カロリー輸液になった。間質性肺炎の治療はプレドニン12.5mg/日で継続していた(注射薬に切り替え)。
もともと在宅酸素療法で酸素吸入2~3L/分を要していた。今月、療養病床のある病院への転院直前に誤嚥性肺炎を来して、延期になっていた。そしてコロナに感染した。
電話で家族(娘さん)に事情を伝えると、「まあ、しょうがないですね」と言われた。もう半年入院していて、入院当初から病状悪化時はDNRの方針になっている患者さんではあった。
発症日は発熱38.7℃で酸素4L/分となり、感染病棟に移動した翌日は39.0℃で酸素6L/分となった。当方もこれはダメかもしれないと思ったが、入院していた地域包括病棟の看護師長さんは責任上相当心配だったようだ。
これは急性期からステロイド増量するしかないので、デキサメサゾン8mg/日(6.6mg注)を使用した。コロナとしては10日間の使用になり(途中で漸減もあるが)、ウイルスの増殖を助長することになる。
これまでレムデシビルは5日間使用だったが、この患者さんは特例としてステロイド増量期間の10日間使用することにした。結果は解熱して、次第に酸素投与量は減量できた。
無事に隔離期間を終了して、地域包括ケア病棟に戻ってきた。現在はステロイドを減量して、元々の量に戻せるかというところだ。
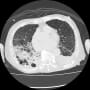
胸部CTで確認すると、両側肺下肺野背側に浸潤影+胸水を認めたが、発熱はなく炎症反応も軽減しているので、抗菌薬はなしで経過をみることにした。
コロナで亡くならなくて本当に良かった。ただ今後の見通しとしては、このまま高カロリー輸液を継続するしかないので、患者さんにとってはあまりいいことはないようだ。