先週水曜日の当直の時に、89歳女性が救急搬入された。自宅でひとりで入浴していたが、なかなか上がってこないのに家族(息子)が気づき、浴室に見に行った。
浴槽内に座った格好で入っていたが、呼びかけても返答はなかった。口の中までお風呂のお湯が入っていたが、鼻は浸かっていなかった。妻を呼んで、いっしょに浴槽から引き上げた。
引き上げた後はぼんやりしていたが、開眼して発語はあった。救急要請して、救急隊到着時には会話できるようになっていた。酸素飽和度が軽度に低下していて、酸素吸入をして搬入となった。
搬入時は意識回復していて、会話はできるが、とにかく眠いと訴えた。午後10時半なのでふだんならもう寝る時間なのだろう。
心電図は心房細動を呈していたが、町内の診療所の処方は、リクシアナ・ダイアートの処方が出ていて、慢性心房細動・心不全として治療されているようだ。
他に糖尿病(DPP4阻害薬)、甲状腺機能低下症(チラーヂンS)、高脂血症(スタチン)、高尿酸血症(フェブキソスタット)が処方内容からわかった。
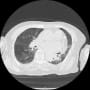
頭部CTは脳委縮のみで、明らかな脳血管障害はなかった。胸腹部CTで両側肺野にすりガラス様陰影が、まだらにあり、放射線技師さんからお湯が入っているんじゃないですか、と言われた。
誤嚥性肺炎の治療をして経過をみることにした。翌日は元気がなかったが、翌々日からはトイレまで歩行できて、食事も完食だった。搬入時と翌日朝に37℃前半だったが、その後発熱はなかった。酸素飽和度も問題なく、すぐに吸入は中止した。
胸部CTでも陰影は誤嚥したお湯なのか、元々の心房細動・心不全の問題と臥位での背側の水分分布の問題か決めにくい。今回のことは、入浴による血管拡張~血圧低下~脳循環不全でいいのだろうか。
家族がいるのでうまく発見されたが、一人暮らしだったか終わってますよね、と放射線技師さんと看護師さんに言われた。本日めでたく退院になる。
昨日、地域包括ケア病棟に入院している86歳男性がCOVID-19に罹患していることが判明して、病棟の発生数は6名となった。クラスター発生になる。内訳は看護師2名、看護助手1名、患者3名。
この86歳男性は個室に入院していて、間質性肺炎(プレドニン15mg・日)・慢性呼吸不全(在宅酸素療法)で、今回は誤嚥性肺炎で入院していた。寝たきり状態で、誤嚥を繰り返して絶食・高カロリー輸液になっている。
他の患者さんとは離れた個室入院で移動もできない。職員からの感染で間違いなく、病棟師長さんは「ショックです」と言っていた。
看護師さんが病院外で感染して、チームを組んでいる他の看護師さんに感染して、(対応時間が長い)介護度が高い患者さんにも感染したという経緯のようだ。