「内科初診外来ただいま診断中!」(中外医学社)を出された鋪野紀好先生が司会進行を担当されている。このセッションでは、全身倦怠感の鑑別と、本物の筋力低下と偽物の筋力低下の鑑別が重要。大学病院の総合診療科を受診する患者さんでは、筋力低下を訴える患者さんの半数が心因性の偽物だそうだ。
1. 全身倦怠感の鑑別
・意欲がない(うつ病、精神疾患)
・筋力低下muscular weakness
・易疲労性easy fatigability(力は入るが維持できない、重症筋無力症)
2.筋力低下の鑑別 (筋力低下を訴える患者さんには、蹲踞からの立ち上がりを行ってもらう)
・本物の筋力低下→Gowers(ガワーズ)徴候を呈する(両手を最初は床に付き、それから膝に付いて両手の力を利用してやっと立ち上がる)
・偽物の筋力低下→(両手を使わずに)ゆっくりと中腰の姿勢(一番筋力を要する姿勢)から立ち上がる
CareNeTV
日本プライマリ・ケア連合学会
第6回学術大会
行動科学から考える外来診療~ピットフォール回避のために~
千葉大学総合診療科
司会:鋪野紀好先生
解説:生坂政臣先生
ワークショップの到達目標
受療行動を用いた診断推論を事例を通じて体験し、受療行動が診断推論に有用であることを理解する
イントロダクション
-行動科学と受療行動-
行動科学とは、
・人間の行動を科学的に研究し、その法則性を解明する
・医療にも応用
-患者との良好なコミュニケーション
-米国の医師国家試験科目
行動科学の領域
・健康と病気における心身関連
・患者の行動
-健康にリスクのある行動
-行動変容の原則
-受療行動
→(日本の)フリーアクセスという(特殊な)医療制度に反映される患者行動学
・医師の役割と行動
・医師-患者相互作用
・ヘルスケアにおける社会・文化的な問題
・健康政策と経済
受療閾値
”病院を受診するという行為を実現させるまでのハードル”
健康からのわずかな変動での受診から、ほとんど病気が出来上がる時点での受診まで
例 60歳男性 右側胸部痛
現病歴:
1月中旬、右側胸部痛を自覚
1月下旬、かかりつけ医を受診
2月中旬、救急外来受診、異常なし
3月7日、整形外科受診、異常なし
3月11日、当部紹介受診
3月12日、当部予約外受診
本人曰く「症状の悪化なし」?
右側胸部のOPQRST
O:徐々に
P:衣類が擦れる時
Q:神経痛
R:右側胸部(Th7-8)
S:睡眠に支障なし
T:痛みは横ばい
↓
通常の肋間神経痛として合わないところ
・救急外来を受診
・受診頻度の増加
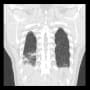
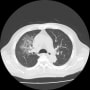
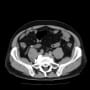
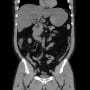
胸部CT
右背側の肺癌→肋骨浸潤による肋間神経痛
受療行動が語る真実:悪化の傍証
・予約外、時間外受診
・受診回数の増加
・鎮痛薬服用の量や回数の増加
・医者嫌いの患者の受診
事前アンケートでご提示頂いた事例1
普段は自宅からシルバーカーで休まずに来院できる患者が、定期受診のとき、3回休憩して受診した。
本人は夏バテと解釈している。
診断:腎盂腎炎による敗血症性ショック
分類:いつもと異なる受療様式
生坂先生の経験
高齢の患者さんが椅子に座っていたが、後ろにのけ反ってしまう。
バイトに来ている先生は「高齢者はそんなもの」と。
→敗血症性ショック
事前アンケートでご提示頂いた事例2
アルツハイマー型認知症で通院中の患者。認知症はあるが、いつも一人で定期通院している。
3日前から軽度の頭痛が出現して受診し、検査は希望せず投薬帰宅。
数日後、妻とともに来院。「実は、数日前からなんとなく歩行がおぼつかなくて、一人で通院させるのが心配で付き添ってきました」
診断:慢性硬膜下血種
分類:いつもと異なる受療様式
事前アンケートでご提示頂いた事例3
病院での忙しい当直中。機能性ディスペプシアで自分の外来に通院加療している患者が、心窩部痛を主訴に受診した。
「先生にお世話になった時の痛みなので薬をください」と訴え、投薬帰宅とした。
診断:急性虫垂炎
分類:危機管理ホルモン
フロアから、急性心筋梗塞?と。
Unusualな受療行動の例
・受療閾値が高い患者の受診
・言行の不一致(行動が真実)
・いつもと異なる受療様式
・危機管理ホルモン
グループワーク1(フロアの先生方の症例)
入院している夫のお見舞いに毎日来ている50歳代女性
ついで受診かと思って対症療法をした。
→急性心筋梗塞(下壁)
アルツハイマー型認知症の高齢者。予約受診の時腹痛を訴えた。本人はにこにこしていたが、妻が自宅ではかなり痛がっていたと。
→急性胆嚢炎穿孔による急性腹膜炎
80歳代女性3日続けて発作的な胸痛で受診。
→大動脈弁狭窄による心不全
70歳代女性。腰部脊柱管狭窄症で診ていた右大腿部~下腿の疼痛が悪化。X線で大腿骨異常影。
→悪性リンパ腫
グループワーク2(症例検討)
症例1 48歳女性 全身倦怠感
現病歴:
1年前、全身倦怠感が出現。徐々に悪化。
1か月前、階段の昇り、椅子からの立ち上がりが困難
1日前、全身倦怠感のため、近医精神科を受診。血液検査で高CK血症(2766U/L)を指摘され当科紹介。
既往歴:高血圧症(以前から放置)
内服薬:なし
生活歴:機会飲酒、タバコ20本/日×28年
生活歴:無職、弟と同居
身体診察
163cm、48kg、MBI18.1
BP170/100mmHg、PR75/分、Bt36.5℃、SpO296%(室内気)、RR12/分
徒手筋力試験 近位筋で4/5と低下
深部腱反射 四肢で減弱
Gowers(ガワーズ)徴候陽性
トルソー徴候陽性
全身倦怠感
・意欲がない(うつ病、精神疾患)
・筋力低下muscular weakness
・易疲労性easy fatigability(力は入るが維持できない、重症筋無力症)
検査結果
CBC:WBC7900、Hb11.7、MCV10.54、Plt25.5万
生化学:TP6.5、Alb3.4、AST136、ALT102、LDH1167、ALP480、γ-GTP394、T.bil1.1、D-bil0.6、AMY52、CK2766、Na139、K1.6、Cl81、Ca6.9、P4.1、RUN4.6、Cre0.71、Glu99、CRP0.18
感染症:HBs-Ag(-)、HCV-Ab(-)
内分泌:TSH1.365、レニン活性0.2(0.3-2.9)、Ald<10.0(30-307)
尿:pH7.0、比重1.017、U-Na94、U-K38.3、U-Cl50
動脈血ガス:pH7.62、pCO2 53、pO2 78、HCO3 47.7
心電図
S in V1+R in V6=
63mV(<35)、Strain pattern、U wave、QTc0.57sec(0.36-0.44)→心電計がU波をQTc延長と誤読
フロアの先生方の意見
・利尿薬の乱用?
レニン、アルドステロンの亢進になるはず
・下剤の乱用?
・神経性食思不振症?
嘔吐
・アルコール?
追加検査
血清Mg0.7(1.8-2.6)、尿中Mg27mg/日(<10mg)
受療行動から考える
「全身倦怠感で近医精神科を受診」
→高血圧症を放置している患者が最初に精神科を受診するか
↓
2か月前に母が死去。
倦怠感は「母の死去に伴う精神的なもの」と思い、自ら精神科を受診。
再度、飲酒歴を聴取すると
医師:どのくらいの頻度で飲んでますか?
患者:ときどきです
家族:いや、毎日です
医師:どのくらいの量を飲んでいますか?
患者:ビール3缶だけです
家族:それに加えて焼酎1Lです
診断:慢性アルコール中毒
アルコール→肝機能障害
↓
Mg低下
1)K低下
ミオパチー、代謝性アルカローシス
2)Ca低下
トルソー徴候
アルコール性を示唆する検査
1)MCVが大球性
2)γ-GTP高値
3)AST/ALT比>2
Unusualな受療行動の例
・受療閾値が高い患者の受診
・言行の不一致(行動が真実)
・いつもと異なる受療様式
・危機管理ホルモン
・いきなり精神科受診
症例2 36歳男性 動悸、手のふるえ
現病歴:
受診前日、母親が患者の自宅を訪問。動悸と両手のふるえを認めた。母親が心配し、翌日患者とともに来院。受診前日から症状は持続。
既往歴:なし
内服歴:なし
生活歴:機会飲酒、喫煙なし
社会歴:マンションに一人暮らし、高卒後、無職(就労経験なし)、定期的に母親が訪問(週に1回)
身体診察:
164/82mmHg、36.4℃、136回/分(整)、末梢冷感(-)、発汗過多(-)、姿勢時振戦(-)
検査:
AST42、ALT40、γ-GTP487、ALP261、Glu108、CRP0.1、Hb14.2、MCV106.8
心電図:洞性頻脈
その後の経過:
甲状腺ホルモンを提出し、結果が出る1週後に再診とした。
再診時は本人は受診せず、母親のみ来院。
本人は症状軽快したとの理由で来院しなかった。
後日、母親に依頼し、本人を受診させた。甲状腺ホルモンの結果は正常であることを説明した。
アルコールについて詳しく聴取すると、焼酎を720mlを連日飲酒していることが判明した。
さらに症状出現(アルコール離脱症状)する前日は飲酒をしなかった。その理由を尋ねると、「社会復帰をしたいと思ったから」とのことだった。
本人に断酒の意思があり、アルコール更生施設に紹介。入院加療が開始された。
Unusualな受療行動の例
・受療閾値が高い患者の受診
・言行の不一致(行動が真実)
・いつもと異なる受療様式
・危機管理ホルモン
・いきなり精神科受診
・しぶしぶ受診
症例2 55歳男性 タバコを吸うと肩が痛い
現病歴:1か月前、両肩の痛みが出現。時間外に紹介状なしでwalk-in受診。
増悪因子
・タバコを吸う(必ず痛くなる)
・両上肢挙上
※吸気での悪化はない
症状の経過は横ばい
生活歴:機会飲酒、タバコ20本/日×35年
社会背景:無職(生活保護)、一人暮らし
診察時の様子:頬杖をついてイライラしている
患者との会話:
患者:時間が長い、なんとかしてくれ!薬を出すなりしてくれ!
医師:まずは症状の診断のために診察をさせていただけませんか?
患者:もういい、帰る!
その後の経過
・かかりつけ医に電話で問い合わせたところ、「薬の処方希望で頻回に受診しており、困っている」とのことであった。
・帰宅後、その足で近医を受診し、薬剤を希望していた。
(麻薬系の鎮痛薬を希望)
Unusualな受療行動の例
・受療閾値が高い患者の受診
・言行の不一致(行動が真実)
・いつもと異なる受療様式
・危機管理ホルモン
・いきなり精神科受診
・しぶしぶ受診
・Hidden agennda(隠された受療動機)