70歳女性が通院している整形外科クリニックの紹介で内科外来を受診した。昨年リウマチ性多発筋痛症(PMR)の診断で入院して、プレドニン15mg/日から開始して症状軽快した。娘さんと同居していたが、認知症で在宅介護は困難のため、施設入所を申し込んでいて、退院後そのまま施設に入所した。
プレドニンは15mg/日、12.5mg、10mg/日と減量していた。他市にある施設のかかりつけの病院(150床くらいの病院)へ診療情報提供書を出した。プレドニン10mg/日から1mgずつ1か月おきに漸減して、5mg/日まで減量したところで2年間は継続してもらうよう提案する形で記載していた。紹介先の病院では、降圧薬などは継続するものの、リウマチ性多発筋痛症に関しては整形外科の扱いと判断されて、同市内の整形外科クリニックに回していた。整形外科医は指示通りに漸減してくれた。
5mg/日になってから、両側肩・上肢のこわばり・疼痛が再燃してきたそうだ。炎症反応も発症時ほどではないが上昇した。整形外科医が当地域の基幹病院神経内科外来に紹介したところ、PMRの再燃なのでプレドニン10mg/日に増量してはという返事だった。こんな返事をもらいましたとそのコピーを入れて当院内科に紹介されてきたのは、具体的は指示がほしかったのか、ちょっと通院は遠くなるが当院で診てほしいということだったのか。ご高診よろしくお願いします、だけだとわからない。
まだプレドニンは増量されていなかったが、症状は少し軽快していて、炎症反応も下がっていた。プレドニン10mg/日を1~2か月継続して、1mgずつ1~2カ月ずつ漸減して7~8mg/日でしばらく継続してはいかがでしょうかという返事にした。
CareNeTVの金城光代先生の講演を見返した。
リウマチ膠原病セミナー 第29回 (再掲)
沖縄県立中部病院総合内科 金城光代先生
リウマチ性多発筋痛症
PMRの診断
2段階で行う
1)初めの評価
典型的な診療所見があるか
2)その後の評価
ステロイドへの反応性はどうか
あてはまらないときは、鑑別疾患を
見逃していないか、もう一度考え直す
臨床症状
・年齢 50歳以上
・発症は急性・亜急性
・体幹から近位筋の痛み・こわばり
肩
頸・股関節
片側から発症し、数日で両側の痛みとなる
・朝のこわばり 45分以上
・全身症状
倦怠感、体重減少、微熱、うつ症状
・関節可動域制限(首、肩、股関節)←関節周囲炎(滑液包炎や腱鞘炎)
・RS3PE(Remitting Seronegative Symmetrical Synovitis with Pitting Edema)
手背の圧痕性浮腫(指伸筋腱鞘炎)
・末梢性関節炎(膝、手首)
超音波、MRI
両側の肩の滑液包炎
PMRの診断の感度・特異度90%以上
検査所見
・血沈40mm/時以上またはCRP上昇(7-20%は正常)
・anemia of chronic desease ~50%
・肝機能障害(特にALP上昇)30%
・白血球数 増加や左方移動は通常認めない
・血小板増加
治療
プレドニゾロン10-20mg/日で開始
数日以内に症状の改善を認める
PMR新分類基準
50歳以上、両側肩の痛み、血沈またはCRPの上昇がある患者
超音波なし
・朝のこわばり45分以上 2点
・股関節痛または可動域制限 1点
・RFまたは抗CCP抗体正常 2点
・他の関節痛なし 1点
4点以上でPMR
感度72%、特異度65%
超音波あり
超音波なしの点数に加えて
片側の滑液包炎があれば1点
両側の滑液包炎があればさらに1点 5点以上でPMR
感度71%、特異度70%
PMRとの鑑別
高齢発症の関節リウマチ
(Late onset RA)
・高齢発症RA
首から肩にかけてのこわばり、手足のむくみで発症する(PMR like)
一般のRAの4倍
・PMR
25%で末梢関節炎あり
(RA like)
PMRと診断された症例の約20%がその後1年間でRAと診断される
(鑑別法)
診断時:RAはステロイド反応性は緩徐
フォロー時:PMRに伴う関節炎はDMARDなし(ステロイドのみ)でコントロール可能
骨びらんをRAの一部で認める
PMR Management Guideline
1.PMRの診断はstepwiseに行う(inclusion&exclusion criteria)
Inclusion criteria
1)年齢50歳以上
2)有症期間2週間以上
3)両側肩かつ/または骨盤領域の痛み
4)朝のこわばり45分以上
5)血沈またはCRP上昇
Exclusion criteria
悪性腫瘍
感染症
炎症性疾患
甲状腺疾患
肩や股関節の局所疾患
スタチン内服
パーキンソン病
2。ステロイド治療開始前にチェック必要な項目
血算、肝機能検査、BUN/血清クレアチニン、RF/抗CCP抗体、血沈
CPK、甲状腺機能検査
(必要があれば胸部X線、抗核抗体)
3.少量ステロイド(プレドニン15mg/日)を開始し、1週間後に反応をみて、PMRの診断を再評価する
患者global response
70%以上改善 PMRらしい
50~70%改善 プレドニン20mg/日への増量
50%以下 診断が正しいか再考
PMRの治療
(ステロイド漸減法)
Recommendation
典型的なPMRでは少量ステロイドから開始し、ゆっくり漸減する
・プレドニゾロン15mg/日を3~4週間
・12.5mg/日で3~4週間
・10mg/日で4~6週間
・1mgずつ4~8週ごとに漸減
(フォローのタイミングとチェック項目)
Recommendation
治療反応性と疾患活動性のモニターを行う
フォロー毎に確認すること
近位筋の痛み、朝のこわばり、倦怠感、血算、CRP/血沈、BUN/血清クレアチニン、電解質、血糖
PMRのステロイド中止率・再燃率
・ステロイド中止率
2年後で50%、3年後で70%、11年後で90%
・PMR再燃率
急激な減量で再発率上昇
初めの1年で1/3が再発
女性の方が再発率、ステロイド累積使用量、ステロイド合併症が多い
Recommendation
PMR症状が再燃したら(炎症反応の上昇だけでなく)
・巨細胞動脈炎の発症があれば、その治療をする
・前回のステロイドに戻す
(初期量まで戻さなくてよい)
・2回以上PMRの再燃を認めたらDMARDの使用を考慮する
ステロイド漸減とMTXの併用
1.MTX併用すべきは
1)プレドニゾロン7.5mg/日以上で再燃する場合
2)再燃を2回以上繰り返す場合
3)ステロイドの副作用が重篤になりえる場合
MTX10mg/週以上を用いる
2.MTXをやめるのは。
ステロイドoffの6~12か月後
PMRにおけるTNF製剤
1.Infliximab(IFX)
(プレドニゾロン15mg+IFX)
ステロイド使用量・再燃率の差なし
2.Etanercept(プレドニゾロン、NSAIDなし)
14日後、PMR疾患活動性はコントロール群と差なし
PMRにおけるNSAID
1.ステロイド+NSAIDはステロイド単独に比べ
1)ステロイド累積使用量は変わらない
2)副作用は多い
2.NSAID単独治療で緩解になることあり
症例
PMRの治療で改善しない
両側鎖骨下動脈の狭窄
プレドニゾロンをGCAの治療量にして改善
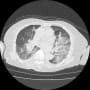
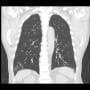
PMR+Extracranial GCA
Steroid refractory PMRで何を考える?
1.悪性腫瘍によるPMR like symptom
(paraneoplastic)
2.Giant cell arteritis
Extracranial GCA
悪性腫瘍とPMR症状
・典型的PMRにて悪性腫瘍スクリーニングは必要ない
・Paraneoplastic PMR
結腸癌、胃癌、腎癌、白血病、リンパ腫、腺癌など
・Paraneoplastic GCA
消化管癌やMDSが多い
Recommendation
ステロイド治療と同時に骨粗しょう症(治療)を開始する