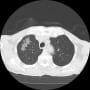
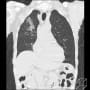
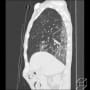
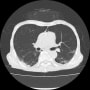
1月5日、1月14日に記載したCOVID-19の79歳男性の画像の推移。
12月29日に当院の発熱外来でCOVID-19 と診断されて、ラゲブリオ内服が処方された。高血圧症・糖尿病・認知症で市内のクリニックに通院している。
1月4日(7日目)に体動困難で救急搬入となった。胸部X線・CTで右肺野にすりガラス陰性が散在していた。
デキサメサゾン注8mg(6.6mg)/日を開始した。解熱して、食事摂取できるようになった。
1月9日(11日目)に隔離解除して、一般病室(同日に隔離解除に移動した。胸部CTでは、入院に見られた右肺上葉の陰影はほぼ消失していた。(後から見ると、両側下葉背側にもやもやした陰影が新に出ていたが、背側の水分分布の影響ともとれるので、さほど気にしなかった。)
5日間投与したデキサメサゾンの漸減を開始した(4mg/日を3日、2mg/日を2日の計10日で漸減中止予定)。ところがその後に発熱が見られた。酸素飽和度の軽度に低下した。炎症反応がぐっと上昇していた。
1月12日(14日目)に再度胸部CTで確認すると、両側肺下葉にすりガラス~網状陰影が広がっていた。
入院時から相談して指示をもらっている呼吸器外来の先生(大学病院から応援)に相談した。「武漢株」の時は再燃が見られたこともあった、という。現在の株でも「ぶり返し肺炎」があるようだ。
デキサメサゾンを初期量の8mg(6.6mg)/日に戻すと、解熱して症状・検査値が軽快した。時間をかけて、デキサメサゾンを6mg/日、4mg/日、2mg/日と漸減してきた。
胸部X線も撮影しているが、すりガラス陰影はCTで見ないとわかりにくい。1月31日(34日目)の胸部CTではすりガラス陰影は軽快して、背側に回復期の線状索状影と浸潤影様の陰影を認めた。
2月21日(55日目)にも胸部CTで確認すると、さらに陰影は減少していた。ステロイドはまだ投与していて、ここからさらに漸減中止の予定とした。
認知症で診断後すぐの入院を見合わせていた患者さんだった。身体抑制もあるし、向精神薬も複数使用している。さらに糖尿病はステロイド使用で悪化したので、インスリン強化療法になった。家族が在宅介護は無理ということで、施設入所の調整中になっている。
入院時にレムデシビルを入れた方が良かったかもしれない。また、ステロイドはちょっと投与期間を長くとりすぎたかもしれない。