月曜日の内科再来に74歳男性が受診した。慢性閉塞性肺疾患と高血圧症で通院している。退職した先生から回されてきた患者さんだった。
前回受診時に労作時の息切れがするというので、それまでのLAMAの吸入をLAMA/LABAの吸入に替えていた。酸素飽和度は94~95%(室内気)でまあまあだった。
その日は喘鳴が聴取された。これまでも軽度にあったりしたが、今回ははっきり聞こえる。酸素飽和度が92%(室内気)と低下していた。
検査(画像と血液)をして、結果によっては入院してもらうかもしれない、とお話した。したが、本人は今日はいらない、という。何度言っても「今日は帰る」だった。
いっしょに受診している妻に事情を説明すると、自宅で夜ひどそうにしている、という。妻の説得でとりあえず外来での検査はすることになった。
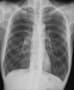
胸部X線は気腫性変化だけで、肺炎像はなかった。発熱はないらしいが(後で検温すると37.1℃)、血液検査で白血球6900(ふだんと同じ)・CRP6,0と軽度の炎症反応の上昇があり、感染があるようだ。
外来でステロイドの点滴静注をして、結果をみる予定だったが、トイレに行った時に酸素飽和度が88%と低下して、安静にしても戻らなくなった。酸素が必要なので1週間でいいからいてくださいというと、応じてくれた(隣に奥さんがいて、「入院しなさい、家に居られても困る」と言っていた)。
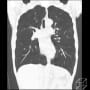
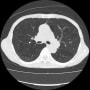
病棟は院内でCOVID-19が数人出て、入院は厳しいが、何とか入れてもらうことした。胸部CTで確認したが、肺炎像は指摘できなかった。
その日はデキサメサゾン8mgとセフトリアキソン1gを入れた。今日(9月5日)病室に行くと、喘鳴は大分軽減していた。食事摂取も良好で、500mの点滴や中止して、デキサメサゾンも漸減することにした。後はICSの吸入を追加する。