7月9日(火)は当直だった。日付が変わった10日午前0時過ぎに、当直の看護師さんから「直来」ですと連絡が来た。
コロナになってから、時間外の受診は病院に連絡を入れてから来院することが増えたが、直接病院に来る患者さんもいる。心窩部痛での受診だった。発熱はなかった。
3日前から夕食後(午後7時ごろに食べて午後10時ごろ)に心窩部痛が出現していた。長い時は3時間痛んでいたという。その日は痛みの程度が強く長引くので受診した。夕食に唐揚げを食べたそうだ。
肥満があるが、横臥すると腹部は平坦だった。心窩部に圧痛とpercussin tendernessを認める。既往に高血圧症・糖尿病があり、林寛之先生の法則に則って、(明らかな圧痛なので違うとは思ったが)まず心電図をとった。有意なST-T変化はなかった。
職場の健診を2月に受けていて、上部消化管内視鏡検査も含まれていた。結果は逆流性食道炎と萎縮性胃炎と記載されている。NSAIDs内服などがなければ胃潰瘍・十二指腸潰瘍ではだろう。健診に腹部エコーは含まれていない。
体型と胃の疾患が否定的なので、胆石が疑われた。診察室で腹部エコーを当てたが、胆嚢頸部がうまく描出できない。見える範囲では異常を認めないが、X線で確認することにした。
腹部単純X線で遊離ガスはなく、胆石と判断される陰影が写っていた。CTで確認すると、胆嚢内に結石が1個きれいに描出された。胆嚢壁が若干肥厚しているように見えたが、エコーでは胆嚢壁肥厚はなく、debrisもなかった。

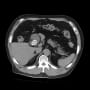

点滴室に戻ってそのつもりで腹部エコーで見たが、胆嚢結石をうまく描出できない。これにはがっかりした。
点滴を入れていたので、アセリオ(アセトアミノフェン1000mg)の点滴静注を開始した。画像検査が終わったところで、来院時より若干疼痛が軽減してはいた。アセリオが半分くらい入ったところで、痛みが軽減してきた。すでに午前1時半近くになっていたので、そのまま外来で経過をみることにした。(付き添いの同僚の方には、朝まで病院で預かります、と伝えて帰ってもらった)
疼痛が続く時は、ボルタレン座薬50mgかソセゴン注のつもりでいたが、連絡はなかった。患者さんはいびきをかいて寝ていたようだ。午前8時に見に行くと、腹痛は消失していた。
胆石の疼痛が続いているので、手術適応になる。現在当院では外科手術はできないので、地域の基幹病院外科の外来に紹介して判断を仰ぐことなる。
この患者さんは隣県から当地に仕事で来ている。職場の寮で寝泊まりをしていた。手術の話をすると、受けるなら地元の病院で、という。高血圧症・糖尿病の処方は地元の病院から出ているので、行ったり来たりしているのだろう。
診療情報提供書とCT画像をCDに入れて持たせた。今週末は3連休になり、その日の夕食後もまた痛む可能性があるので、早めに地元の病院を受診するよう勧めた。



































