患者さんの多くはこう言います。
「コロナより差別が怖い。」
コロナより怖い物、それは人かもしれません。
このような雰囲気が一日も早く改善するよう祈りながら努力します。
🍓人は自分の考え方に沿うような文献を探し求め、自分の考えが優位なように解釈する傾向があるように感じています。
私も同様な傾向があるでしょう。
私は『骨に神経は無い。』と言ってきましたので、多くのネット情報に書かれていた『骨の中には神経は存在しない。』という情報をいくつか紹介して、『この様な情報により、私は骨に神経は無いと考えているのです。』と説明しておけば、私の考え方を肯定できたでしょう。
しかし、私は『骨に神経は無い。』とは書いていますが、実は骨の中に神経はあるだろうと考えています。
前回の記事に書いた私の妹の経験が有ったからです。
その様な経験から、もっと掘り下げて調べようとしてきました。
しかし、なかなか情報が無いのです。
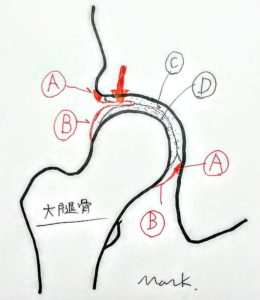
前の記事では文献(文献A)を取り上げました。
骨の外にある骨膜の神経の量を100とした時、骨の中の骨質(いわゆる骨ですね)にある神経は骨膜の1000分の1の0.1しかないということが書かれていましたね。(Castaneda他 Neuroscience 2011)
この文献は人の解剖データではなくマウスの大腿骨についての結果でしたので、100%人でも言えることでは無いかもしれませんが、私の経験上の印象とは実に一致していました。
今回の記事では、2018年に書かれた日本のある整形外科の先生がホームページ内に書かれた『変形性関節症は、どうして痛い?』という説明文(文献B)を紹介します。
この先生は次の事に疑問を感じていました。
『関節軟骨内には神経も血管も存在しません。従って、たたいても、割れても、擦り減っても、軟骨だけの傷害であれば痛みは生じないはずです。
一方、軟骨が擦り減ると、遊離した軟骨摩耗片が、関節包という関節を包む袋の滑膜に取り込まれて炎症を生じます。
炎症を起こした滑膜(関節包の一部です)内には知覚神経があり、炎症により過敏となっているため、通常では痛みを生じない動作でも疼痛を生じます。
このような事から変形性関節症の痛みは滑膜から生じると言われてきました。膝の屈伸などの動作時に感じる痛みの一部は滑膜から生じていると私も思います。
でも、立っている時や、膝を軽く曲げて体重をかけただけで生じる痛みはどうでしょうか?
体重が直接にかかる場所に滑膜は存在しないのに荷重時に起こる痛みが滑膜に由来していると言えるのかという疑問があります。』
以上の疑問から書かれた文献Bによると、軟骨の下には血管と神経が一緒にあって、軟骨が欠損した時その欠損場所に血管が伸びるのですが、その時に神経も一緒に伸びてきて、骨と骨に挟まれることも骨の痛みの原因ではないかと書かれていました。
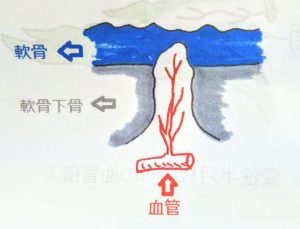
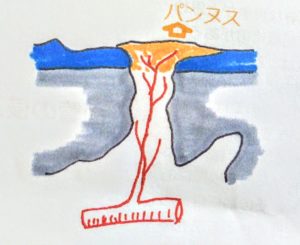
一般的に言われている軟骨下骨にある神経による痛みですね。
確かに、私にもレントゲン写真を見た時に軟骨下神経による痛みが股関節痛の原因かな?と思った患者さんがいました。
しかし、その方の場合、半年後には股関節痛は無くなりました。
股関節痛が無くなった時のレントゲン写真では、新しくできた骨が大腿骨の表面を覆っているのがわかりました。
新しく覆った骨は単なるカルシウムですので、その中に神経が無いから痛みが取れたものと考えています。
この方の場合、レントゲン所見だけでの判断ですので、股関節痛があった時に痛かったのは関節包の痛みだったのかもしれませんが判断は難しいところでした。
骨と骨が当たるとは、大腿骨骨頭の皮質骨(骨質)と、骨盤側の寛骨の皮質骨(骨質)が当たるという意味です。
文献Aで考えると、骨の外の骨膜(股関節では関節包)には非常に神経が多い、一方、骨と骨が当たる場所である皮質骨(骨質)には、骨膜の1000分の1の神経しか存在しないということでした。
文献Bで考えると、文献Aで非常に少ないと書かれていた骨質(皮質骨)にある軟骨下骨の神経の痛みであり、それも一時的な痛みとも考えられ、どちらかというと非常に稀なケースであると私は考えています。
股関節周りの神経のほとんどは、骨の外周りにある骨膜と関節包(骨の外周りの骨膜は股関節では関節包という名前になります)にあるというのは事実ですね。
文献Bではまとめとして次のように書かれていました。
OA(変形性関節症)では 1、関節軟骨に侵入した神経 2、炎症を起こした滑膜(関節包の一部)が痛みを感じさせているようです。
つまり、変形性股関節症の股関節痛の原因は、一般的には炎症を起こした滑膜の痛みと考えられているけれども、関節軟骨に侵入した神経による痛みもあるということでした。
文献Bを読んでみてびっくりしたのは、私達が今まで訴えてきたように股関節痛の原因が関節包の炎症であるという考えは一般的に考えられていることであると書かれていたことです。
・・・なにそれ~? おったまげ~~!!!!!!!
じゃ、「骨と骨が当たるから痛いのです。」と説明する先生が一般的ではないということなのですか?
皆さんは、どのように説明されましたか?
文献Bを書かれた先生が普段疑問に思っている変形性関節症による痛みに、筋肉の痛みへの考察が全く欠如していると私は感じました。
膝を曲げて立った時、膝の関節包に負荷がかかっていないにもかかわらず膝周辺が痛いのはおかしい、というのがこの文献を書いた動機だと書かれていたのです。
膝を曲げて立った時には膝周辺の筋肉に強い負荷がかかるけど、筋肉への考察は全くありませんでした。
また、膝を曲げて立った時にも十分膝の関節包には負荷がかかるだろうにな、とも思いました。
筋肉が痛みを出すという考え方の無い整形外科の先生は非常に多いですね。
また、骨に修復力という自然治癒力があるという考察も欠けていると私は感じました。
しかし、軟骨欠損部への血管と神経の侵入という現象は解剖と顕微鏡検査ではっきりと報告されているようですので、この事実は否定できないと考えていますが、軟骨欠損部へ侵入する神経の数がもともと非常に少ないことは文献(A)で実証されていますね。
この先生の説明文を読んでいると、この先生は原因を追究する姿勢のある素晴らしい先生であることは間違いないと感じました。
私は患者さんを診て考えることが多いので、骨と骨が当たるから痛いという説明にはほとんど同意できません。
その理由は以下の通りです。
1、骨と骨が当たっていても痛くない人がいるので、骨と骨が当たって痛いという説明にならない。
2、骨と骨が当たると痛いのであれば一歩一歩足を着く度に痛いはずなのに、『歩き出しは痛くないけど、歩き疲れると痛みが出ます。』『歩き出しは痛いけど、歩いているうちに痛くなくなります。』と言う方々が多いので骨と骨が当たって痛いという説明にならない。
いかがでしょうか?
骨と骨が当たるから痛いと言いうのは、多くの患者さんで説明できません。
この説明を誰かが明快に解説してくれて、股関節痛の原因は骨と骨が当たっている確率が高いことを明確に説明してくれれば、私も「骨と骨が当たって痛いのです。」と言うかも知れません。
しかし、現状では『一時的にそういうこともあるかもしれませんが、股関節痛の主な原因は骨と骨が当たるからではありません。』としか言いようがありません。
画像や検査結果だけを見るのではなく、患者さん(臨床症状)を診るとわかることは多いものなんです。
私は、このような理由で『骨に神経はない』と書いてきました。
『骨と骨が当たるから痛い』とレントゲン写真を見せられながら説明された患者さんはどうなると思いますか?
おそらく、怖くて足に体重がかけられなくなるのではないでしょうか?
その結果、筋力は低下して骨密度も低下するのです。
私は今後も『骨に神経無し!』と訴え続けます!
軟骨に神経無し、骨にも神経無し。
神経の無いところに痛みなし。
皆さん、可能な範囲で足に体重をかけてみて下さいね。














 幸せの黄色いらっこちゃん
幸せの黄色いらっこちゃん 悪い方の脚に重心をかける、この絵では肩の高さを水平にして骨盤を右に移動しています。
悪い方の脚に重心をかける、この絵では肩の高さを水平にして骨盤を右に移動しています。-300x203.jpg)
 筋肉の断面図
筋肉の断面図 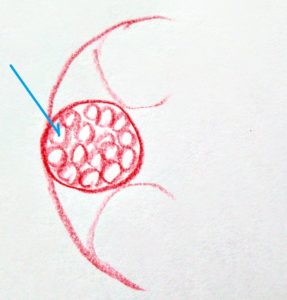 筋線維の束
筋線維の束 筋線維の中の筋原線維
筋線維の中の筋原線維
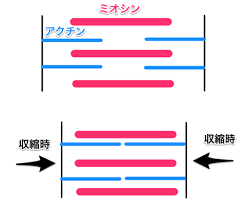 上図:弛緩 下図:収縮
上図:弛緩 下図:収縮