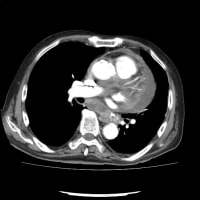
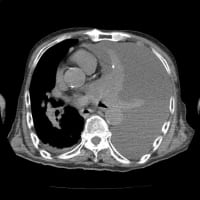
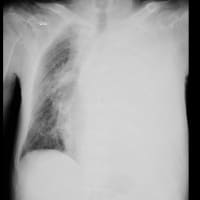
土曜日の宿直と今日日曜日の日直と24時間以上病院にいた。幸い土曜日は深夜帯の受診がなく、午前6時半に施設入所中の74歳女性が誤嚥性肺炎で救急搬入された。脳性麻痺があり、胃瘻造設されて数年経過していた。昨年12月にも誤嚥性肺炎で入院している。早朝から痰が絡んで酸素飽和度が低下していた。酸素10L/分で搬入されたが、喀痰吸引を繰り返しているうちに5L/分まで下げられた。胸部X線でははっきりしないが、胸部CTで右肺の下肺野肺側に浸潤影を認めた。
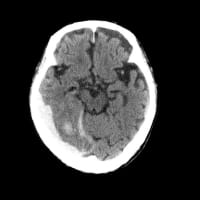
日直になってすぐに、別の施設に入所中の97歳女性が救急搬入された。左上肢の麻痺があるが、両側下肢はいずれも屈曲拘縮していて、麻痺の有無はまったく判断できない。頭部CTで右中大脳動脈領域に梗塞巣が出始めていた。細かく動くので頭部MRIはとらず、明日頭部CT再検とした。もともと寝たきりなので、嚥下ができるかどうかが一番の問題だ。
午後から、今日の当直の若い循環器科医が手伝ってくれて、高齢者の肺炎とめまいの入院治療を引き受けてくれた。外科では朝から酒に酔って転び、ガラス(コップらしい)で頸部を切った男性が搬入されていた。大声でしゃべり続けていたが、外科医(大学病院からの応援医師)は3か所を縫合していた。
walk inの外来では、インフルエンザとノロウイルスと思われる胃腸炎の受診が多かった。深夜帯の受診がなかったことと、半日の診療を手伝ってもらったことで、倒れこむほど疲れると予想した2枠の当直を何とか無事にやり過ごせた。最近は珍しい症例もなく、淡々と日常診療をこなしている。春日武彦先生の「臨床の詩学」を読んでいて、その関連もあって「医療現場におけるパーソナリティ障害」も読み始めた。










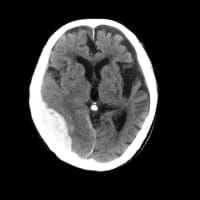





※コメント投稿者のブログIDはブログ作成者のみに通知されます