昨日(春分の日)は日直で病院に出ていた。ここ1か月くらい、新型コロナウイルスの問題で発熱してもすぐには受診しないようになっているせいか、受診数は少なかった。
腎臓内科外来(大学病院から)に通院している72歳男性が、当日からの呼吸困難で受診した。嘔気も続いていた。酸素飽和度が室内気で80%台なので、すぐに酸素吸入を開始した。血圧は170/100と高値だった。
昨年9月に他の病院から末期腎不全で紹介されていた。糖尿病はないが、末期腎不全での紹介なので腎生検はしていないから、慢性腎炎なのか高血圧症による腎硬化症かはわからない。11月には入院して透析用の内シャント造設をしていて、次週の外来で透析導入日を決めることになっていた。
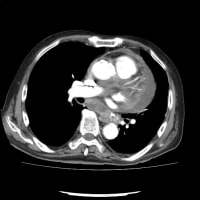
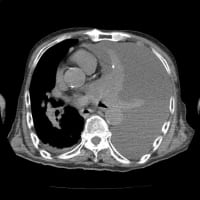
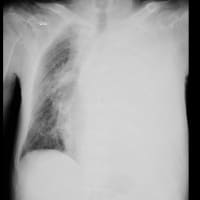
胸部X線で心拡大・肺うっ血・水腫を認めた。腎不全の悪化(尿毒症)で心不全そのものか鑑別になるので、すぐに心電図をとった。3月9日に腎臓内科外来で行った心電図と比べたが、波形は同じだった。V5-6の軽度ST低下は以前からある。ST上昇はなかった。
透析に来ている腎臓内科医(大学病院から)に連絡して、緊急で透析を開始してもらうことにした。救急室からストレチャーでそのまま透析室に運ばれた。
その後に血液検査の結果が出て、BNP1483・トロポニン12657と高値を認めていた。CK692・CK-MB125・AST48・LDH335と確かに心原性酵素は高値だった。冠動脈疾患(急性心筋梗塞)が疑われて、心臓血管センターのある専門病院に救急搬送となった。
透析の先生から搬送の連絡が来て、改めて心電図を確認したが、やはり異常を指摘できなかった。(胸部X線は左が3月20日、右が3月9日)
腎臓内科の先生が当院循環器科の先生に電話で連絡して、救急搬送の指示とNPPVの指示が出た。V60でのNPPVが開始された。そのままでは救急車で継続できないので、結局ドクターカーで迎えに来てもらうことになった。
腎臓内科の先生(バイト)は勤務時間が終わって帰ったので、ドクターカーで来た専門病院の若い先生には当方が申し送りをした。

















※コメント投稿者のブログIDはブログ作成者のみに通知されます