8月24日(土)は当直だった。当直帯になってすぐから午前0時近くまで断続的に受診があった。それでもいわゆる深夜帯の受診は救急搬入がなくて、その点では助かった。
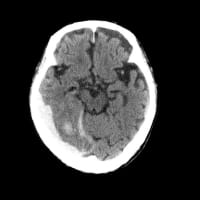
夜間に回転性めまいの患者さんが救急搬入された。搬入時には回転性の要素は治まっていたが、浮遊感が残り、そのまま帰宅にできなかった。一晩入院させようとしたが、COVID-19罹患9日目であることが判明した。
外来担当の看護師さんには申し訳ないが、外来の処置室で朝まで点滴を継続して帰宅とした。午前7時半ごろに診に行くと、症状消失して、帰宅可能だった。
これで終わりかと思ったが、午前8時15分に救急要請があった。前々日から心窩部痛があった30歳代半ばの女性が、前夜から右下腹部痛になっているという。37℃台の微熱もあった。
経過から急性虫垂炎と思われたが、当院では外科手術ができない。外科手術の可能な地域の基幹病院に直接搬入してもらう方がいいかとも思ったが、当院で診断確定してから搬送することにした。(もっとも、満床で受け入れ困難となると遠方の病院との交渉になってしまう。)
搬入された患者さんを診察すると、右下腹部に圧痛があり、筋性防御はないがpercussion tendernessはある。腹部手術の既往はなかった。最終生理からは、数日後が生理予定日だった。
前々日の夜間から心窩部痛(違和感程度)・嘔気がり、前日(土)の午前中に市内の医院を受診していた。P-CAB、整腸剤と吐き気止め屯用が処方された。前日の夜間から右下腹部に腹痛が移動して持続していた。
搬送を想定してコロナとインフルエンザの迅速検査を行い(陰性)、尿の妊娠反応を確認した(陰性)。白血球12800・CRP4.9と想定どおりの値が出た。
腹部造影CTを行うと、虫垂の腫脹・壁肥厚があり、糞石もあった。周囲の脂肪織に炎症像がある。急性虫垂炎だった。ここまで典型的な症状の虫垂炎も逆に珍しいかもしれない。
基幹病院の外科担当の先生に連絡した。これまでも何度かお世話になっている常勤の外科医で、すぐに引き受けてくれた。転送の救急車が午前10時半に出発した。

















※コメント投稿者のブログIDはブログ作成者のみに通知されます