8月8日に病棟の看護師さん(55歳女性)が発熱で発熱外来を受診した。前日から下腹部違和感(左右どちらともいえない)嘔気もあった。下痢はなかった。
呼吸器症状として咳があるが、これは以前から続いていて、呼吸器外来(大学病院から)で相談していた。咳喘息疑いとして吸入ステロイドで経過をみることになっていた。
となると呼吸器症状はなく、発熱と前日からの腹部症状ということになる。虫垂切除術と卵巣嚢腫摘出術を受けた既往がある。あるとすれば憩室炎くらいだが、腹部症状に局在性がない。
発熱外来扱いなので、コロナとインフルエンザの迅速試験から始まるが、どちらも陰性だった。
点滴をしてほしいという希望だった。腹部は平坦・軟で圧痛がないが、押されると嘔気が少しするという。その日は点滴とアセトアミノフェンの処方だけ行った。
翌9日も発熱が続き、外来を受診した。有意な呼吸器症状はなく、やはり右下腹部の違和感と嘔気があった。
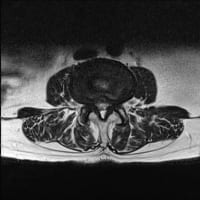
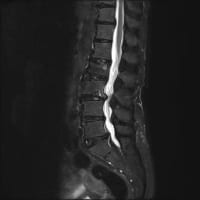
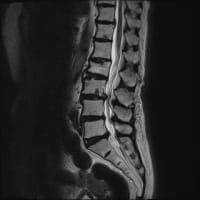
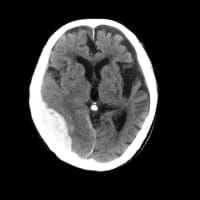
前日に精査すべきだったと思いながら、血液・尿検査と画像検査を行った。白血球数とCRPは軽度に上昇していた。尿は混濁している。特に腸管や肝胆道系には問題がなかった。肺炎もない。
3年前にも発熱・嘔気・腹部違和感で受診していて、結果的に尿路感染症(急性腎盂腎炎)として外来治療を受けていた。症状はその時と同じだった。除外診断になるが急性腎盂腎炎の症状のようだ。
入院はしたくないというので、尿培養を提出してセフトリアキソンを外来で点滴静注した。翌日に解熱していればそのまま外来治療で、改善しない時は入院とお話した。
翌日も高熱があり、食事摂取してないというので、(いやがっていたが)入院してもらうことにした。次の日の10日の午前中まで発熱があったが、その後は解熱して、食事摂取できるようになった。
放射線科のCT読影レポートでは左腎臓周囲の脂肪織に炎症像がありそうとなっていたが、よくわからない。(そもそも腎臓周囲の毛羽立ちが炎症を反映するかどうかははっきりしていない)
連休明けの14日月曜日には、退院できますかと訊かれた。血液検査で炎症反応は軽快して、尿所見も改善していた(細菌は陰性)。翌日までセフトリアキソンを入れると1週間投与したことになるので、退院にして抗菌薬内服を出すことにした。
本人に退院の話をした後で、夕方に尿培養の結果が出てきた。大腸菌ESBLが検出されてきた。検査室の技師さんからも連絡が入った。技師さんも意外だったのだろう。
大腸菌ESBLにセフトリアキソンは感受性はない。ないが、確かに臨床的には効いている経過だった。尿路系感染だと感受性がない抗菌薬でも大量に尿路系に排出されるので、(臨床的には)効いてしまうことがある。ESBLだと濃度の問題ではないので、不思議ではあるが。
しかし菌名が判明して感受性が出ると、無視はできない。といっていまさら、メロペネムの点滴静注を開始する気にはならない。ST合剤に感受性があれば使用するが、今回は感受性がなかった。
プラチナマニュアルによれば「キノロン系は感受性があれば効果がありそうであるが、ESBLsを産生するような腸内細菌は、すでにキノロン系は耐性を有していることが多い。感受性があった場合でも、低レベルの耐性が推定されていて治療失敗の報告がある。」。
しかし「ブレイクポイントMICが1以下の場合であれば感受性でも信用できない。0.25以下であれば安全かもしれない。」とある。今回LVFXが0.25以下だったので、レボフロキサシンを使用することにした。その日と(退院予定の)次の日に点滴静注にして、その後は経口薬で継続することにした。(再燃すればメロペネム使用)
外来患者さんの尿培養でESBLs産生菌が検出されることはあるが、大抵は施設入所中の高齢者だった。看護師さんで検出されたのは、職業がらということになるのだろう。

















プラチナマニュアルのセフトリアキソンの項に、「ESBLs産生菌に無効。実際は高濃度の抗菌薬が尿中に排泄されるため、尿路感染では効いてしまうことも多い」、と記載されています。