がんの予防や治療における漢方治療の存在意義を考察しています。がん治療に役立つ情報も紹介しています。
「漢方がん治療」を考える
614)好中球対リンパ球比(NLR)の高値はがん患者の予後不良を予測する
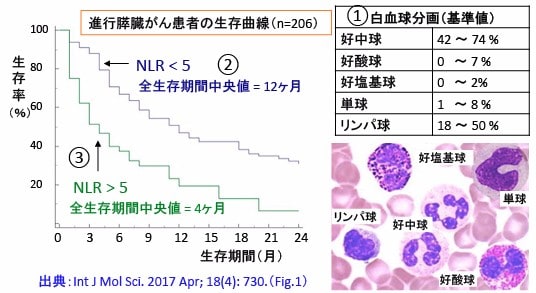
図:血液中の白血球は、骨髄で生成される好中球、好酸球、好塩基球、単球と、リンパ系組織で生成されるリンパ球に分類される。これらの5種類の白血球が全体の中でどれくらいの割合になるのかを示したものが白血球分画と呼ばれる(①)。体内に炎症があると、白血球分画における好中球対リンパ球比(Neutrophil-to-Lymphocyte Ratio:NLR)が高くなる。多くのがんにおいて、NLRが高いほど予後が不良であることが示されている。例えば、転移のある進行膵臓がん患者206例の生存期間を解析した研究では、診断時のNLRが5未満の患者では全生存期間中央値が12ヶ月であったが(②)、診断時のNLRが5以上の患者の全生存期間中央値は4ヶ月で(③)、統計的に有意に生存期間が短かった(p<0.0001)。
614)好中球対リンパ球比(NLR)の高値はがん患者の予後不良を予測する
【がん組織では炎症が起こっている】
がん組織ではがん細胞の周囲にマクロファージや好中球やリンパ球などの炎症や免疫に関与する細胞が多数集まっています。
これはがん細胞が周囲の正常組織を破壊して、炎症を引き起こすからです。また、免疫細胞ががん細胞を敵と認知して攻撃している場合もあります。
がん組織における炎症反応が強いと、血液中に炎症のマーカーのC反応性タンパク質(CRP)や好中球が増えてきます。炎症部位から産生される炎症性サイトカインは骨髄から好中球を動員します。
つまり、がん患者において血液中のCRPや好中球が高い状態は、がん組織における組織破壊や炎症反応が強いことを示唆します。(下図)

図:がん組織にはがん細胞のみでなく、リンパ球や顆粒球(好中球、好酸球、好塩基球)やマクロファージなどの炎症や免疫に関与する細胞が多数集まっている(①)。これらの細胞は、がん細胞による組織破壊に対する修復やがん細胞の排除の目的で集まっているが、炎症性サイトカインや増殖因子の産生と分泌が亢進しており、これらががん細胞に対する増殖シグナルとなって、がん細胞の増殖や転移やアポトーシス抵抗性を引き起こしている(②)。がん組織における慢性炎症状態は、血液中のC反応性蛋白(CRP)や好中球を増加させる(③)。つまり、がん患者における血液中のCRPや好中球の増加はがん組織における慢性炎症状態のレベルを反映している。
がん組織における炎症応は、がん細胞による組織破壊を修復したり、がん細胞を排除するための正常組織の防御機構による応答です。しかし、この炎症反応ががん細胞を刺激して、増殖や転移を亢進しています。
がんは「治ることのない創傷」(Tumors are “wounds that do not heal.”)という考えがあります。がん細胞は正常組織を浸潤してダメージを与え、組織修復と炎症反応が持続し、いつまでたっても炎症が収束せず、永遠に創傷治癒過程(=炎症反応)が続いている状態と言えます。
がん組織における慢性炎症状態を正常化すると、がん細胞の増殖や抗がん剤抵抗性を抑制できる可能性があります。
【血中のCRPが高いと予後不良】
がん組織の微小環境における炎症細胞やサイトカインの重要性が明らかにされています。
メカニズムは非常に多様で複雑ですが、簡単にまとめると「慢性炎症ががんの発生や進展を促進する」ということです。
体内のがん組織における慢性炎症状態を総合的に評価する指標の一つがCRP(C-reactive protein:C-反応性蛋白)です。
体内に炎症が起きたり、組織の一部が壊れたりした場合、血液中に蛋白質の一種であるC-反応性蛋白(C-reactive protein=CRP)が現われます。
このCRPは、もともと肺炎球菌という肺炎を起こす菌によって炎症がおこったり組織が破壊されたりすると、この菌のC‐多糖体に反応する蛋白が血液中に出現することからC‐反応性蛋白(CRP)と呼ばれていました。
しかし、肺炎以外の炎症や組織の破壊でも血液中に増加することがわかり、現在では炎症や組織障害の存在と程度の指標として測定されます。
CRPは炎症に対する生体反応として肝臓から産生されます。炎症性サイトカインのIL-6によって合成が亢進されます。
サイトカインはリンパ球やマクロファージなど炎症や免疫に関わる細胞から分泌されるタンパク質で、細胞の増殖や分化や細胞死などの情報を伝達し、免疫や炎症や創傷治癒など様々な生理機能の調節に重要な役割を担っています。
マクロファージは刺激を受けるとインターロイキン-1(IL-1)やインターロイキン-6(IL-6)や腫瘍壊死因子アルファ(TNF-α)といったサイトカインを分泌します。これらは炎症性サイトカインと呼ばれ、炎症の部位に他の免疫細胞や炎症細胞を集め、炎症反応や免疫応答を開始する役割をもっています。
IL-6は肝臓に作用してC-反応性蛋白(CRP)の合成を亢進し、アルブミンの合成は抑制されます。
がん患者においてCRP高値は、生命予後の不良を示唆します。
全身状態の悪化した進行がんの患者さんの治療を行うとき、CRPとアルブミンの値は特に注意します。
手術後のがん患者や手術不能のがん患者などを対象に、CRPの血中濃度と予後との関連を検討した報告は多数あり、CRPの血中濃度とがんの進行度やがん患者の予後不良とは正の相関があることが示されています。
すなわち、CRPが高いほど生命予後が悪い(生存期間が短い)ことが多くの研究で明らかになっています。CRP値が高いのは、がんの重量が大きく、がん細胞によって組織の破壊が進行していることを示しているからです。
例えば、肺がんにおいて、手術前の血液検査で、CRPの数値が高いほど、腫瘍が大きく、血管やリンパ管への浸潤が強いことが示されています。つまり、この研究では、手術前にすでにCRPが高いと手術後の予後が悪いことを示しています。(Lung cancer 63:106-110, 2009)
CRPとがん患者の予後に関する系統的レビューが報告されています。以下のような報告があります。
C-Reactive Protein Is an Important Biomarker for Prognosis Tumor Recurrence and Treatment Response in Adult Solid Tumors: A Systematic Review(C反応性蛋白は成人固形腫瘍における予後と腫瘍再発と治療応答のための重要なバイオマーカーである:系統的レビュー)PLoS One. 2015; 10(12): e0143080.
この論文では、固形腫瘍患者のCRP上昇と予後との関係を決定するために、体系的な文献レビューを行っています。
271件の論文が解析され、90%の試験(245/271)においてCRPの高値は予後不良を示していました。この論文の結論は「固形がんの患者を対象にした研究の90%において、CRP高値は高い死亡率と関連していた。これは特に消化器系がんおよび腎臓がんにおいて顕著であった。 他の固形腫瘍(肺、膵臓、肝細胞癌および膀胱)でも、CRPの高値は予後不良と関連していた。 さらに、治療応答を決定し、腫瘍の再発を予測するのにCRPの測定が役立つことを示すエビデンスが認められた。」となっています。
手術後のがん患者や手術不能のがん患者などを対象に、CRPの血中濃度と予後との関連を検討した報告は多数あり、CRPの血中濃度とがんの進行度やがん患者の予後不良とは正の相関があることが示されています。すなわち、CRPが高いほど、予後が悪い(生存期間が短い)ことが多くの研究で明らかになっています。

図:がん組織が増大し周囲に浸潤したり他の臓器に転移を起こして、組織の破壊や炎症反応が起こると、生体反応として肝臓からC-反応性蛋白(CRP)が産生される。血中のCRP値が高いほど、組織破壊や炎症が高いことを示唆している。したがって、血清中のCRP値が高いほど、がん患者の予後が悪いことが報告されている。
【好中球対リンパ球比が高いと予後不良】
白血球のうち、炎症があると好中球が増えて、リンパ球は減ってきます。したがって、好中球とリンパ球の比もがん患者の予後を推定する指標として使用されています。以下のような報告があります。
Prognostic role of pretreatment blood neutrophil-to-lymphocyte ratio in advanced cancer survivors: A systematic review and meta-analysis of 66 cohort studies.(進行がん患者における治療前の血液中の好中球対リンパ球比の予後的役割:66のコホート研究の系統的レビューおよびメタアナリシス。)Cancer Treat Rev. 2017 Jul;58:1-13
【要旨】
研究の背景:好中球対リンパ球比は、様々な腫瘍の発生率および死亡率にとって決定的に重要である。 しかしながら、進行した腫瘍における好中球対リンパ球比と予後との関連についてはほとんど知られていない。この研究では、進行腫瘍における治療前の血液中の好中球対リンパ球比と予後との関連性を解析するためにメタ分析を行った。
方法:進行がんの患者における治療前の血中の好中球対リンパ球比と全生存期間(OS)または無増悪生存期間(PFS)の間の関連性を評価するために、2016年4月までの体系的な文献検索を実施した。 ハザード比(HR)および95%信頼区間(CI)を報告した研究からデータを抽出して解析した。
結果:合計24536人を含む66件の研究がメタアナリシスに含まれていた。プールされた分析は、進行した腫瘍において、好中球対リンパ球比の上昇は全生存期間(ハザード比= 1.70, 95% 信頼区間: 1.57-1.84, P。
がんの種類別のサブグループ分析では、治療前の好中球対リンパ球比が高い患者は、膵臓がん患者では全生存期間(ハザード比=1.70, 95% 信頼区間: 1.57-1.84, P治療前好中球対リンパ球比のカットオフ値で層別化した場合、カットオフ値を5にした場合が、最悪の無増悪生存期間(ハザード比= 2.23,95%信頼区間:1.54-3.23、P = 0.019)を示した。
結論:全体的に、治療前の血液中の好中球対リンパ球比は、進行した腫瘍の予後不良の指標となり得る。 特定のがん種におけるその生存転帰を調べる大規模な前向き研究が強く望まれる。
白血球は、骨髄で生成される好中球、好酸球、好塩基球、単球と、リンパ系組織で生成されるリンパ球に分類されます。これらの5種類の白血球が全体の中でどれくらいの割合になるのかを示したものが白血球分画(百分率)です。白血球分画(白血球像)の基準値は以下です。

図:血液中の白血球は、骨髄で生成される好中球、好酸球、好塩基球、単球と、リンパ系組織で生成されるリンパ球に分類される。これらの5種類の白血球が全体の中でどれくらいの割合になるのかを示したものが白血球分画(あるいは白血球像)と呼ばれる。その基準値(正常値)を示す。
細菌感染が存在すると、血液中の白血球、特に好中球が増加します。好中球は白血球の40〜70パーセントを占め、運動性と食作用が著しく、急性炎症の場で中心的役割を果たします。
好酸球はアレルギー反応に関与し、花粉症やじんましん、寄生虫感染などで増加します。
好塩基球は、様々な炎症性反応に関わっており、特にアレルギー反応を起こすのに重要な役割を果たしています。
単球は血液に含まれる最大の細胞です。いろいろな組織で、異なるタイプのマクロファージや樹状細胞に分化し、炎症反応や免疫反応に関与しています。
リンパ球は異物を認識したり、抗体を産生したりして、免疫反応に重要な役割をしています。
通常は好中球とリンパ球の和は80〜90%程度になります。
好中球が50%でリンパ球が40%であれば、好中球対リンパ球比(neutrophil-to-lymphocyte ratio:NLR)は50/40=1.25になります。
好中球が75%でリンパ球が15%だとNLRは75/15=5となります。
NLRのカットオフ値は研究によって様々ですが、多くは2〜5の間で研究されています。
NLRのカットオフ値を5にすると、NLRが5未満と5以上の患者で全生存期間や無増悪生存期間が比較されることになります。
【好中球対リンパ球比(NLR)が5以上は特に予後が悪い】
前述の論文では、「治療前の好中球対リンパ球比(NLR)のカットオフ値を5にした場合が、最悪の無増悪生存期間を示した」と報告しています。
進行した膵臓がんの予後との関連で、好中球対リンパ球比(NLR)が5以上が予後と強く相関することが報告されています。
The Neutrophil/Lymphocyte Ratio at Diagnosis Is Significantly Associated with Survival in Metastatic Pancreatic Cancer Patients(診断時の好中球対リンパ球比は転移のある膵臓がん患者の生存に有意に関連する)Int. J. Mol. Sci. 2017, 18(4), 730; https://doi.org/10.3390/ijms18040730
好中球/リンパ球比(neutrophil/lymphocyte ratio :NLR)や小野寺の予後栄養指数(Prognostic Nutritional Index)、グラスゴー予後スコア、血小板/リンパ球の比、C反応性蛋白(CRP)/アルブミン比など炎症をベースにした異なる指標が膵臓がんの予後と有意に関連することが示されています。しかしこれらの指標を比較した研究はほとんどありません。
この研究では、炎症に基づくスコアと膵臓がんの予後との間の関連性を評価することを目的として、206例の膵臓がん患者を対象にして解析しています。
その結果、全生存率(OS)と相関したのは、年齢、男性性別、腫瘍サイズ、遠隔転移の有無、化学療法へのアクセス、および好中球対リンパ球比(NLR)が5以上でした。
つまり、年齢が高い、男性である、腫瘍サイズが大きい、遠隔転移がある、抗がん剤治療を受けていない、NLRが5以上は生存率が悪いという結果でしたが、その他の炎症をベースにしたスコアでは予後との相関が認められなかったという報告です。
この論文では、NLRが5未満の膵臓がん患者は、生存期間中央値が12ヶ月であったのに対し、NLRが5以上の患者では4ヶ月でした。
診断時に遠隔転移があった81例の膵臓がん患者で、生存率に有意に関連したのはNLRが5以上のみで、他の要因や指標は関連を認めませんでした。
抗がん剤治療を受けた転移のある膵臓がん患者で、生存期間中央値は、NLRが5以上では3ヶ月、NLRが5未満では7ヶ月でした。(下図)

図:(左)進行膵臓がん患者206例において、診断時の好中球対リンパ球比(NLR)が5未満の患者では全生存期間中央値が12ヶ月であったが(①)、診断時のNLRが5以上の患者の全生存期間中央値は4ヶ月で(③)、統計的に有意に生存期間が短かった(p<0.0001)。
(右)ゲムシタビン(gemcitabine)あるいは5-FUをベースにした標準的な抗がん剤治療を受けた39例の膵臓がん患者の解析では、診断時のNLRが5未満の患者では全生存期間中央値が7ヶ月であったが(③)、診断時のNLRが5以上の患者の全生存期間中央値は3ヶ月で(④)、統計的に有意に生存期間が短かった(p<0.003)。
CRPやアルブミン値や好中球やリンパ球などの血液検査の数値を組み合わせて患者の予後を予測する様々な指標(指数)が提案されています。これらの中でNLRが5以上というのは、進行した膵臓がんの予後(生存期間)の不良と最も関連性が高いという報告です。
この研究では小野寺の予後栄養指数(Prognostic Nutritional Index)が35以下、C反応性蛋白(CRP)/アルブミン比が1以上、グラスゴー予後スコアが2も、進行膵臓がんの予後不良と関連することが報告されています。
小野寺時男博士が考案した予後栄養指数(Prognostic Nutritional Index: 略してPNI)は10×Alb+0.005×TLCの式で計算されます。Albは血清アルブミン(g/dl)、TLCは総リンパ球数(Total Lymphocyte Count/μL)です。
アルブミンの正常値(健常人の基準値)は3.8~5.3g/dlです。
総リンパ球数は、白血球数にリンパ球の割合を掛けて計算します。白血球の正常値が3300~9000/μLで、リンパ球の割合は20~50%程度です。
総リンパ球数は多いほど免疫力が高いと言え、1500/μL以上あるのが理想です。1200未満は軽度低下、1200~800が中等度低下、800 未満は高度の低下と言えます。抗がん剤治療などがん治療の副作用で、500以下になることもありますが、リンパ球数が少ないと、抗がん剤治療の副作用が出やすく、効果が出にくくなります。
この小野寺の予後栄養指数(PNI)では、40以下の場合は、消化管の手術(切除や縫合手術)は禁忌ということになっています。例えば、アルブミンが3.2g/dlで、総リンパ球数が1000/μLの場合は、この計算式でPNI=10 x 3.2 + 0.005 x 1000 = 37となり、消化管の切除や縫合を行うと合併症を起こすリスクが高いので、手術はしない方が良いという評価になります。
低アルブミンは栄養状態が悪いことを意味し、リンパ球数が少ないことは免疫力が低下していることを意味します。このような状況で胃や腸を切除したり縫合するような手術を行うと、縫合不全や術後感染症を発症するリスクが高くなるということです。
このPNIはステージ4の消化器がんの予後の推定にも使用されています。この式でPNIが40以下は予後不良、35以下は60日以内に死亡する可能性がある、と考えられています。
グラスゴー予後スコアの2点というのは、CRP>10mg/Lかつアルブミン<35g/Lです。
グラスゴー予後スコア(Glasgow prognostic score)は英国のDonald C.McMillan氏が提唱した、CRPとアルブミンの値による炎症をベースにした栄養状態の指標で、独立した予後因子であることが示されています。CRP高値と低アルブミンは予後不良を意味することをスコア化したものです。(詳細は574話参照)
【好中球対リンパ球比の高値は抗がん剤の効きが悪い】
がん組織の炎症状態が強いと、炎症性サイトカインや増殖因子の産生が亢進し、がん細胞の増殖が刺激され、抗がん剤抵抗性も亢進されます。したがって、好中球対リンパ球比(NLR)が高いと抗がん剤治療の効き目が低下することが予想されます。以下のような報告があります。
Neutrophil/lymphocyte ratio predicts chemotherapy outcomes in patients with advanced colorectal cancer(好中球/リンパ球比は、進行した結腸直腸がん患者の化学療法の転帰を予測する)British Journal of Cancer volume104, pages1288–1295 (12 April 2011)
切除不能の転移のある結腸直腸がんでファーストラインの緩和化学療法を受けている349人を対象に解析しています。
NLRが5以上の患者は約30%いました。NLRが5以上では有意に抗がん剤の効果が悪く、全生存期間も短いことを報告しています。
この研究では、抗がん剤治療の1サイクル後にNLRが正常化したのが50%で、NLRが正常化した群では無増悪生存期間が2ヶ月延びました(5.8 vs 3.7ヶ月)。
抗がん剤が効きにくい理由の多くは、がん細胞側にあると考えられています。すなわち、がん細胞の抗がん剤耐性の強いかどうかが、抗がん剤治療の効き目に影響すると考えられています。
しかし、がん組織における慢性炎症状態が治療に影響することも示されています。抗がん剤治療中あるいは治療後にNLRが正常化すると、生存率が上昇します。
がん患者の血液検査では、白血球分画はほぼ全ての患者さんで検査されています。
がんの診断時あるいはがん治療中に白血球分画の数値を見るとき、好中球/リンパ球比に注目することが大切です。
NLRが高いときには、がん組織の炎症状態を抑制してNLRを低下させる治療も必要です。がん治療中にNLRが正常化(2以下)あるいは低下する場合は治療効果がでていることを示唆します。一方、NLRが5を超えて増えている場合は、その治療は効いていないと判断する評価の一つになります。
【炎症はがん細胞を悪化させる】
がん組織はすでに慢性炎症状態にあり、その炎症状態が増悪すると、がん細胞自体の悪化が促進されることが理解できます。例えば、乳がんの針生検が乳がん細胞の悪化を促進することが知られています。以下のような報告があります。
Human breast cancer biopsies induce eosinophil recruitment and enhance adjacent cancer cell proliferation.(ヒト乳がんの針生検は好酸球の動員を引き起こし、周囲のがん細胞の増殖を促進する)Breast Cancer Res Treat. 2016 Jun; 157(3): 461–474.
【要旨】
研究の背景:慢性炎症は、がんの進行および転移を促進することが知られている。標準的な侵襲的処置の結果として引き起こされる腫瘍微小環境内の急性炎症の影響については、それほど知られていない。 マウスを使った最近の研究では、乳がんにおける針生検によって誘発される急性炎症反応ががん細胞の転移の頻度を増加させることを示している。 がん組織の針生検は、乳がんの診断における標準的な検査の一部であるが、それによって引き起こされる炎症反応の影響に関する研究報告はない。 この研究の目的は、1)乳がん患者に対する針生検が炎症反応を引き起こすかどうかを決定すること、2)引き起こされる炎症反応の種類を特徴付けること、および3)がん細胞に対する急性炎症反応の潜在的影響を評価することである。
方法:針生検による創傷部位は、乳がん患者の原発腫瘍切除組織試料において同定された。 組織検査および免疫組織化学分析によって、針生検で採取されたがん組織に隣接する部位および生検部位から離れた部位の炎症反応を調べた。 がん細胞の増殖活性も測定した。
結果:針生検が生検部位での炎症細胞の選択的動員を誘発し、それらの炎症細胞の動員が長時間持続することが明らかになった。 マクロファージの集積は炎症応答の一部であったが、生検による創傷の辺縁に好酸球が集積していたことは予期せぬ結果であった。 重要なことは、針生検による創傷に隣接する部位に存在するがん細胞の増殖活性が増加していたことである。
結論:乳がんの診断のための針生検は、腫瘍微小環境内で特徴的な急性炎症応答を誘導し、周囲の腫瘍細胞に影響を及ぼす。 したがって、針生検によって誘発される炎症は、乳がん組織のがん細胞の進行や転移に影響を及ぼす可能性がある。 これらの知見は、乳がんの臨床管理に考慮する必要がある。
マンモグラフィーや超音波検査などで乳がんの疑いがあれば、最終的な確定診断を行うために経皮的針生検法(core needle biopsy)によって組織を採取して病理検査が行われます。この経皮的針生検法の欠点の一つは,針の進入路にがん細胞が播種する危険性です。そのため、針の通過した経路を切除範囲に含めるか,残存乳房に対する放射線照射が施行されます。
さらに、針生検によって、がん組織に創傷が起こって急性炎症応答を引き起こして、それが残ったがん細胞の悪化を引き起こす可能性をこの研究は明らかにしています。
正常組織における創傷治癒過程と同じように、がん組織でも創傷を受ければ急性炎症反応によって創傷治癒反応を引き起こされます。この時に炎症細胞から産生される炎症性サイトカインや増殖因子が、創傷を受けた部位のがん組織に存在するがん細胞の増殖や転移を促進するということです。

図:針生検でがん組織を採取すると、傷を受けた部分の周囲のがん組織に好酸球などの炎症細胞が浸潤し、炎症細胞が浸潤している領域のがん細胞の増殖活性や浸潤能が亢進している。創傷治癒過程における炎症性サイトカインや増殖因子の産生増加が関与していると考えられている。
外科手術ががん細胞の悪性進展や再発を促進することが以前から指摘されており、その理由としてIL-6/STAT3経路などの炎症過程の関与が推測されています。以下のような論文があります。
Surgery-induced wound response promotes stem-like and tumor-initiating features of breast cancer cells, via STAT3 signaling.(手術によって誘導される創傷応答はSTAT3シグナル系を介して、乳がん細胞のがん幹細胞様の性質を促進する) Oncotarget. 2014;5(15):6267-6279.
【要旨】
臨床的に炎症はがんとの関連が強いが、そのメカニズムに関してはまだ十分に解明されていない。手術はある種の炎症反応を引き起こすので、手術ががんの局所再発や転移形成の過程に関与している可能性が示唆されている。
乳がん患者から得た手術後の創傷部の浸出液にはサイトカインや増殖因子が多く含まれており、乳がん培養細胞を使った実験で、この創傷部浸出液は乳がん細胞の増殖を促進し、STATの転写活性を強力に活性化する作用を示した。そこで、この手術後炎症過程による乳がん細胞の増殖促進にSTATシグナル系が関与しているかどうかを検討した。
創傷部浸出液は、乳がん細胞のSTAT3活性を高め、がん幹細胞の性質をもった乳がん細胞の数を増やした。
培養細胞を用いた実験で、創傷部浸出液は乳がん細胞の腫瘍様塊形成と自己複製能を高度に活性化した。
動物実験(in vivo)での検討では、移植した乳がん細胞の腫瘍形成と、外科切除後の局所再発の過程においてSTAT3シグナル系の活性化が必須であった。
以上の結果から、手術によって引き起こされる炎症が、乳がん細胞のがん幹細胞様の性質の獲得を促進することが示された。この過程(手術後の炎症によって乳がんの幹細胞化が促進されること)は、手術の前後にSTAT3シグナル伝達系を阻害することによって阻止することができる。
乳がん幹細胞と周囲組織の環境の間の相互作用を理解することは、乳がんの発生や再発を防ぐ重要な手段を提供することになる。
手術後の創傷治癒過程では、炎症反応、血管新生、細胞外マトリックスの産生、細胞の増殖と組織の再生、組織幹細胞の増殖と自己複製などが起こっており、これらの過程には様々な炎症性サイトカインや増殖因子や化学伝達物質が関与しています。そして、このような因子ががん細胞の増殖や転移を促進する可能性が以前から指摘されています。
この論文は、「手術を行うと、創傷治癒の過程で起こる炎症反応が乳がん細胞のがん幹細胞様の性質の獲得を促進する」「そのメカニズムは、STAT3の活性化を介している」という実験結果を報告しています。
つまり、手術によって引き起こされる炎症ががん細胞の再発や転移を促進する可能性があるということです(下図)。

図:手術でがん細胞の取り残しがあると、手術行為が原因となってがん細胞の転移や再発を促進され、抗がん剤抵抗性などの性質を獲得する可能性が指摘されている。その理由として、手術後の創傷部位では炎症反応や血管新生が起こり、炎症細胞などから様々な炎症性サイトカインや増殖因子や成長因子や化学伝達物質などが産生され、がん細胞のIL-6/STAT3シグナル系が活性化される。STAT3の活性化はがん細胞をがん幹細胞様の性質に変え、その結果、がん細胞の増殖や転移が促進され、がん細胞は抗がん剤などの治療に抵抗性を獲得する。
手術後にIL-6/STAT3経路を阻害する薬の服用は再発予防に効果が期待できると言えます。IL-6/STAT3経路を阻害する方法としてはオーラノフィン、ジインドリルメタン、セレコキシブがあります。(427話、428話参照)
【炎症とがんとIL-6/STAT3】
「慢性炎症は、がんの発生や進展を促進する」というのは、多くのエビデンスがあり、がん研究では常識的な考えになっています。
がんと炎症との関連においては、炎症性サイトカイン(TNF-α、IL-1、IL-6など)や、転写因子のNF-κBや、シグナル伝達系のSTAT(Signal Tranducer and Activator of Transcription:シグナル伝達兼転写活性化因子)ファミリーのタンパク質や、化学伝達物質のプロスタグランジンなどが複雑に関与しています。
この中で、IL-6/STAT3シグナル伝達系が炎症とがんの治療のターゲットとして注目されています。多くのがんでは炎症過程が亢進しており、この炎症過程の中心にいるのがIL-6とSTAT3の連携です。
インターロイキン6(IL-6)はB細胞に作用して抗体産生を誘導するT細胞由来のサイトカインとして発見されました。サイトカインというのは、リンパ球や炎症細胞から分泌されて、免疫や炎症や創傷治癒など様々な生理機能の調節を担うタンパク質です。
サイトカインは細胞表面の膜上にある受容体に結合することによって、受容体に特有の細胞内シグナル伝達の引き金となります。
炎症過程に関与するものは炎症性サイトカインと呼ばれています。
IL-6は代表的な炎症性サイトカインであり、自己免疫疾患など慢性炎症性疾患の発症や進展に重要な役割を担っており、IL-6の働きを阻害する薬は関節リュウマチのような慢性炎症性疾患の治療に使用されています。
IL-6は免疫や炎症のみならず、乳がんや前立腺がんを始めとする様々ながん細胞の増殖や悪性化にも深く関わっていることが明らかになっています。
慢性炎症によってIL-6の体内での産生が高い状態はがんの発生や進展を促進します。IL-6の血中濃度が高いほどがん患者の予後が悪いという報告もあります。
IL-6の作用は主にシグナル伝達分子であるSTAT3によるものであることが明らかにされています。
STAT3はさまざまなサイトカインや成長因子からのシグナルを統合して免疫や炎症を制御する転写因子であり、また、炎症に起因した発がんに重要な働きをすることが報告されています。IL-6/STAT3経路とその経路の阻害法に関しては427話と428話で詳しく解説しています。
好中球対リンパ球比(NLR)を低下させるためには、炎症性サイトカインの産生抑制や、IL-6/STAT3経路の阻害が重要です。
漢方治療では抗炎症作用のある清熱解毒薬を多く使います(571話参照)。
NF-κBや炎症性サイトカインの活性を阻害するサリドマイド、COX-2阻害剤のcelecoxib、オーラノフィン、ジインドリルメタンなどが有効です(563話参照)。さらに、ヒドロキシルラジカルを消去する水素ガス吸入(603話参照)も効果が期待できます。
サプリメント(健康食品)では、梅エキスのミサトールががん患者の好中球対リンパ球比を低下させる効果が報告されています(ミサトールについてはこちらへ)。
ステロイド(副腎皮質ホルモン)も抗炎症の目的で使用されますが、副腎皮質ホルモンはリンパ球にアポトーシスを起こして数を減らし、好中球は増やす作用があります。つまり、副腎皮質ホルモンは好中球/リンパ球比を高めることになるので、生命予後を改善する効果は期待できないと思います。
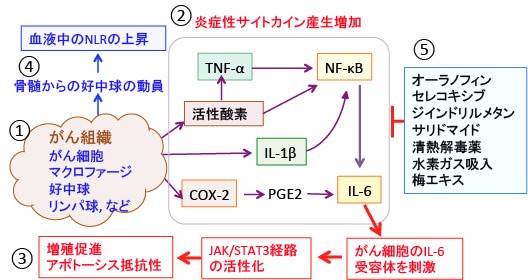
図:がん組織にはがん細胞以外にマクロファージや好中球やリンパ球などが多く集まって炎症反応を引き起こしている(①)。その結果、がん組織内ではIL-1やIL-6やTNF-αなどの炎症性サイトカインや活性酸素の産生が増加し、シクロオキシゲナーゼ-2(COX-2)の活性化によってプロスタグランジンE2(PGE2)の産生や転写因子のNF-κBの活性化が起こっている(②)。IL-6はがん細胞のJAK/STAT3経路を活性化し、がん細胞の増殖が促進され、細胞死(アポトーシス)に抵抗性になる(③)。がん組織の炎症によって産生される因子は骨髄からの好中球の動員を促進し、血液中の好中球対リンパ球比(NLR)を上昇する(④)。NLRが高いほど、がん組織の慢性炎症状態が強いことを示唆し、がん患者の予後を不良にする要因となる。がん組織における慢性炎症状態を抑制する方法としてJAK/STAT3経路を阻害するオーラノフィンやジインドリルメタン、TNF-αを阻害するサリドマイド、COX-2を阻害するセレコキシブ、活性酸素を消去する水素ガス吸入、抗炎症作用のある漢方薬の清熱解毒薬や梅エキス(ミサトール)などが利用できる。
| « 613)硫酸ヒド... | 615)がんの酸... » |



