がんの予防や治療における漢方治療の存在意義を考察しています。がん治療に役立つ情報も紹介しています。
「漢方がん治療」を考える
656)抗生物質ニトロキソリン(Nitroxoline)の抗がん作用(その1):メチオニン・アミノペプチダーゼ-2阻害作用
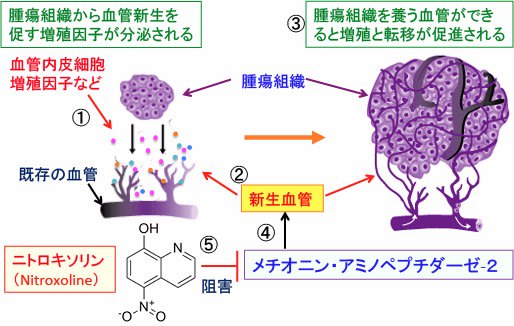
図:がん組織から血管内皮細胞増殖因子(VEGF)などの血管新生を促進する増殖因子が分泌される(①)。VEGFは血管内皮細胞の増殖や血管形成を促進して新生血管を作る(②)。腫瘍組織を養う血管が増えると増殖と転移が促進される(③)。メチオニン・アミノペプチダーゼ-2は内皮細胞の増殖や血管形成において重要な役割を担っている(④)。尿路感染症治療薬として古くから使用されているニトロキソリン(Nitroxoline)はメチオニン・アミノペプチダーゼ-2の活性を阻害することによって、血管新生を阻害し、がん細胞の増殖を抑制する(⑤)。
656)抗生物質ニトロキソリン(Nitroxoline)の抗がん作用(その1):メチオニン・アミノペプチダーゼ-2阻害作用
【医薬品の再開発と適用外使用】
医薬品の開発には莫大な費用と長い年月がかかります。新薬の開発は年々困難になっているようです。研究開発に費やされる費用は年々増えているのですが、認可される薬は開発費の増加に比例していないことが指摘されています。
例えば、全世界で医薬品開発に1年間に使われた費用は1975年には40億ドルで、2009年には400億ドルと10倍になっていますが、1年間に認可された新薬は1976年26個で2013年は27個とほぼ同じです。(Int J Biol Sci. 10(7): 654–663.2014年)。
また、新規の薬効成分が発見されてから薬として認可されるまでの期間は1990年代は平均9.7年で2000年代は13.9年に延びています。(Nat Rev Drug Discov. 10(6):428-38. 2011年)
新薬として認可されるには、既存の医薬品より有効性や安全性で優位性が証明されなければなりません。つまり、新しい薬ほど認可されるハードルが高くなります。
また、既存の薬で病気がコントロールできている場合は新薬の開発は必要ありません。既存薬で病気が治っていない領域の新薬の開発に費用が向けられます。
つまり、がんや神経変性疾患など難病の治療薬(臨床試験で失敗するリスクが高い)の研究開発の比重が次第に増えていることも、一つの新薬が認可されるのに必要な開発費用と期間が増えている理由になっています。
2002年から2012年の間に行われたアルツハイマー病の治療薬の臨床試験は99.6%が失敗に終わっている(治療薬に認可されなかった)という報告があります。
がん治療薬は特に開発リスクが高いことが指摘されています。米国のデータでは、2003年から2011年の間に第1相臨床試験の開始がFDA(米国食品医薬品局)に認められた物質のうち、最終的に医薬品として認可されたのは6.7%で、この数値は他の領域の医薬品(がん治療薬以外の薬)の半分の成功率と報告されています。
動物実験などの基礎研究でがんの治療薬として効果が期待されて臨床試験の許可を得た候補薬のうち、20個に1個程度しか最終的に薬として成功していません。残りは、開発中止になるので、それまでの研究開発費用は無駄になるということです。
米国で2000年から2009年の10年間に認可された新薬は212種類で、そのうちがん治療薬は24種類で、このうち14種類は血液がんの治療薬です。固形がんの治療薬は特に開発が難しいようです。
この状況は、40年以上前の抗がん剤がいまだにがん治療の主流で使用されていることからもわかります。
乳がんの代表的な抗がん剤治療にAC 療法があります。AC療法とは、アドリアマイシン(Adriamycin)とシクロホスファミド(Cyclophosphamide)という2種類の異なる作用機序の抗がん剤を組み合わせた治療であり、その頭文字をとって AC 療法と呼んでいます。
シクロホスファミド(エンドキサン)は日本では1962年に発売されており、アドリアマイシン(ドキソルビシン)の日本での発売は1975年です。両方とも私が大学を卒業した40年前(1978年)にすでに使われていた抗がん剤です。
多くのがんの治療に使用されているシスプラチンは1978年に米国とカナダで承認されています。
最近は細胞の受容体やシグナル伝達物質をターゲットにした分子標的薬が開発されていますが、それほど大きな治療効果は得られていません。
このように、がん治療薬の開発は製薬会社にとって非常にリスクが高いので、新薬として認可された薬は、その薬自身の研究開発に費やした費用の何十倍もの研究開発費を回収しないと元が取れないために、がんの新薬は年々高額になっています。
このようなお金がかかる新薬の開発において、近年注目されているのが、すでに使用されている薬の新規な効能を見つけて、別の疾患の治療薬にする医薬品再開発(再利用)です。
がん以外の疾患の治療に用いられている既存薬や、がん以外の疾患の治療薬として開発されて臨床試験まで行ったが有効性が証明できなくて開発中止になった物質を、がんの治療薬として再開発(再利用)する研究が注目されています。
医薬品再開発は「ドラッグ・リポジショニング(Drug Repositioning)」あるいは「ドラッグ・リパーポジング(Drug Repurposing)」の日本語訳です。「Repositioning」や「Repurposing」というのは、位置や立場(position)や目的や意図(purpose)を新たにする(re-)という意味です。医薬品の「再開発」や「再利用」という意味です。
新規の開発よりも、開発の費用を減らし期間も短縮できるというメリットがあります。
がん治療薬の場合、そのような既存薬や薬の候補成分を、培養がん細胞(in vitro)や移植腫瘍などを使った動物実験(in vivo)で抗がん活性を見つければ、すでに安全性や薬物動態が判っているので比較的早く臨床試験を実施できます。
最近は、薬剤の候補物質がデータベース化され、細胞の受容体やシグナル伝達物質の構造のデータベースや、抗がん剤による遺伝子発現パターンのデータベースなど様々な情報をコンピューターを使って探索する方法(in silico)もあります。
「in silico」という用語は,「コンピュータ(シリコンチップ)の中で」の意味で、in vitro(試験管内で)やin vivo(生体内で)に対応して作られた用語で、コンピューターを駆使した研究です。
米国では、FDA(米国食品医薬品局)が承認した既存薬や、開発に失敗して製薬企業内で保存されている物質のデーターベースが公開されており、様々な手法で新たな薬効を見つける研究が進んでいます。

図:がん以外の疾患を対象に開発された医薬品あるいは薬の候補を、培養細胞(in vivo)や動物実験(in vitro)やコンピューターを使った解析(in silico)などで抗がん活性をスクリーニングする。もし抗がん活性が見つかれば、安全性や薬物動態のデータがあるので、臨床試験などの研究開発の期間を短縮でき、開発費用も節減できる。既に他の治療薬として使用されている場合は、保険適用外の使用でがん治療に直ちに応用できる場合もある。
【抗がん剤としての再利用が検討されている尿路感染症治療薬のニトロキソリン】
寄生虫治療薬や抗菌薬や抗マラリア薬にはがん細胞の増殖を抑える作用が認められているものが数多くあります。そして、これらはがん治療薬として再利用することが検討されています。
がん治療に再利用されている既存薬に、駆虫薬のメベンダゾール(651話参照)やマラリヤ治療薬のアルテミシニン誘導体(459話参照)などがあります。
最近、尿路感染症治療薬として50年以上前から使用されているニトロキソリン(Nitroxoline)という抗生物質(抗菌剤)が様々なメカニズムで抗がん作用を示すことが報告されています。以下のような報告があります。
Preclinical pharmacodynamic evaluation of antibiotic nitroxoline for anticancer drug repurposing.(抗がん剤としての再利用のための抗生物質ニトロキソリンの前臨床薬力学的評価)Oncol Lett. 2016 May; 11(5): 3265–3272.
【要旨】
尿路感染症の治療薬として使用されている抗生物質のニトロキソリン(nitroxoline)は、その血管新生阻害、アポートシス誘導、およびがん細胞の浸潤に対する強力な阻害作用のため、近年かなりの注目を集めている。
これらの特徴は、ニトロキソリンを抗がん剤として再利用できる可能性を示唆している。ニトロキソリンの抗がん剤としての再利用を評価するための臨床試験を迅速に進めるために、本研究は培養細胞を用いたin vitroでの検討および同所性尿路腫瘍を用いたin vivoの実験を用いて、ニトロキソリンの抗がん活性の全身的な前臨床薬力学的検討を行った。
本研究では、培養細胞および同所性移植腫瘍の実験系でニトロキソリンが用量依存的な抗がん活性を示すことを明らかにした。
さらに、尿路感染症に使用される通常のニトロキソリン投与量は尿路系腫瘍の治療に有効かつ十分であった。さらに2〜4倍高い用量を用いると、毒性(副作用)の増加なしに抗がん効力の明らかな増強をもたらした。
さらに、尿中のニトロキソリンの主要な代謝産物の1つである硫酸ニトロキソリンは、がん細胞の増殖を効果的に抑制した。この知見は、尿路系がんの治療のためにニトロキソリンを再利用することの実現可能性を高める。本研究で示された優れた抗がん活性、およびそのよく知られた安全性プロフィールおよび薬物動態学的性質のために、ニトロキソリンは、非筋肉侵襲性の膀胱がん治療のために中国で第II相臨床試験に入ることが承認された。
ニトロキソリンはヨーロッパやアジアやアフリカで50年以上前から使用されている抗生物質です。経口摂取で消化管から効率よく吸収され、尿中に排泄され、尿中の濃度が高くなるので、尿路感染症に使用されています。(構造式は下図)

近年、ニトロキソリンは強力な抗腫瘍活性を持つことで注目されています。血管新生阻害作用、アポトーシスの誘導、がん細胞の遊走や浸潤の阻害作用などが報告されています。
人間で、尿路感染症に使われる1日750mgで十分な抗腫瘍効果が期待できます。
さらに4倍くらいを投与するとさらに抗腫瘍効果が増強できて、副作用も少ないという報告があります。
主要な代謝産物の硫酸ニトロキソリン(nitroxoline sulfate)は水溶性なので腎臓から容易に排泄されますが細胞膜は通りにくくなるので、がん細胞の中に入る効率が低下します。しかし、尿中ではニトロキソリンより硫酸ニトロキソリンの方が30から60倍も濃度が濃いいので、がん細胞の増殖抑制効果が高いと言われています。
尿中の濃度が高く維持されるので、尿路系のがん(腎盂がん、尿管がん、膀胱がん)の治療や再発予防に有効と言えます。体内吸収が良いので、尿路系腫瘍以外の腫瘍にも効果が期待できます。
【ニトロキソリンは強力な血管新生阻害作用を持つ】
ニトロキソリンの抗がん作用のメカニズムの一つとして血管新生阻害作用が報告されています。以下のような報告があります。
Effect of nitroxoline on angiogenesis and growth of human bladder cancer.(ヒト膀胱がんの血管新生と増殖に対するニトロキソリンの効果)J Natl Cancer Inst. 2010 Dec 15;102(24):1855-73.
【要旨】
背景:血管新生は腫瘍の増殖と転移に重要な役割を果たしている。したがって、血管新生の阻害はがん治療薬開発のターゲットとして重要である。メチオニン・アミノペプチダーゼ2(MetAP2)タンパク質は、血管新生阻害剤の分子標的の可能性が指摘されている。
方法:175,000化合物を対象にしたMetAP2阻害剤のスクリーニングと、現在臨床で使用されている医薬品(Johns Hopkins Drug Library)を対象にしたヒト臍帯静脈内皮細胞の増殖阻害剤のスクリーニングの両方から、尿路感染症の治療に使用される抗生物質であるニトロキソリンが同定された。
ニトロキソリンの作用機序を調べるために、ヒト臍帯静脈内皮細胞におけるMetAP2活性の阻害作用および細胞増殖停止作用を検討した。
ニトロキソリンの血管新生阻害活性を試験するために、インビボでのマトリゲル中の血管内皮脈管形成およびマトリゲルプラグ中の微小血管形成を評価した。ニトロキソリンの抗腫瘍効果は、ヒト乳がん異種移植腫瘍(n=10)および膀胱がん同所性異種移植腫瘍(n=11)のマウスモデルにおいて評価された。さらに、ニトロキソリンの作用機序をin vivoで調べた。
結果:ニトロキソリンはin vitroでMetAP2活性を阻害し、50%阻害濃度(IC50)は54.8 nM(95% 信頼区間= 22.6 〜 132.8 nM)であった。ヒト臍帯静脈内皮細胞の増殖に対する50%阻害濃度は1.9 μM(95% 信頼区間 = 1.54 〜 2.39 μM)であった。
ニトロキソリンは用量依存的にヒト臍帯静脈内皮細胞のMetAP2活性を阻害し、細胞周期の停止を誘導した。ニトロキソリンは、マトリゲルにおける血管内皮脈管形成を阻害し、そしてインビボで微小血管密度を減少させた。
ニトロキソリンで治療されたマウス(1群あたり5匹)は、乳がん異種移植腫瘍における腫瘍体積を60%減少した(30日目の腫瘍体積の平均は対照群が215.4mm3に対して、ニトロキソリン投与群は86.5 mm3であった。体積の差は128.9 mm3(95%信頼区間 = 32.9 〜 225.0 mm3, P = .012)であった。
同所性移植膀胱がんのマウスモデルにおいても膀胱がんの増殖を統計的に有意に抑制した。
結論:ニトロキソリンは、血管新生阻害作用によるがん治療薬としての可能性を有している。
血管新生を阻害するターゲット物質としてメチオニン・アミノペプチダーゼ-2(methionine aminopeptidase-2:MetAP-2)が注目されています(後述)。
血管新生阻害物質を探索する目的で2つのアプローチを使っています。
一つは、175,000種類の化合物をメチオニン・アミノペプチダーゼ-2の酵素活性の阻害活性でスクリニーンングする方法です。
もう一つは、ヒト臍帯静脈血管内皮細胞を用いたスクリーニング法です。
これらの2つの探索研究で、ニトロキソリンが強力な血管新生阻害作用を示すことが明らかになったという報告です。
【メチオニン・アミノペプチダーゼ-2阻害剤は血管新生を阻害する】
タンパク質は細胞内のリボソームで作られます。DNAからメッセンジャーRNA(mRNA)が作られ(転写)、このmRNAに転写された遺伝情報をトランスファーRNA(tRNA)を用いて、対応するアミノ酸を連結することで、タンパク質を合成します。
mRNAのコドン(3文字の塩基配列)のうち、タンパク質合成の開始を指定するものを開始コドンといいます。通常、開始コドンとしてメチオニンに対応するAUGが多く使われます。したがって、多くのタンパク質はN末端がメチオニンのタンパク質として合成されます(下図)。

図:リボソーム内では、mRNAに転写された遺伝情報をトランスファーRNAを用いて解読し、対応するアミノ酸を連結することで、タンパク質を合成する。mRNAのコドン(3文字の塩基配列)のうち、タンパク質合成の開始を指定する開始コドンとしてメチオニンに対応するAUGが多く使われる。
翻訳されたばかりのタンパク質のN末端のメチオニンは多くの場合、メチオニン・アミノペプチダーゼ-2で切り離されます。その後、タンパク質は様々な修飾や折りたたみを経て正しい機能をもつタンパク質に成熟します。メチオニン・アミノペプチダーゼ‐2は血管新生阻害剤のターゲットとして注目されています。以下のような報告があります。
Suppression of glioblastoma growth and angiogenesis through molecular targeting of methionine aminopeptidase-2.(メチオニン・アミノペプチダーゼ‐2の分子標的化による神経膠芽腫の増殖と血管新生の抑制)J Neurooncol. 2018 Jan;136(2):243-254.
【要旨】
メチオニン・アミノペプチダーゼ(Methionine aminopeptidases:MetAPs)は、細胞増殖、血管形成、および腫瘍進行に関連しており、それががん治療のターゲットとして注目されている。血管新生が亢進し増殖の速い膠芽腫細胞におけるメチオニン・アミノペプチダーゼ-2(MetAP2)の生物学的役割を検討した。
膠芽腫細胞株における増殖と血管新生に対する抗MetAP2 RNA干渉の影響を調べた。 MetAP2の発現抑制の生物学的効果を、元の細胞およびMetAP2発現抑制細胞(MetAP2ノックダウン細胞)の増殖、腫瘍形成能、および血管形成を比較することによって評価した。
高レベルのMetAP2を発現するSNB19 膠芽腫細胞において、MetAP2に対するレンチウイルス短鎖ヘアピンRNAを用いてMetAP2ノックダウン細胞を作製した。
MetAP2ノックダウン細胞は、親細胞と比較した場合、増殖性が低く腫瘍形成性が低かった。MetAP2ノックダウンは、血管内皮増殖因子(VEGF)の分泌およびmRNAおよびタンパク質レベルでの発現を減少させた。
MetAP2ノックダウン細胞におけるVEGF発現の減少は、脈管形成アッセイにおける血管形成の減少と非常によく相関していた。
我々はMetAP2ノックダウン細胞におけるVEGF抑制がvon Hippel-Lindauタンパク質によって仲介されることを示した。
頭蓋内にSNB19細胞を移植したin vivoの動物実験において、MetAP2ノックダウンはまた腫瘍増殖速度および血管新生を減少させ、異種移植片モデルにおけるマウスの生存を延長させた。
我々の結果は、MetAP2が膠芽腫細胞における血管形成を制御し、MetAP2の特異的基質を同定することの重要性を示唆する。
現在、メチオニン・アミノペプチダーゼ-2(MetAP2)阻害剤は血管新生阻害剤のターゲットとして新薬の開発が盛んに行われています。しかし、50年以上前から使用されているニトロキソリンは、安全性が高く、体内で達成できる濃度でMetAP2阻害作用があります。血管新生阻害剤としてかなり有望な薬だと言えます。
神経膠芽腫(グリオブラストーマ)に対するニトロキソリンの有効性は他のグループからも報告されています。以下のような報告があります。
Nitroxoline induces apoptosis and slows glioma growth in vivo.(ニトロキソリンは生体内においてグリオーマ細胞のアポトーシスを誘導し、増殖を遅くする)Neuro Oncol. 2015 Jan;17(1):53-62.
この論文では、2種類のグリオーマの細胞株と、PTEN(がん抑制遺伝子の一種)とKRAS(がん遺伝子の一種)の2種類の遺伝子を改変してグリオーマを発生させるマウスの実験で、ニトロキソリンの抗腫瘍効果を検討しています。
その結果、ニトロキソリンがグリオーマ細胞の増殖を用量依存的に抑制し、細胞周期のG1/G0で停止し、細胞死(アポトーシス)を誘導することを示しています。
マウスのin vivoの研究でも、腫瘍細胞のアポトーシスを増やし、増殖を抑制する結果を示しています。
この論文の結論は「ニトロキソリンは、インビボおよびインビトロでアポトーシスを誘導し、そして神経膠腫の増殖を抑制する。尿路感染症に対してすでにFDA承認済みの薬であり、安全性プロファイルがわかっている。迅速に臨床試験に移行することができる。」となっています。
もちろん、人間での臨床試験の結果がでるまでは、その有効性は断定できません。
しかし、神経膠芽腫(グリオブラストーマ)は治療が非常に困難な悪性腫瘍です。治療に行き詰まったときにニトロキソリンを試してみる価値はあると思います。
【メチオニン・アミノペプチダーゼ-2阻害剤は抗がん作用がある】
メチオニン・アミノペプチダーゼ-2はタンパク質合成や翻訳後修飾に重要な働きを担っています。
近年、メチオニン・アミノペプチダーゼ-2はがん治療薬のターゲットとして注目されています。以下のような報告があります。
Methionine Aminopeptidase 2 as a Potential Therapeutic Target for Human Non-Small-Cell Lung Cancers.(ヒト非小細胞肺がんの治療のターゲットとしてのメチオニン・アミノペプチダーゼ-2)Adv Clin Exp Med. 2016 Jan-Feb;25(1):117-28.
この論文では、肺がんの切除組織の検討で、正常な気管支粘膜上皮細胞に比較して非小細胞肺がん細胞ではメチオニン・アミノペプチダーゼ-2(MetAP2)の発現(mRNAとタンパク質)が亢進していることを報告しています。
肺腺がんの41例の検討では、MetAP2の発現が多いほど予後(生存期間)が悪いことを報告しています。
培養細胞を使った実験では、MetAP2の阻害剤(fumagillin)が非小細胞肺がんの細胞死(アポトーシス)を誘導する効果を報告しています。
以上の結果から、MetAP2の阻害剤が非小細胞肺がんの治療に役立つ可能性を指摘しています。
すべての蛋白質合成はN末端から始まります。したがって、蛋白質の成熟過程における早期の重要な蛋白質のプロセッシングはN末端で行われます。特にN末端メチオニン残基の切断は60%以上の蛋白質に認められ、メチオニンを除去したあとに翻訳後修飾が行われて、成熟したタンパク質が作られます。

図:リボソーム内では、mRNAに転写された遺伝情報をトランスファーRNAを用いて対応するアミノ酸を連結することで、タンパク質を合成する。mRNAのコドン(3文字の塩基配列)のうち、タンパク質合成の開始を指定する開始コドンとしてメチオニンに対応するAUGが多く使われる。アミノ酸の鎖から成るタンパク質が合成された後、メチオニン・アミノペプチダーゼ-2(MetAP2)でN末端のメチオニンを除去したあとに翻訳後修飾が行われて、成熟したタンパク質が作られる。
Methinonine aminopeptidase(MetAP)は、合成された蛋白質のN末端のメチオニンを特異的に切りはずす酵素であり、活性中心にコバルトを2つ持つ金属酵素です。活性部位のアミノ酸残基は生物種をこえてよく保存されており、真核生物にはtype1(MetAP1)とtype2 (MetAP2)の2種類が存在することなどがわかっています。
最近の研究で、メチオニン・アミノペプチダーゼ-2(MetAP2)の阻害剤が抗がん作用を示すことが明らかになっています。
【ニトロキソリンはオプジーボの抗腫瘍効果を増強する】
岡山大学の泌尿器科のグループから以下のような論文が最近報告されています。
The Novel Combination of Nitroxoline and PD-1 Blockade, Exerts a Potent Antitumor Effect in a Mouse Model of Prostate Cancer.(ニトロキソリンとPD-1遮断薬の新規併用は前立腺がんのマウスモデルにおいて強力な抗腫瘍効果を発揮する)Int J Biol Sci. 2019 Mar 9;15(5):919-928.
【要旨】
プログラム細胞死タンパク質1(Programmed cell death protein 1:PD-1)遮断は前立腺がんに対する有望な治療戦略である。ニトロキソリンは、いくつかの種類のがんにおいて有効な抗がん作用を有することが知られている。前立腺がんのマウスの実験モデルにおけるニトロキソリンとPD 1遮断の併用療法の有効性を検討した。
インビトロの実験系において、ニトロキソリンはマウス前立腺がん細胞株RM9-Luc-PSAの生存と増殖を阻害することを見出した。
さらに、ニトロキソリンは、リン酸化PI3キナーゼ、リン酸化Akt(Thr308)、リン酸化Akt(Ser473)、リン酸化GSK-3β、Bcl-2、およびBcl-xLの発現を抑制した。
さらに、ニトロキソリンは培養した前立腺がん細胞および腫瘍組織におけるプログラム細胞死リガンド-1(PD-L1)の発現レベルを抑制した。
マウス前立腺がん同所性移植モデルにおいて、ニトロキソリン+ PD-1遮断は、ニトロキソリンまたはPD-1遮断をそれぞれ単独で使用した場合と比較して、腫瘍増殖を相乗的に抑制し、腫瘍重量、生物発光腫瘍シグナル、および血清中の前立腺特異抗原(PSA)レベルの減少をもたらした。
さらに、ニトロキソリンと PD-1遮断の併用は末梢血中のCD44+CD62L+CD8+ メモリーT細胞の細胞数の増加および骨髄由来抑制細胞の数を減少して、抗腫瘍免疫を有意に増強することを示した。
結論として、我々の実験結果はニトロキソリンとPD-1遮断薬の併用が、前立腺がん患者における有望な治療戦略になる可能性を示唆している。
リンパ球の一種のT細胞は、病原菌やがん細胞を攻撃・排除する働きがあります。しかし、T細胞が暴走して正常な細胞を攻撃すると危険なので、いくつかのブレーキ装置が備わっています。これを「免疫チェックポイント」と呼びます。
がん細胞は、ときに巧みにこの免疫チェックポイントを悪用して、T細胞にブレーキをかけてT細胞からの攻撃を逃れようとするのです。がんによるブレーキがかからないようにする薬が免疫チェックポイント阻害薬です。
細胞傷害性T細胞にはPD-1やCTLA-4という受容体が存在します。PD-1はプログラム細胞死1(programmed death-1)、CTLA-4は細胞傷害性Tリンパ球抗原-4 (cytotoxic T-lymphocyte-associated protein 4)の略です。
これらの受容体のリガンド(受容体に結合して作用する物質)となるPD-L1やB7(B7-1, B7-2)を抗原提示細胞が持つことによって細胞傷害性T細胞の働きを抑制しています。
つまり、PD-1受容体やCTLA-4受容体がリガンドによって刺激されると、T細胞の増殖が停止し細胞死を来すことになります。このようにして細胞傷害性T細胞の過剰な応答を制御しているのです。
細胞傷害性T細胞の働きを阻害するPD-L1やB7はがん細胞にも発現しています。つまり、がん細胞は免疫系の制御システムを利用して、がん組織内の細胞傷害性T細胞の働きを阻止しています。
PD-1受容体やCTLA-4受容体は細胞傷害性T細胞を死滅させるスイッチなようなものなので、これらのスイッチが入らないようにすれば、細胞傷害性T細胞は生き残ってがん細胞の攻撃力を高めることができます。
CTLA-4に対する抗体(ヒト型抗ヒトCTLA-4モノクローナル抗体)のイピリブマブ(ipilimumab: YERVOY)やヒト型抗PD-1モノクローナル抗体のニボルマブ(nivolumab商品名「オプジーボ(Opdivo)」)などがあります。
このような免疫チェックポイント阻害剤を使用すると、がん細胞を攻撃する細胞傷害性T細胞の働きを高めることが可能になります。
このような免疫チェックポイント阻害剤にニトロキソリンを併用すると、抗腫瘍効果を高めることができるという報告です。
オプジーボやヤーボイなど免疫チェックポイント阻害剤の治療にニトロキソリンの併用を試してみる価値はありそうです。
【ニトロキソリンはAMPKを活性化する】
リンパ腫、白血病、グリオーマ、膀胱がん、乳がん、膵臓がん、卵巣がんなどの培養細胞を使った実験でニトロキソリンの抗腫瘍効果が報告されています。前立腺がんに対する抗腫瘍効果も報告されています。以下のような報告があります。
Repurposing of nitroxoline as a potential anticancer agent against human prostate cancer: a crucial role on AMPK/mTOR signaling pathway and the interplay with Chk2 activation.(ヒト前立腺がんに対する抗がん剤としての可能性のあるニトロキソリンの再利用:AMPK / mTORシグナル伝達経路とChk 2活性化との相互作用における重要な役割)Oncotarget. 2015 Nov 24;6(37):39806-20.
【要旨】
ニトロキソリンはバイオフィルムマトリックス(biofilm matrix)から亜鉛イオン(Zn2+)と鉄イオン(Fe2+)をキレート化することによって抗菌作用を発揮する抗生物質である。
本研究では、ニトロキソリンはイオンキレート非依存性経路を介して、前立腺がん細胞における細胞周期のG1停止とそれに続くアポトーシスを誘導することを報告する。
ニトロキソリンはサイクリンD1、Cdc25Aおよびリン酸化Rbのタンパク質レベルを低下させたが、細胞エネルギーセンサーおよびシグナルトランスデューサーであるAMP活性化タンパク質キナーゼ(AMPK)を活性化し、下流のmTOR-p70S6Kシグナル伝達の阻害をもたらした。
AMPKαのノックダウンは、サイクリンD1-Rb-Cdc25A経路のニトロキソリン誘発阻害を有意に救済し、AMPK依存的機序を示した。
ただし、細胞保護オートファジーは同時にニトロキソリンによって誘発された。
ニトロキソリンはDNAを損傷し、Chk2を活性化をした。
ニトロキソリンによるChk2活性化は、DNA修復トランスデューサーとして働く代わりに、アポトーシス誘導物質として機能することが同定された。
結論として、ニトロキソリンは、mTOR-p70S6Kシグナル伝達経路とサイクリンD1-Rb-Cdc25A経路をAMPK依存性に阻害し、細胞周期のG1期停止とアポトーシスを誘導する。
Chk2のAMPK依存性活性化は、少なくとも部分的にはアポトーシスに寄与する。
これらの結果は、前立腺がんに対する治療法開発のためのニトロキソリンの潜在的な役割を示唆している。
AMP活性化プロテインキナーゼ(AMP-activated protein kinase:AMPK)は人から酵母まで真核細胞に高度に保存されているセリン・スレオニンキナーゼ(セリン・スレオニンリン酸化酵素)の一種で、代謝物感知タンパク質キナーゼファミリー(metabolite-sensing protein kinase family)のメンバーとして細胞内のエネルギーのセンサーとして重要な役割を担っています。
AMPKの活性化ががん細胞の増殖を抑制する効果があることは、培養がん細胞や移植腫瘍を使った動物実験など多くの基礎研究で明らかになっています。AMPKは細胞増殖の制御に関連する幾つかのたんぱく質の活性に影響します。
AMPKはmTOR(mammalian target of rapamycin)経路を阻害して蛋白質の合成を抑制し、がん細胞の増殖や血管新生を阻害します。
mTOR(mammalian target of rapamycin)はラパマイシンの標的分子として同定されたセリン・スレオニンキナーゼで、細胞の分裂や生存などの調節に中心的な役割を果たすと考えられています。mTORの活性を阻害すると、がん細胞の増殖や血管新生を阻害することができます。mTOR阻害剤ががんの治療薬として臨床ですでに使用されています。
AMPKを活性化する薬として糖尿病治療薬のメトホルミン(Metformin)があります。ニトロキソリンとメトホルミンの併用も検討する価値があると思います。実際に、前立腺がんの治療に関する医薬品再利用の最近の総説論文ではニトロキソリンとメトホルミンは重点的に記述されています。
(Drug Repositioning for Effective Prostate Cancer Treatment. Front Physiol. 2018; 9: 500.)
| « 655)セファラ... | 657)抗生物質... » |



