1.小児夜尿症とは
4才以上の小児におこる尿失禁を遺尿とよび、とくに夜間に起こる遺尿を夜間遺尿(=夜尿)とよぶ。大部分は機能的原因である。
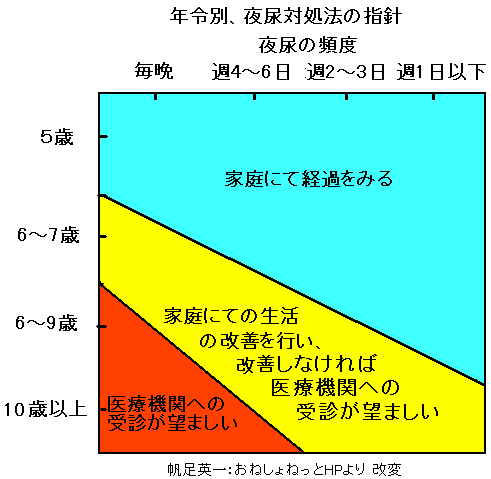
夜尿症は、小学校低学年で約10%、小学校高学年で約5%にみられる。医療の必要性の有無は、年令と夜尿頻度より推定する。
2.夜尿の機能的原因
尿をためる膀胱の大きさと、夜間睡眠中に作られる尿量とのバランスが悪いことが原因である。幼児期は、まだこのバランスが整っていないので、幼児期にみられるおねしょは、発達途上にある生理的な現象とされる。
一方、学童期にみられる夜尿は、主として脳の下垂体機能など神経・内分泌系統における発達 の遅熟性によって尿量が調節できなかったり、膀胱容量が小さすぎて溜められなかったり、冷え 症状やストレスなどによってそのバランスが不安定になって生じると考えられている。

1)多尿型夜尿症 →ぐっしょり型夜尿症
睡眠時膀胱容量<夜間尿のタイプ。健常児は、膀胱に一定量の尿が溜まると、膀胱壁が刺激されて末梢神経から仙髄排尿中枢を通じて大脳皮質の排尿中枢に伝えられ、尿意を感じる。通常であれば自分から起きてトイレに行き排尿する。しかし夜尿症児は、膀胱が満杯との情報が大脳に伝わっても、脳が尿意を感じることが出来ず、覚醒までに至らない。
軽い睡眠でも深い睡眠でも、あるいはレム睡眠(夢をみる)でも夜尿をしているので睡眠の質とは関係がない。比較的身長が低く、二次性徴も遅れがち。
このタイプの発生原因には、就寝前に水分過剰摂取した場合と、抗利尿ホルモン分泌低下がある場合とがある。通常であれば、抗利尿ホルモンは夜間睡眠中に分泌増大し、製造される尿量は減少する(その分、濃い尿となる)での、夜間にはトイレに起きる必要はない。
※抗利尿ホルモン
腎の糸球体で濾過された水分は、尿細管、再度必要な水分等を再吸収する。このとき、抗利尿ホルモン が少ないと尿細管での再吸収が不十分となって、薄い尿が多量に製造されてしまう。
子供にストレスが生じると、抗利尿ホルモンの分泌に影響して、夜尿となることが多い。
夜中に親が起こして排尿させると、睡眠リズムが乱れて抗利尿ホルモンの分泌が減って、ぐっしょり夜尿が固定してしまうことがわかってきた。
2)膀胱型(膀胱容量低下型)夜尿症 →ちょっぴり頻尿型夜尿症
夜間睡眠時に膀胱容量が低下し、十分量の尿を膀胱に溜められないために起こる。この原因は完全には解明されていない。このタイプ日中は頻尿で、昼間遺尿(パンツにおしっこをちびらせる)の傾向がある。
①過活動膀胱
膀胱排尿筋が過活動を起こすと、睡眠時膀胱容量が小さくなる場合がある。膀胱に尿が十分量溜まる前に早期収縮し、膀胱容量の低下を招く。1回夜尿量が少ないのが特徴。
②不安定膀胱
膀胱に尿が溜まると副交感神経の作用によって膀胱が収縮して排尿の準備が進行する。膀胱に尿が少し溜まった時点だけで収縮が起きると頻尿になり、日常生活に支障をきたす事になるので、生理的には膀胱が尿である程度溜まるまで副交感神経の活動を大脳が抑制し、安定した蓄尿が維持されている。
この大脳による抑制が未熟で不十分だと、一時的な軽微な膀胱の収縮が発生し、一部の尿が排泄されてしまう。いわゆる『ちびり』として観察される。
このように抑制が不十分で収縮することを無抑制収縮と呼び、この様な膀胱を不安定膀胱と呼ぶ。不安定膀胱は実は誰でも経験していることで、幼児期には皆この状態にある。
3)混合型夜尿症
1)と2)が合併したタイプ。つまり夜間尿量が多く、睡眠時膀胱容量が低下したタイプである。実際にはこのタイプの夜尿症が圧倒的に多い。
3.予後
夜尿を放置した場合、小学校5~6年生(11歳~12歳)になって50%の確率で自然治癒する。また年齢にかかわらず毎年平均10~15%の夜尿症小児が自然治癒すると考えられている。
相川医師による夜尿症専門クリニックで夜尿症治療を行なった場合、治癒するまでの平均期間は1年6ヶ月だが、自然治癒率の場合は6年前後を要した。
4.夜尿症の現代医学的治療
1)薬物療法
効果がみられた時点で、持続投与し、一定期間後に徐々に減量する。
多尿型:
三環系抗うつ剤(トリプタノール、トフラニールなど)→尿意覚醒作用、尿量減少作用、抗コリン作用)
デスモプレシン点鼻薬(抗利尿ホルモン剤)
膀胱型:
抗コリン剤(ブスコパン、バップフォーなど)。膀胱括約筋を緩め、膀胱収縮を抑制して膀胱容量を拡大させる
2)その他
面接療法:対して気にする病気ではないこと。本人に自信をもたせること。
生活指導:日中あまり興奮させたり疲労させない。夕食後は水分を控える。
5.針灸治療
1)針灸の有効性
夜尿症の治療、治る場合と治らない場合がある。通常は数ヶ月の加療が必要となる。夜尿症児童の改善の流れは、夜の早い時間帯にしていた夜尿が、徐々に朝方にシフトしていき、その後夜尿をしない日が出て、頻度も減少しつつ治癒へと向かうのが普通なので、治りやすさの目安は次のようになる。
①重症:就寝後1~2時間に放尿:膀胱内に尿が十分貯溜されていないのに放尿する。
②軽症:真夜中や明け方に放尿:週1~2回という軽症タイプが多い。
2)夜尿症の針灸治療
北小路博司の研究により、夜尿症に対する中?刺針の効果は、膀胱容量を拡大させる作用らしいことが解明された。膀胱壁を交感神経優位に導くことで、尿道括約筋の活動を亢めることで膀胱容量が増え、夜尿発生に至る時刻を遅らせるらしい。
①Ⅰ型夜尿症に対する中?刺針の有効性
※Ⅰ型夜尿症(膀胱内圧上昇時にも、浅い睡眠に移行するも覚醒に至らないタイプ)Ⅱa型は脳波上、覚醒反応が生ぜず、深い睡眠のまま夜尿する。Ⅱb型は膀胱に生じる無抑制収縮を原因とした膀胱機能障害であり、深い睡眠のまま夜尿する。
薬物療法無効の8例。週1回施術で平均5回強治療。夜尿出現率が10%以上改善した者は4例、10%以下の無効例は4例だった。有効例はすべて初発尿意(膀胱にどの程度の尿が溜まったら尿意として自覚するか)が改善した。機能性膀胱容量の増大と初発尿意の延長が、夜尿症の改善に関係あるらしい。(北小路司「尿失禁」毎日ライフ 1998.6)
※最新の知見では、夜尿と睡眠の浅深は無関係であることが分かった。つまり上記成績は、Ⅰ型夜尿症に限定されるものではない。
②仙骨間裂孔(長強)へ長鍼にて深刺。(森秀太郎・米山博久:小児針法、医道の日本社、p73、昭和50年6月)
③胆嚢症としての治療( 三木健次:難治性夜尿症の治療、医道の日本、昭和50年1月号)
夜尿症治療に対する三木健二次氏の考え方は唐突であるが、かつては鍼灸界の重鎮だった方なので、その記述は無視しづらい。
従来の夜尿症の治療に加え胆嚢症としての治療を加えた結果、著しい治療成績の向上をみたという。夜尿症の者の膀胱内圧が過緊張を示す(神経性過緊張性膀胱)が、こうした者は胆嚢痙攣が生じやすい(筆者註:ともに内臓平滑筋痙攣である)。こうした点から夜尿症と胆嚢症は体質的に同じ基盤の上に成り立つ疾病ともいえる。夜尿症は東洋医学的には胆の病証であり共通点があると記している。
代表治療点は、胸脇苦満(軽度)、右陽白の圧痛、リーブマン点(右C7棘突起直側)になる。
④全身の軽刺激
普段、夜尿をしない児童が、日中に非常に疲労したり、精神的ダメージを受けた日に夜尿するのは、日中に交感神経緊張過剰になったのを、揺り戻す意味で、夜間に副交感緊張過剰になった結果である。治療としては日中の交感神経緊張過剰な状態を改善すればよく、これを是正する目的で、小児鍼を始めとする軽刺激の針灸を行うことになる。









