Jivraj NK, Hill AD, Shieh MS, et al.
Use of Mechanical Ventilation Across 3 Countries.
JAMA Intern Med. 2023 Jun 26 Epub ahead of print. PMID: 37358834.
あまりに驚いたので、結果をDeepLで和訳したものを掲載。
IMVは invasive mechanical ventilationの略。
ーーーーーーーーーー
本研究では、英国におけるIMVによる入院59,873例(年齢中央値61歳、男性59%)、カナダ70,250例(65歳、男性64%)、米国1,614,768例(65歳、男性57%)を対象とした。IMVの人口10万人当たりの年齢標準化率は、カナダ(290人)、米国(614人)に比べ、英国(131人)が最も低かった。年齢で層別化すると、IMVの一人当たりの発生率は、若い患者においては国家間で類似しており、高齢の患者では顕著に異なっていた。80歳以上の患者において、人口10万人当たりのIMV使用率は、カナダ(694人)、イギリス(209人)と比較して、アメリカ(1788人)が最も高かった。併存疾患については、米国でIMVを受けた入院患者の6.3%が認知症と診断されていた(英国では1.4%、カナダでは1.3%)。同様に、米国ではIMVを受ける前に透析に依存していた入院患者は5.6%であった(英国では1.3%、カナダでは0.3%)。
ーーーーーーーーーーー
イギリスに比べてアメリカでは5倍も人工呼吸が行われている。高齢者になるとなんと9倍!
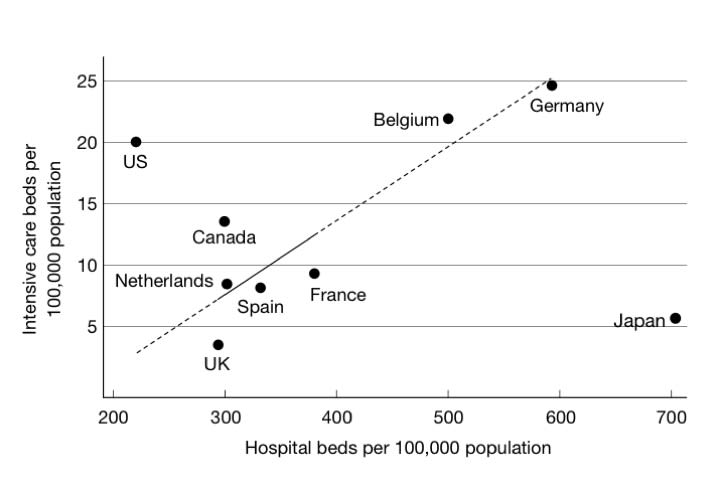
国別の人口あたりのICUベッド数と言えば、で有名な図を再掲。
これは知っていたけど(というかJapanは僕が追加した)、アメリカのICUには軽症の患者さんがたくさんいて、イギリスは人工呼吸が必要な重症患者ばかりかと思っていた。だって重症患者の数って国によってそんなには違わないだろうから。そうなると、人工呼吸の適応そのものが国によってこんなに違うということで、ただただビックリ。
"Supply-induced demand"という言葉がDiscussionにも出てくるけど、これが大きな理由なんだろうと思う。それぞれの国の集中治療医にインタビューしたら、きっと自分たちは普通で他の国がちょっとおかしいって答えそう。実際はICUベッドという供給が人工呼吸の適応という需要に大きく影響している。比較されないと、なかなか気がつけないのでは。
僕が知っているある病院ではECMOの施行件数が多い。ECMOで救われる命は(多分)あるし、施行に慣れるから合併症が少なくなったり予後が良くなったりする(可能性がある)。ちなみにカッコを付けた理由は、RCTで完全に証明されているとは言い難いから。
でもその代わり、何で?という心停止にもeCPRが行われたり、明らかに末期の呼吸不全に対してECMOの適応が議論されたり、ICU側は適応がないと思っても担当科医師に強くECMO導入を求められたりする。つまりECMO症例数が多いことがECMO症例数を更に増やしている。
ICUを増床すると平均滞在日数が延びるというのは有名な話で、人工呼吸にしてもECMOにしても、更にはICU入室にしても、どこかにちょうど良い適応というのがあるのではないかと思うのだけど、それを個人が判断するのは難しい。というか、この研究の結果を見ていると、ほぼ不可能なのではないかと思う。
それって、結構、衝撃的じゃない?
みんな、普通に判断しているし、普通に議論しているけど、本当の正しい適応とは全然違うところで会話しているかもしれないんだから。
この文献を読んで、僕はちょっと怖くなりました。















