
さて、私saraはこのセミナー行ける限りは行っております、、、。いつも勉強になります。今日はT総統と行ってきました。本日もBehcet's diseaseや症例検討(IgG4 postivie disease、壊死性菌膜炎)、若年性特発性関節炎、肺高血圧症(遅れて聞き逃しました、、)などいろいろありましたが、なんといっても膠原病と眼病変が勉強になりました。以下は自分のメモなので間違っていたらすいません、、、。眼科医の薬の使い分けも少し分かった気がします。防腐剤の有る、無しも考えて点眼しなくちゃいけないとかそうだったんだ、、という発見がいろいろありました。あと思ったことは他人の(世界の?)エビデンスを探してそれをまとめるということは手間暇かかりますが誰にでもできる、ことです。どんな会でもそれだけを話されると最近は演者の話し方によっては聞いているこちらがつらくなります。しかしながら自施設のデータをきちんと持ってうちではこうで他施設とはここが違う、とか、外に向かって発信できるエビデンス(データ)を持つことの重要性を感じました。そういう意味でもすごく勉強になったreviewでした!!
■角膜炎は感染症が多い
Relapsing Polychondritis (RP), Wegener disease(WG)
■強膜炎
膠原病が多い RA>WG>RP>SLE
■ブドウ膜炎
虹彩炎、毛様体炎、脈絡膜炎
Behcet> HLA B27関連 (ASなど) >SLE, psoriasis, RA > 炎症性腸疾患 (UC, Crohn) > JRA
■ Dry eye
膠原病でSJSが多い
● Behcet
ブドウ膜炎が主体で眼の炎症発作を繰り返すのが問題(炎症発作後に視力が下がる)前蓄膿性虹彩毛様体炎と網膜ブドウ膜炎を呈する、
発作時の治療→ステロイド点眼、トリアムシノロン(ケナコルト)のテノン嚢注射、
ステロイドの結膜下注射
継続治療→全身投与として 1st: コルヒチン (0.5~1.5mg)1mgでの使用が多いとのこと
2nd: シクロスポリン(ネオーラル)~5mg/day
1stと2ndの併用でも駄目ならレミケード5mg/kgで。
コルヒチン、シクロスポリンでは肝臓、腎臓障害、神経障害、下痢などで25%が中止になる場合がある(T大のデータ)
ブドウ膜炎の発症からレミケード開始まで平均7.7年くらい経過、平均2年のfollowでは眼発作の回数はかなり減り症状が安定する、12.0±8.3回/年→ 1.5±2.4回/年へ
レミケード:眼発作を著明に抑制、視力低下を抑制する可能性ある、
しかしながら眼発作がおさまらない例が50%くらいある、、とのこと。
プレドニンは重症例では10mg~20mg使う場合もある。
●RA
強膜炎 1%
虹彩炎 数%
ドライアイ
強膜炎を繰り返すと強膜のひ薄化を起こす(肉眼ではその部位がピンク色に見える)→前部ブドウ膜炎を起こす→穿孔する前に、強膜パッチ手術が必要
●SJS
dry eyeで1000万人いるとされる、結膜充血、角膜びらん
Shirmmer 5mm以下/5分で陽性、(BUT)涙膜破壊時間は、まばたきをして涙液が角膜を覆って、はじけるまでの時間→異常は5秒以下、Rrose Bengal test
参考資料は あたらしい眼科 24;181-4:2007 嶋崎潤
人口涙液(角膜に傷がない場合に使う):マイティア 防腐剤あり、一日6回まで
ソフトサンティア 防腐剤なし、何回でも可
ヒアルロン酸(角膜に傷がある場合に使用、治癒の促進を狙う)
ヒアレイン(0.1) 防腐剤あり 一日6回まで
ヒアレインミニ(0.3) 防腐剤なし、何回でもOK
その他、タリビット軟膏 一日1~4回まで
●AS
HLA B27 関連ブドウ膜炎
虹彩炎では虹彩の癒着解除目的で散瞳剤を使用、ステロイド点眼も
●SLE
20%-30%に網膜症を起こし、通常は両側性、一度は眼科でのスクリーニングを
ds DNA抗体、補体などは網膜炎の活動性とある程度相関する。
●RP
強膜炎が多い、虹彩炎は稀、ケナコルトの結膜下注射は有効
●WG
4~5割に起きる、強角膜炎、潰瘍、眼かの占拠性病変での発症
●大動脈炎症候群(Takayasu disease)
眼病変は総頚動脈の閉塞によって起きると考えられる
急性期:一過性黒視症
慢性期:網膜動脈の虚血性変化
●CMV infection
免疫不全の患者の白いdotをみたらこれをまず疑う
網膜上の白色滲出班(細かいdotの集ぞく)
網膜血管に沿って拡大、閉塞性血管炎、出血し網膜壊死、剥離を起こす
骨髄抑制などでivに耐えられない場合は眼注あり
ガンシクロビル 200-1000ug/50ml
ホスカルネット 1200-2400ug
を1~2週ごとに1回、4回くらい打つと改善あり。
■角膜炎は感染症が多い
Relapsing Polychondritis (RP), Wegener disease(WG)
■強膜炎
膠原病が多い RA>WG>RP>SLE
■ブドウ膜炎
虹彩炎、毛様体炎、脈絡膜炎
Behcet> HLA B27関連 (ASなど) >SLE, psoriasis, RA > 炎症性腸疾患 (UC, Crohn) > JRA
■ Dry eye
膠原病でSJSが多い
● Behcet
ブドウ膜炎が主体で眼の炎症発作を繰り返すのが問題(炎症発作後に視力が下がる)前蓄膿性虹彩毛様体炎と網膜ブドウ膜炎を呈する、
発作時の治療→ステロイド点眼、トリアムシノロン(ケナコルト)のテノン嚢注射、
ステロイドの結膜下注射
継続治療→全身投与として 1st: コルヒチン (0.5~1.5mg)1mgでの使用が多いとのこと
2nd: シクロスポリン(ネオーラル)~5mg/day
1stと2ndの併用でも駄目ならレミケード5mg/kgで。
コルヒチン、シクロスポリンでは肝臓、腎臓障害、神経障害、下痢などで25%が中止になる場合がある(T大のデータ)
ブドウ膜炎の発症からレミケード開始まで平均7.7年くらい経過、平均2年のfollowでは眼発作の回数はかなり減り症状が安定する、12.0±8.3回/年→ 1.5±2.4回/年へ
レミケード:眼発作を著明に抑制、視力低下を抑制する可能性ある、
しかしながら眼発作がおさまらない例が50%くらいある、、とのこと。
プレドニンは重症例では10mg~20mg使う場合もある。
●RA
強膜炎 1%
虹彩炎 数%
ドライアイ
強膜炎を繰り返すと強膜のひ薄化を起こす(肉眼ではその部位がピンク色に見える)→前部ブドウ膜炎を起こす→穿孔する前に、強膜パッチ手術が必要
●SJS
dry eyeで1000万人いるとされる、結膜充血、角膜びらん
Shirmmer 5mm以下/5分で陽性、(BUT)涙膜破壊時間は、まばたきをして涙液が角膜を覆って、はじけるまでの時間→異常は5秒以下、Rrose Bengal test
参考資料は あたらしい眼科 24;181-4:2007 嶋崎潤
人口涙液(角膜に傷がない場合に使う):マイティア 防腐剤あり、一日6回まで
ソフトサンティア 防腐剤なし、何回でも可
ヒアルロン酸(角膜に傷がある場合に使用、治癒の促進を狙う)
ヒアレイン(0.1) 防腐剤あり 一日6回まで
ヒアレインミニ(0.3) 防腐剤なし、何回でもOK
その他、タリビット軟膏 一日1~4回まで
●AS
HLA B27 関連ブドウ膜炎
虹彩炎では虹彩の癒着解除目的で散瞳剤を使用、ステロイド点眼も
●SLE
20%-30%に網膜症を起こし、通常は両側性、一度は眼科でのスクリーニングを
ds DNA抗体、補体などは網膜炎の活動性とある程度相関する。
●RP
強膜炎が多い、虹彩炎は稀、ケナコルトの結膜下注射は有効
●WG
4~5割に起きる、強角膜炎、潰瘍、眼かの占拠性病変での発症
●大動脈炎症候群(Takayasu disease)
眼病変は総頚動脈の閉塞によって起きると考えられる
急性期:一過性黒視症
慢性期:網膜動脈の虚血性変化
●CMV infection
免疫不全の患者の白いdotをみたらこれをまず疑う
網膜上の白色滲出班(細かいdotの集ぞく)
網膜血管に沿って拡大、閉塞性血管炎、出血し網膜壊死、剥離を起こす
骨髄抑制などでivに耐えられない場合は眼注あり
ガンシクロビル 200-1000ug/50ml
ホスカルネット 1200-2400ug
を1~2週ごとに1回、4回くらい打つと改善あり。













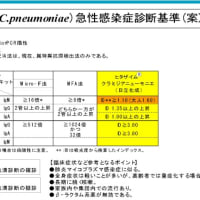
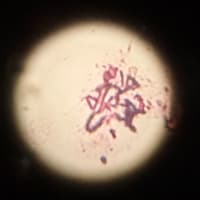




私は余裕がなく今回は欠席しました。
先生の意見と同じで、大規模臨床試験についての延々とした講義は、思考が停止してしまいます。やはりティアニー先生がおっしゃるように、ケーススタディが臨床医学を学ぶ最適な方法なのでしょう。
当直あけでソファーで寝ていたら腰が痛い、、
です。
良いイベントなどあればお教え下さい。次回の
聖路加セミナーは所要で私は不参加です。無念、、、。