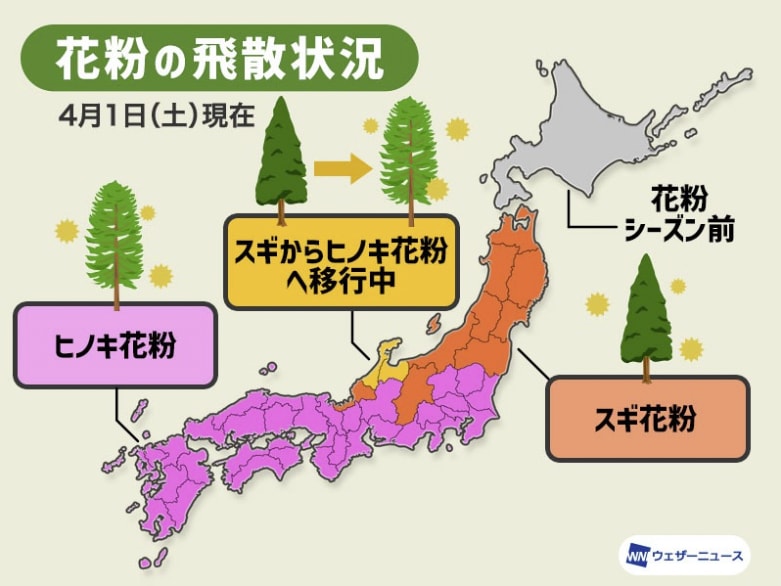
花粉症患者さんから、
「朝起きたとき、くしゃみが止まらないんです」
「朝起きてから、鼻づまりがつらいです」
という訴えを時々聞きます。
屋外活動はしていないのに、
寝室にはずっといたのに、
なぜ“朝起きる”タイミングで症状が悪化するんだろう、
と素朴な疑問が生まれます。
それに答えてくれるサイトが目にとまりました。
解説は「せたがや内科・神経内科クリニック」(東京都世田谷区)の久手堅司(くでけん・つかさ)院長。
ポイントを抜粋しますと、
1.花粉は重いので、室内に飛散しているものがやがて床の上へ落ちてくる、寝ながらそれを吸い込んでしまう。
2.起床する際、ふとんの上に積もったハウスダストが舞い上がり、それをまとめて吸い込んでしまう。
3.朝の鼻水の中に炎症を誘導する物質があり、それがアレルギー反応を引き起こす。
4.寝ているときの自律神経は、副交感神経優位になっているが、目覚めると交感神経優位に切り替わる。そのタイミングで鼻が刺激過敏に陥る。
・・・ちょっと疑問があります。
1で睡眠中に花粉を吸い込んでしまうなら、睡眠中も症状が出るはず、しかしモーニングアタックは“朝起きてから”ですから、説明に矛盾があります。
3は初めて聞きました(一応、私はアレルギー専門医です)。
4もちょっと不思議です。なぜなら、鼻づまりの治療として使う血管収縮剤は交感神経刺激剤だからです。交感神経優位な状態に刺激剤を与えると悪化するはずですが、治療薬として用いられるのはなぜ?
・・・と納得しきれていない私(^^;)。
そして対策は、
(1)夜寝る前にマスクをつけて花粉を吸い込まない。マスクは安眠の妨げになるのでできない人もいるが、実際に実行して効果をあげている人もいる。
(2)空気清浄機を使って、花粉を含むハウスダスト対策を行う。
(3)湿度が下がると花粉症が出やすくなるので、加湿器を使って室内の湿度を保つ。
(4)花粉症の薬を使って、医師の指導で治療する。
まあ、ふつうの回答ですね。
▢ 朝から花粉症がつらすぎる…「モーニングアタック」とは?
なぜ起きる・防ぐ方法は?
医師が解説:実は花粉症がつらい時間帯の第2位は、「朝7時ごろ」です。
・・・
ウェザーニュースが会員向けに行った調査(花粉症の方のみ対象)で、「花粉症がつらい時間帯はいつですか?」という質問をしたところ、一番多かったのが14時頃、2番目に多かったのが朝7時頃でした。(2023年3月4~5日実施、参加者:5,079人)
・・・
このように、外出前でまだ花粉と出会わない起き立ての時間帯に起こる花粉症を、「モーニングアタック」と呼びます。
症状としては、鼻水、鼻詰まり、くしゃみ、目のかゆみ、頭がボーッとしてしまうことなど。こうした症状がなぜ、朝方に起こるのでしょうか。久手堅先生に解説していただきましょう。
・・・
「モーニングアタックを引き起こす理由は、いくつかあります」と久手堅先生は語ります。
「まず、花粉は重いので、室内に飛散しているものがやがて床の上へ落ちてきます。寝ながらそれを吸い込んでしまうのが理由の一番目。
起床する際、ふとんの上に積もったハウスダストが舞い上がります。それをまとめて吸い込んでしまうのが理由の二番目。
朝の鼻水の中に炎症を誘導する物質があり、それがアレルギー反応を引き起こすのが理由の三番目。
寝ているときの自律神経は、副交感神経優位になっていますが、目覚めると交感神経優位に切り替わります。そのタイミングで鼻が刺激過敏に陥るのが理由の四番目。
このように四種類ほど考えられる理由の中で、四番目を最大の原因とする説が現在、研究者間で主流を占めているようです」(久手堅先生)
自律神経の切り替えは一年を通して毎朝行われますが、花粉が飛び始める時期は特別に「モーニングアタック」が起こりやすくなる、ということになります。
・・・
では、どのような人が「モーニングアタック」を受けやすく、どうすればそれを防げるのでしょうか。
「もともとアレルギーのある人、具体的には花粉症の人がモーニングアタックを受けやすい人です。対策としては、次のような一般的な花粉症対策と変わりません」(久手堅先生)
(1)夜寝る前にマスクをつけて花粉を吸い込まない。マスクは安眠の妨げになるのでできない人もいるが、実際に実行して効果をあげている人もいる。
(2)空気清浄機を使って、花粉を含むハウスダスト対策を行う。
(3)湿度が下がると花粉症が出やすくなるので、加湿器を使って室内の湿度を保つ。
(4)花粉症の薬を使って、医師の指導で治療する。
・・・
かかりつけ医に相談して、夜飲むタイプ(朝方に効果のピークがくるタイプ)の薬に替えてもらってもいいでしょう」(久手堅先生)
「1日2回服用する薬の効果が切れる時間帯になると症状が出る」
と訴える患者さんには、
私も1日1回で済む内服薬に切り替えています。
ただ、ちょっと効果が弱いのが難点です。