2型糖尿病は肥満や生活習慣と深く関わっています。治療では食事療法や運動療法が重視されています。食事制限と運動を厳しくすることで、標準的な治療と同等の効果が得られるかが検討されました。
食事・運動の強化は標準的な方法と同等か?
デンマークのコペンハーゲン大学などの研究班が、2型糖尿病患者の治療で食事制限と運動を強化することにより、標準的な治療と同等の効果があるかを調べ、医学誌『JAMA』に報告しました。
この研究は、2型糖尿病と診断されてから10年未満で、治療にインスリン注射を使っていない人を対象に行われました。98人の患者が参加しました。
対象者はランダムに2グループに分けられ、別の方法で治療されました。
標準治療:標準的な治療薬、食事・運動のアドバイス
生活習慣:標準的な治療薬、食事・運動のアドバイスに加え、1回30分から60分の有酸素運動を週に5回から6回、そのうち2回から3回はさらに筋力トレーニングとも組み合わせる。最初の4か月間はすべて監督下で運動をする。炭水化物・タンパク質・脂肪の摂取量のプランを提示され、最初の4か月はカロリー制限をし、食事カウンセリングをする.
生活習慣のグループで平均年齢は53.6歳、平均体重は94.7kgでした。標準治療のグループでは平均年齢が56.6歳、平均体重は98.1kgでした。
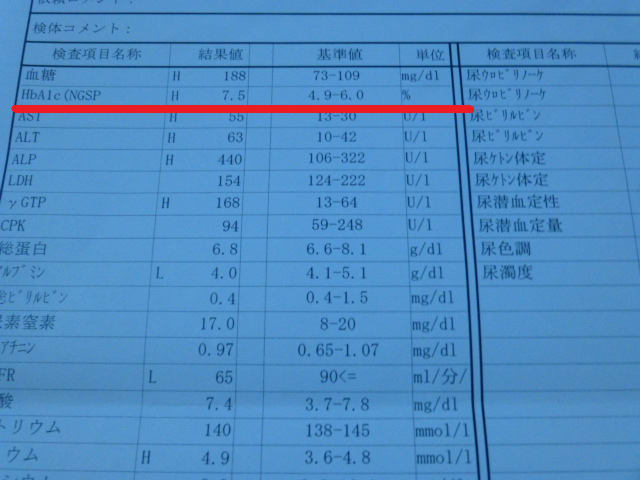
どちらのグループでも、HbA1c(ヘモグロビンエーワンシー)の検査値を治療の目標としました。HbA1cは最近1-2か月程度の血糖値を反映します。糖尿病の診断基準の中ではHbA1cが6.5%以上だと「糖尿病型」とされます。ここでは薬を含む治療の目標をHbA1cが6.5%として、6.5%以下になれば薬を減らしたり中止したりする方針が決められました。
12か月後のHbA1cが2グループで比較されました。
食事・運動強化でHbA1cが下がった
次の結果が得られました。
ベースラインから12か月のフォローアップまでで、HbA1c値の平均は生活習慣群で6.65%から6.34%に、標準治療群では6.74%から6.66%に変わり(変化量の平均群間差-0.26%、95%信頼区間-0.52%から-0.01%)、同等性の基準を満たさなかった(P=0.15)。
生活習慣のグループではHbA1cが平均6.65%から6.34%に下がりました。標準治療のグループでは平均6.74%から6.66%に下がっていました。食事・運動を強化したほうが下げ幅が大きい結果となりました。
生活習慣のグループでは47人(73.5%)で糖尿病治療薬が減りました。標準治療のグループで薬が減ったのは9人(26.4%)でした。
治療の害やその他の原因による望ましくないこと(有害事象)について次の結果がありました。
有害事象は生活習慣群で32件(最も多くは筋骨格系の痛みまたは不快感と軽度の低血糖)、標準治療群で5件あった。
生活習慣のグループでは、軽度の低血糖が8人、骨や筋肉の痛み・不快感が14人など、有害事象は32人に発生しました。標準治療のグループでは5人に有害事象が発生しました。
生活習慣のグループの1人に心房細動(不整脈の一種)が発生しました。深刻な低血糖や有害事象による死亡はどちらのグループにもありませんでした。
食事・運動の強化は有効?
食事制限と運動を強化する研究を紹介しました。平均してHbA1c値は下がり、7割を超える人が糖尿病治療薬を減らすことができたという結果でした。
血糖値とHbA1c値を適正範囲に保つことは、将来の深刻な病気を減らすために重要です。薬とほかの方法を組み合わせて効果を増すことができるなら、役に立つかもしれません。
ただし、この研究では食事・運動の強化のほうが低血糖などの有害事象が多く発生しています。ほかにも一般に、血糖値をコントロールできていない場合や糖尿病網膜症などの合併症がすでにある場合など、運動を始める前に主治医と相談が必要とされる状況があります。運動は安全性に注意しつつ実践することも大切です。
ですよねー(´・ω・`) 食事と運動。
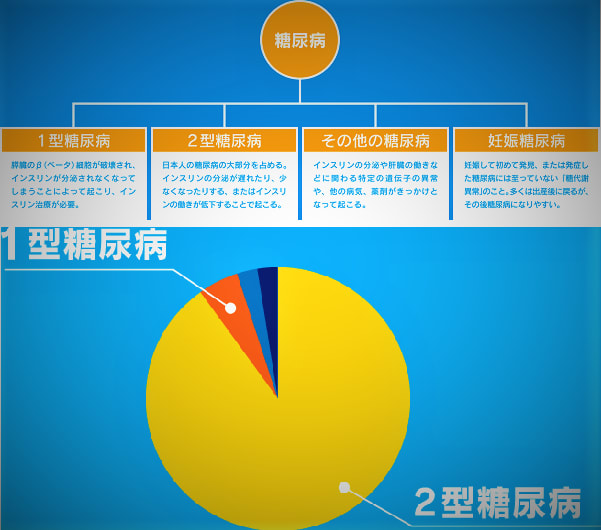
※ただし、Ⅰ型糖尿病・疾病型糖尿病患者を除く

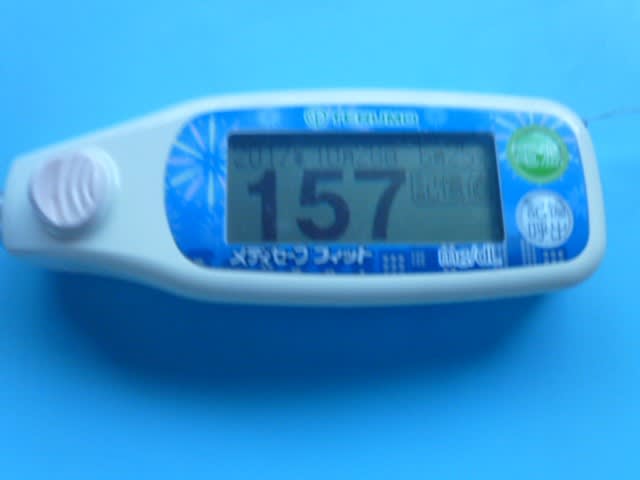
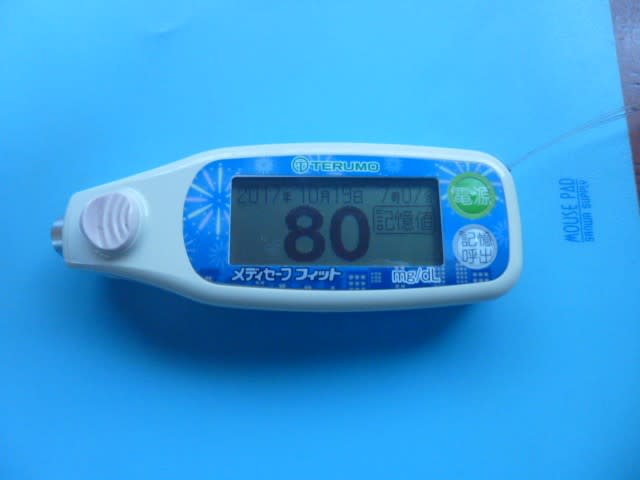
今朝の血糖値です。104(mg/dl)です。まぁ、こんなものか。
血糖降下剤(ジャヌビア錠)飲んで、インスリン注射(トレシーバ注)打って。
A、ねぇねぇ?打たなかったら、どれくらい?
Q、余裕で230(mg/dl)とか240(mg/dl)とか。ふふふふっ。
くれぐれも、災害にはお気を付けください。


また更新します。皆様もご自愛ください。