人生九十年としてあと三十年あるとしたら、これから今の職場を退職するまでの数年間で身も心もぼろぼろになってしまっては何にもなりません。今まで仕事を最優先にして、いろいろなことを犠牲にして生きてきたのは、本当に馬鹿げていたような気もします。退職後にはつらつと楽しく充実した生活を送るためにも、これからはライフスタイルを根本的に変えて、無理せず趣味を最優先にして楽しく健康的に生きていきたいと思います。
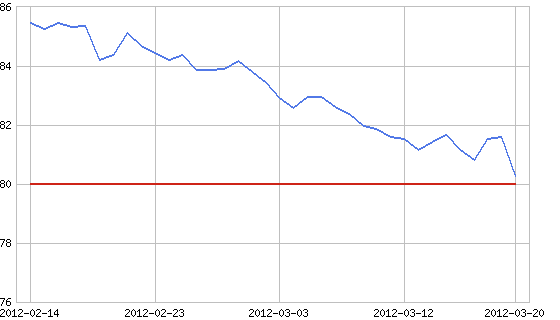
昨年は久し振りの受験生生活(周産期専門医試験)を送り、ほとんど運動もせず受験勉強に明け暮れて、自分自身の体重管理を完全におこたっているうちに、気がついたら1年間で10kgほど体重が増えており、いつの間にか生涯最高体重にまで達しておりました。『このままでは定年退職まで健康に働ける筈がない、いつ倒れても不思議ではない、何とかしなくては』などと自分でも感じていた時に、日本医大・勝俣範之教授が半年間で85kgから25kg減量したという新聞記事を読んで、私も急に思い立ってダイエットを開始しました。とりあえず最初の1か月間で5kgほど減量しました。BMI=22の標準体重にするためには、あと15kgほど減量する必要があります。途中で挫折しないように続けたいと思います<wbr></wbr>。
(以下、新聞記事からの引用)
****** 朝日新聞、2012年2月21日
がん予防も運動から
勝俣範之さん(腫瘍内科医、日本医大武蔵小杉病院腫瘍内科教授、日本臨床腫瘍学会がん薬物療法専門医、がんの内科的な治療が専門、趣味はフルマラソン)
日本人のがんによる死亡は1960年代から増え続けています。がん統計によると、2005年の患者数は67万人、死亡数が34万人(09年)と、約半数の方が亡くなっている。
74歳までにがんになる確率は47%で、74歳までにがんで死亡する確率は21%。2人に1人はがんになるということだ。
米ハーバード大の有名な研究では、がんの要因はたばこが30%を占め、食事や肥満など生活習慣による影響も大きい。日本人では、たばこによるがんは、年間約9万人に上る。
そして肥満もがんのリスクになる。私も14年ほど前は、不摂生で体重が85キロぐらいあった。血圧も180ぐらいで、コレステロール値も300近く。思い立ってダイエットを開始。約半年間で25キロ減らし、今もその体重を維持している。
その方法は、低炭水化物ダイエット。海外の論文を読んでこれだと考えた。徐々にご飯、パン、麺類を減らしておかずをメーンにするもの。カロリーはたんぱく質で取った。自分で自分を褒めながら続けた。ジョギングを始め、マラソンにも挑戦している。
がんを防ぐにはまず、適度な運動に加えて、禁煙、健康な食事、検診だ。日本のがん検診受診率は2割を切る状況で、先進国で最低だと言われている。
ただ、それでもがんになってしまう人は多い。その時は、医師とコミュニケーションをよくとって信頼できる情報を得て、自分を責めず、頑張りすぎず、あきらめないで欲しい。
(以上で引用終わり)
地域の産婦人科医不足の問題に対して各病院や自治体ごとに個別で対応しているようでは、所属する産婦人科医のうちの誰か一人でも個人の都合で辞職したり妊娠したりする度に、上を下への大騒ぎとなってしまい、どの病院も数カ月先の診療体制の維持さえ予測不能で、全く先が読めない不安定な状況が永遠に続くことになります。
やはり、県全体で一体となって産婦人科医療を維持していく体制を構築する必要があるのではないかと思います。たとえ、基幹病院の産婦人科部長が突然の病気で倒れたとしても、地域で必要とされる産婦人科医療の提供は翌日からも滞りなく維持されるような仕組みになってないことには、おちおち病気もできません。
当科でも数年前、中堅~若手の産婦人科医3人が同時に個人都合(開業、転科など)により辞職を表明し、ある日突然、科存亡の危機に陥った苦しい時期がありました。その時は、(里帰り分娩受け入れ中止などの)診療規模の大幅縮小も一時期本気で検討しましたが、大学の医局人事で救済して頂いて、診療規模を大幅に拡大しながら科存亡の危機的状況からも素早く脱することができました。
新人産婦人科医の勧誘・受け入れ、若手医師の教育・育成、地域の産婦人科医療提供体制の維持などを、各病院の個別の努力だけで何とかしようとしても大きな限界があります。大学病院が中心となり、県全体で一体となり一致協力して、若手産婦人科医を育成し、地域の産婦人科医療提供体制を維持していくことが重要だと思います。
そろそろ転勤のシーズンで、当科でも3月31日付けでベテラン医師が一人退職し、そのかわりに4月1日付けで大学から若手医師(後期研修医)を迎えることになりました。私も自分の後任者を迎えるまでもうしばらくここで頑張る必要があります。突然病気で倒れたりしないように健康維持には十分注意しながら、若い医師達と一緒にもうしばらく頑張ってみたいと思います。