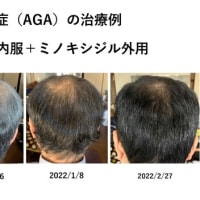
当医療圏では、麻酔科、小児科の併設された産科2次施設は当科しかなく、3次医療施設は医療圏から100km以上離れていますから、当科が医療圏内の最後の砦となっています。分娩前でも分娩中でも分娩後でも、何か母児の生命に関わる事態になれば全例が当科に搬送されてきます。ですから、(子宮全摘を要するような子宮筋層内に侵入した)癒着胎盤例が医療圏内で発生していたとすれば、必ず当科に搬送されていたはずです。
最近17年間の当医療圏内の総分娩件数はおそらく約35000件程度で、その期間内に(子宮筋層内に侵入した)癒着胎盤は当科では2例しか経験してません。1例は当科での経膣分娩例で、もう1例は他院で経膣分娩後に胎盤が娩出されなかった例です。2例とも前置胎盤例ではありませんでした。その間に、前置胎盤例は恐らく200~300件はあったはずで、そのほとんどすべてを当科で帝王切開してますが、単に前置胎盤というだけの理由で3次医療施設に母体搬送した症例は1例もありませんでした。結果的に癒着胎盤を合併した前置胎盤例は1例もありませんでしたので、幸い、逮捕されずに現在に至っております。
私自身の少ない経験の範囲内では、二十数年の臨床経験で、前置胎盤に癒着胎盤を合併した大変な症例は、大学卒業したての駆け出しの頃に1例経験しただけです。しかも、その症例は、たまたま大学の医局で、先輩医師が夜中に関連病院から応援依頼の電話を受けた時に偶然同席していたので、先輩について行って無理にお願いして手術に第2助手として参加させてもらったケースでした。
私自身の感覚でも、(臨床的に問題となる)癒着胎盤の発生頻度が分娩1万件に1例程度という教科書的記載は、あながち間違ってはいないと感じています。
私自身は分娩前に癒着胎盤と診断できたことはまだ一度もありません。将来、たまたま運よく分娩前にMRIなどで診断できた場合は、手術前に十分な輸血の準備をして計画的な二期的手術を行いたいと思っています。しかし、よほど典型的な穿通胎盤例でもないと、分娩前の診断は難しいのではないかと思っています。
ただし、一口に『癒着胎盤』と言っても、胎盤の剥離とその後の止血にちょっと苦労する程度の臨床的にほとんど問題とならない軽症例(子宮摘出を要しない例)はもっとはるかに多数例あります。臨床統計の報告で癒着胎盤の件数が桁違いに多い場合は、もしかしたら、軽症例も入っているような報告もあるのかもしれません。詳細につきましては当ブログの『癒着胎盤の定義について』をご参照ください。私の個人的経験談はそういう軽症例は全く無視しての話です。

















しかし、年間の出産数が年100万でしたっけ。
年に20症例はある筈ですね。
臨床的に問題となる高度な癒着胎盤例に限定すれば、もしかしたら、その程度の非常にまれな発生頻度なのかもしれません。
癒着胎盤を剥がした、タイミングと方法が指摘されてる様に、思えます。
それに対しては、如何お考えですか?
その時、全く胎盤が剥離できない場合は癒着胎盤を疑い、できれば、いったん閉創して、MRIなどで癒着胎盤を確定させてから、本人・家族と相談の上、子宮摘出または化学療法を考慮します。
胎盤用手剥離を実施し始めたとたんに大出血が始まれば、臨床的に癒着胎盤と診断され、その場で何とかしなければなりません。ガーゼで出血部位を圧迫して出血の勢いを和らげている間に、全身麻酔に切り替え、大至急で大量の輸血の準備を整えて、ある程度の体制が整った時点でなるべく早く子宮摘出を行います。マンパワーが不足し、緊急大量輸血の対応も困難な病院であれば、母体の救命は非常に難しいと思います。
リスクの予知という点では、疾患の頻度は非常に重要な要素です。
ここでは一般論を述べることしかできません。
手術中は、出血量や血圧の急変とか、状況が刻々と変化していき、その状況の変化に応じて、その時その時のとっさの瞬間的判断で最善を尽くしていく作業を積み重ねてゆくわけです。担当医を交えて術後検討会をすれは、いろいろな意見が出るだろうし、担当医本人からも『もしかしたら、あの時こうすれば結果は違っていたかもしれない。』というような反省点はどんな症例でも必ずいくつかあると思います。そのような貴重な臨床経験を積み重ねて、医学はだんだん進歩してゆくものだと思います。
教科書的には癒着胎盤の内、全癒着胎盤はまれで大半は部分癒着胎盤であるとされています。先生の経験では自然剥離が始まった時点では出血量はいかがだったでしょうか?
教科書的には弛緩子宮となり、大出血が起こるとあります。福島の症例では自然剥離が始まった時点でかなりの出血がすでに有ったと想像されるのですがいかがでしょうか。
また、そのような事態ですでにプレショックとなっており、状態が悪ければ追加輸血の到着を待って全摘にかかるより、癒着部分を剥離して子宮収縮の改善を図るというのはありえないことでしょうか。
今回の例では不幸にしてその判断が裏目に出てしまったわけですが、結果さえ良ければ「子宮をとらなくて済んで良かったね」と、言うこともできたのではないかと、そう思ってしまうのです。
確かに、そう言われてよくよく考えてみれば、『前置胎盤の帝王切開で術中に大量出血が始まり、剥がれにくい胎盤を無理矢理むしりとって、子宮切開創をさっさと閉じて、子宮底を圧迫して子宮収縮を促進させて何とか子宮摘出を免れた』非常にきわどいケースは私も時々経験します。
子宮が温存できれば、子宮摘出標本がないので、それらの症例が癒着胎盤だったかどうかを後から証明すうことはできませんが、そういうケースで胎盤を剥がさずに子宮を摘出していれば、多くは『癒着胎盤』という病理診断になっていたのかもしれません。
当科で経験したある癒着胎盤のケースでは、経膣分娩で児娩出後に胎盤剥離兆候が全くなく、用手剥離を試みたところ、胎盤が子宮腔内に全く触れず(!)、MRI検査を実施して穿通胎盤例(胎盤が子宮筋層内に形成されていた!)と判明しました。本人・家族と治療方法を相談し、化学療法(メソトレキセート)を実施して子宮を温存しました。
部分癒着胎盤で、胎盤の一部が自然剥離されて大出血が始まった場合には、そのような対応は絶対に無理で、大至急で麻酔科医など大勢の人を集めて緊急手術(大量輸血+子宮摘出)を実施しなければなりません。