・早産 preterm delivery
[定義] 妊娠22週以降から37週未満の分娩。
[頻度] わが国における早産率は約5%であり、その多くは妊娠32週以降に発生する。早産の発生頻度は近年増加傾向にある。
早産児は未熟で胎外の生活に十分な適応性がなく、多彩な合併症が出現する。早産児では正期産児と比べ、周産期死亡率や死産率が高い。
・早産児(preterm infant)
a. 低出生体重児 (low birth weight infant)
出生体重:2500g未満
b. 極低出生体重児 (very low birth weight infant)
出生体重:1500g未満
c. 超低出生体重児 (edtremely low birth weight infant)
出生体重:1000g未満
・早産未熟児の3大合併症
①呼吸窮迫症候群(RDS)
②頭蓋内出血
③子宮内感染(髄膜炎、敗血症)
・早産の分類
①自然早産:
様々な原因により妊娠の継続が不可能となり自然に分娩に至る。
②人工早産:
母児救命のため、ターミネーション(分娩誘発または帝王切開)し、人為的に出産させる。
・自然早産の原因
① 既往産科歴:
前回妊娠での早産、円錐切除術の既往
②現症:
細菌性腟症、絨毛膜羊膜炎、頸管無力症、多胎妊娠、羊水過多症、常位胎盤早期剥離、前置胎盤、重篤な妊娠合併症、高年出産
③生活習慣:
ヘビースモーカー、 過激なダイエットによるやせ
・人工早産の原因
①母体合併症:
前期破水、
重篤な妊娠高血圧症候群、
常位胎盤早期剥離、
前置胎盤、
重篤な妊娠合併症
②胎児合併症:
胎児機能不全(NRFS)、
子宮内胎児発育遅延(IUGR)
・早産の管理
1. 呼吸窮迫症候群(RDS)の予防
成熟度を判定(L/S比、推定体重)し、未成熟なら待機療法とする。
2.頭蓋内出血の予防
①骨盤位は帝王切開とする。
②頭位の場合も、推定体重≦1500g、妊娠28週未満では帝王切開とする。
3.子宮内感染の予防
抗生物質を投与する。
・切迫早産
threatened preterm delivery
[定義] 妊娠22週以降37週未満の時期に、規則的な子宮収縮と頸管熟化がみられ、早産の危険が高い状態。
[症状] 下腹部痛、腹部緊満感、規則的な子宮収縮、少量の性器出血、水様帯下など
切迫早産の原因の大半は絨毛膜羊膜炎(CAM)である。
・絨毛膜羊膜炎(CAM)
chorioamnionitis
[定義] 胎児付属物である卵膜(絨毛膜、羊膜)に細菌が感染して生じる炎症性疾患。
CAMが進行すると、頸管熟化、前期破水、早発陣痛が引き起こされ、早産にいたる。
CAMは早産や前期破水の主要な原因であり、極低出生体重児例の70%にCAMが関与しているとされる。
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
顕性(臨床的)CAMの診断基準
(Lenckl et al., 1994)
①母体の発熱(≧38℃)がある場合、以下のうち1項目以上あること
・ 母体の頻脈(≧100bpm)
・ 子宮の圧迫
・ 腟分泌物・羊水の悪臭
・ 白血球増多(≧1500/??)
②母体の発熱がない場合、上記4項目すべてを満たすこと
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
顕性CAMでは、約半数が24時間以内に早産に至り、約90%は1週間以内に早産に至る。
・CMのスクリーニング
①細菌性腟症
・ 多くを占める菌種:バクテロイデス属、ガルドネラ・バジナリス、モビルンカス属、マイコプラズマ・ホミニス、B群溶連菌(GBS)など
・ 腟分泌物pH:弱酸性(pH4.5以上)
・ 帯下の増加、魚の生臭いにおい(アミン臭)
②早産マーカー
・ 顆粒球エラスターゼ(子宮頸管粘液)
・ 癌胎児性フィブロネクチン(腟分泌物)
無症状で未だ子宮内感染のない不顕性CAMの時点で早期診断・早期治療を行うことが、早産の予防にとって最も重要である。
・切迫早産の子宮頸管所見:
(経腟超音波検査)
①内子宮口の開大
②頸管長の短縮
(妊娠28週未満で30mm未満、特に妊娠24週未満で頸管長が25mm以下であれば早産のリスクが高い。)

(画像はInternet hospital. netより)
cf. 正常妊婦の子宮頸管長:
妊娠の経過に従って徐々に短縮していく。
妊娠30週未満では35~40mm
妊娠32~40週では25~32mm
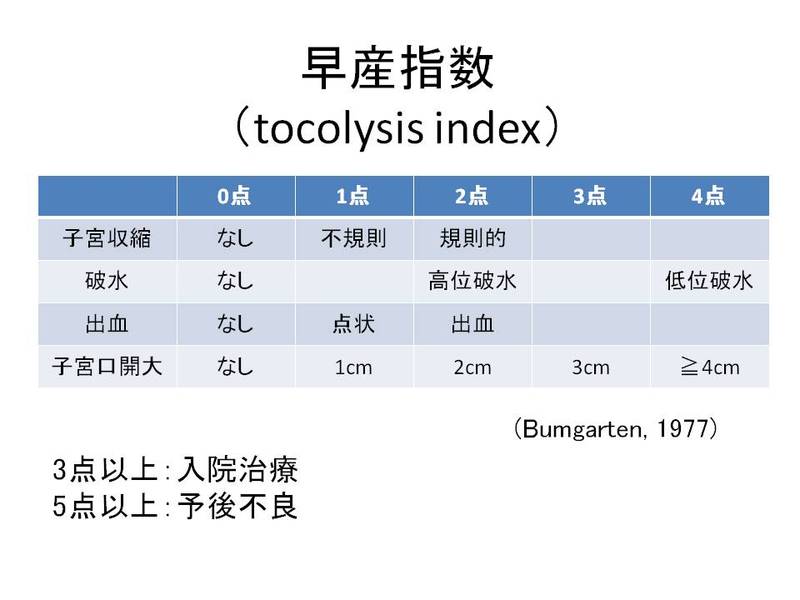
・早産指数(tocolysis index)
・切迫早産の診断
①臨床症状:
腹部緊満感、背部痛、血性帯下、不正出血、粘液性帯下の増量
②早産指数(Baumgarten、1977)
③胎児心拍数陣痛図(CTG):
規則的な子宮収縮
④経腟超音波所見:
内子宮口の開大、
頸管長の短縮
・切迫早産管理の基本指針
1.未破水の場合:
子宮収縮を抑制して、可能な限り妊娠期間の延長をはかる。
2.破水例の場合:
①児の肺成熟が未熟で感染徴候がなければ、可能な限り待機する。
②感染徴候が認められたら、NICU(新生児集中治療部)などの出生後の条件を整えてターミネーション(妊娠中断)を考慮する。
・切迫早産の薬物治療
①塩酸リトドリン(内服、点滴静注):
子宮収縮による分娩の進行を抑制する。
②硫酸マグネシウム(点滴静注):
塩酸リトドリンが無効の場合に使用する。
③抗菌薬の投与、5%ポビドンヨードで腟内洗浄:
破水後の感染を予防する。
④ウリナスタチン(腟坐剤):
エラスターゼ活性を抑制し、頸管熟化を防ぎ、破水を予防する。(保険適用なし)
⑤副腎皮質ステロイド(筋注):
児の肺成熟を促し、出生後の呼吸窮迫症候群を予防する。子宮内感染がない場合に、妊娠23週から32週未満まで使用する。


















この場合、絨毛膜羊膜炎となると思うのですが、熱もある場合(37度3~6分)、子宮内感染を疑い、妊娠の継続を諦めなければならないのでしょうか?
熱が続いているため、体がキツくなっており、赤ちゃんはキツくないのかな~と思っています。
また、妊娠を継続させた場合、赤ちゃんへの感染のリスクはありますよね。
上の子が前期破水でPVLです。母体内感染でした。
きっと、私のような一般人からのコメントはご迷惑と存じておりますが、先生の説明があまりにも分かりやすかったため、ありがたい気持ちでしたm(__)m
子宮頸管2センチ以下、出血の自己申告をしても自宅に帰されました。
素人には明らかな誤診に思われますが、早産スコアはあくまで参考程度であって、医師独自の経験や判断が優先されるべきなのでしょうか?
お忙しいところこのような質問で大変恐縮ですが、Web上なら現役の先生の率直なご意見を伺えるのではと思い書かせて頂きました。よろしくお願いいたします。
また、診察中に実際にお腹の張りが確認され(その後、15分ほど歩く間に数回張る、と具体的な回数も伝えました)、オリモノが多いことを申告しても、「妊娠中はよく張るから」「オリモノも増えるから」で済まされ、ろくな検査もなく、薬の処方があったのは先生のおっしゃる「臨床症状が出現した時点」どころか「かなり進行した時点」だったのだと思います。
医師を信頼し、セカンドオピニオンを求めなかったことが非常に悔やまれます。
今は心の整理をしている最中です。過去に起こったことはどうしようもないと思いながらも、何か当時の事実を確認できることはないか、模索している最中です。
客観的なコメント、ありがとうございました。
早産する三日前の妊婦健診では全く問題なし。と言われていました。
突然 陣痛が来て、30分以内に病院に到着しましたが、子宮口が全開でお産を止められませんでした。
産院で言われた原因は、感染と子宮頚管のゆるみと言うことでした。
妊娠中に家庭の事情や、産み分けで希望通りの性別でなく、かなりクヨクヨしていたのが、早産の原因となってしまったのか?と悔やんでいます。
又、次のお産も早産になるのではと心配しています。一人目は40週までもちました。
早産マーカーで、早産を早期診断していただける病院は限られているのでしょうか?
お忙しいところ誠に恐れ入りますが、ご回答いただけると幸いでございます。
何卒よろしくお願い申し上げます。