syphilis
****** 産婦人科ガイドライン。婦人科外来編2011
CQ108 梅毒の診断と治療は?
Answer
1. STS法定性と、TPHA法定性またはFTA-ABS法定性の併用により診断を確定させ、病期診断を行う。(A)
2. 治療は、合成経口ペニシリン(AMPC、ABPC)を第一選択とし、第1期では2~4週間、第2期では4~8週間、第3期では8~12週間内服とする。(A) 表1
3. 治癒効果はSTS法定量によって判定する。(A)
4. 梅毒の診断が確定した場合、診断した医師は感染症法に基づき届け出を行う。(A)
------
(表1)第一選択薬
------
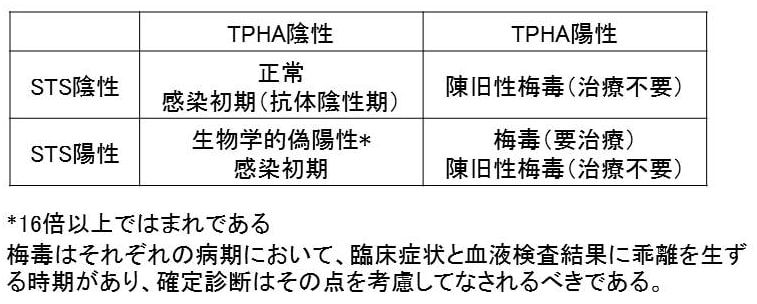
(表2)STS法とTPHA法の解釈
------
(表3)ペニシリン系にアレルギーがある場合の治療薬(進行期別投与期間は第1選択薬に同じ)
****** 産婦人科診療ガイドライン・産科編2011
CQ613 妊娠中の梅毒スクリーニングと感染例の取り扱いは?
Answer
1. 妊娠初期に、カルジオリピンを抗原とする非特異的検査[STS: serologocal test for syphilis](RPRカードテスト、凝集法、ガラス板法のうち1法)と、T. pallidumを抗原とする特異的検査(TPHA法、FTA-ABS法のうち1法)を組み合わせてスクリーニングを行う。(A)
2. 感染があったと判断された症例は、病期診断を行い、治療不要と考えられる陳旧性梅毒以外の症例には、速やかにペニシンリンを中心とした抗菌薬投与を行う。(A)
3. 治療を行った妊婦では、妊娠中期に超音波検査(胎児肝腫大、胎児腹水、胎児水腫、胎盤の肥厚の有無)を行う。(C)
4. 治療を行った妊婦では、妊娠28~32週と分娩時にSTS法を行い、治療効果を判定する。(C)
5. 感染症法上5類感染症全数把握疾患であり、表2に従い診断後7日以内に所轄の保健所に届出る。(A)
6. 感染妊婦からの出生児には表2に従い、先天梅毒の検査を行う。(A)
------
(表1)梅毒血清反応検査による評価と反応(無症候の場合)
------
(表2)感染症法(2003年11月施行)における届け出基準(一部抜粋改変)
○ 患者(確定例)(顕性梅毒)
症状や所見から梅毒が疑われ、かつ、次の検査方法により、梅毒患者と診断した場合。
○ 無症状病原体保有者(無症候梅毒)
臨床的特徴を呈していないが、次の検査方法により、抗体(カルジオリピンを抗原とする検査では16倍以上またはそれに相当する抗体価)を保有する者で無症状病原体保有者と見なされる者(陳旧性梅毒と見なされる者を除く。)を診断した場合。
○ 先天梅毒は、下記の5つのうちいずれかを満たすもの。
ア. 母体の血性抗体価に比して、児の血性抗体価が著しく高い場合
イ. 血性抗体価が移行抗体の推移から予想される値を高く超えて持続する場合
ウ. TPHA IgM抗体陽性
エ. 早期先天梅毒の症状を呈する場合
オ. 晩期先天梅毒の症状を呈する場合
○ 病型は、以下の4つに分類して報告する。
1) 早期顕性梅毒(ア.Ⅰ期 イ.Ⅱ期)
2) 晩期顕性梅毒
3) 先天梅毒
4) 無症候(無症状病原体保有者)
******
梅毒はスピロヘータの一種である梅毒トレポネーマ(Treponema pallidum: TP)による感染症である。感染経路は接触感染と子宮内感染に大別され、前者を後天梅毒、後者を先天梅毒と呼ぶ。後天梅毒の大部分は性的行為によるが、まれに医療従事者の感染や輸血感染などがある。妊娠中母体が梅毒に罹患したものを妊婦梅毒という。妊婦梅毒では、TPが胎児に経胎盤感染して、流産、死産、先天梅毒などを生じる。
******
皮膚や粘膜に病変が生じる顕症梅毒と症状が顕わにならない潜伏梅毒とを交互に繰り返しながら進行する。病期は第1期から第4期までに分けられ、第2期までを早期梅毒、第3期以降を晩期梅毒と呼ぶ。早期梅毒は感染力が強いが、晩期梅毒では感染性は低い。ほとんどの感染者が顕症梅毒を発症するが、潜伏感染で終始する症例も少なからず存在する。
● 第1期
感染後3 週間の第1潜伏期を経て、菌の侵入局所(通常は外陰部)に1~2cmまでの硬い丘疹(初期硬結)ができる。これは次第に潰瘍化し、硬性下疳(げかん)となる。硬性下疳の表面には多量のTPが存在し、検鏡にて診断可能である。初期硬結発症の数日後に所属リンパ節の硬い腫脹が認められ、これを無痛性横痃(おうげん)と呼ぶ。いずれも痛みなどの自覚症状を欠き、気付かれないことも多い。これらの皮疹は3週間程度で自然消退し、2~6週間の第2潜伏期に入る。
血清梅毒反応(STS)は感染後5~6週目に陽性となる。
● 第2期
感染後3か月~3年の間の期間をいう。第1期に所属リンパ節で増殖したTPが血行性に全身に播種されると、自覚症状を伴わない多彩な皮疹(第2期疹)を生じる。梅毒抗体価はこの時期に最高値を示し以後漸減する。第2期疹は2~3週のうちに消退して、多発性リンパ節腫脹以外に症状をみない潜伏梅毒の状態に至るが、その後2~3 年にわたって数か月おきに皮疹を繰り返すようになる。皮疹は早期では全身に対称性に生じるが、次第に限局して非対称性となる。
[多彩な皮疹・丘疹]
・ 梅毒性バラ疹
微熱や全身倦怠感とともに、5mm~2cmまでの淡い紅斑が全身に多発、掌蹠で顕著であり、自覚症状はない。数日で消退する。
・ 丘疹性梅毒疹
バラ疹の2~3週後に、体幹を中心にして5mm~1cm程度の鮮紅色の丘疹が多発する。自覚症状はない。
・ 梅毒性乾癬
乾癬に類似した皮疹を掌蹠に限局して形成、とくに診断的価値が高い。
・ 扁平コンジローマ
肛門周囲、外陰部、液窩、乳房下部などにみられる湿潤した扁平隆起性丘疹。多量のTPが存在し感染性が高い。

扁平コンジローマ (John L. Bezzant, M.D.)
・ 梅毒性アンギーナ
口腔に生じた扁桃炎を伴う感染性の高い粘膜病変。

Anja Ulmer, M.D., and Gerhard Fierlbeck, M.D.: N Engl J Med 2002; 347:1677
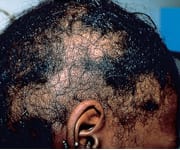
・ 梅毒性脱毛
感染6 か月ごろ、直径5mm~2cm の不完全脱毛斑が多発し、徐々に全頭に拡大する。円形脱毛症との鑑別が重要。
・ 梅毒性白斑
完全に色素の抜けきれていない境界不明瞭な白斑。
・ 梅毒性爪囲炎、爪炎
爪に白斑や不透明化が生じる。爪郭の肥厚も起こる。
● 第3期
感染後3~10年までの時期をさす。この時期の菌の検出は困難である。
・ 結節性梅毒
第3期早期に、数cm大までの赤銅色の結節が顔面に多発し、数か月で瘢痕治癒する。
・ ゴム腫梅毒
皮下結節が少数生じ、軟化して破れて潰瘍を形成する。
・ 心血管梅毒
大動脈炎・大動脈瘤など心血管系にも影響を及ぼす。
● 第4期
感染から10 年以上経過した状態。皮疹はみられなくなり、中枢神経系や眼組織が侵される。脊髄癆(ろう)、進行性麻痺、認知症などを示すようになり、最終的には死に至る。神経梅毒とも呼ばれる。
※ 現在では第3期・第4期梅毒はほとんどみられない。