今まで日本では、妊産婦の病院へのアクセスの利便性が最優先されて、少ない産婦人科医が多くの病院に分散して配置され、非常に不十分な体制で分娩が取り扱われてきました。
日本でも、もはや今までのような不十分な体制では分娩は取り扱えない社会的状況となってきました。
現状のまま放置すれば、産婦人科常勤医数1~2名の産婦人科はどんどん閉鎖され、中核病院の産婦人科がますます激務となって勤務医達が耐え切れずに辞めていって科の存続も困難となり、状況は今後ますます悪化するばかりでしょう。
行政側の誘導で、現状の病院数を大幅に減らし、産婦人科医を再配置(集約化)する必要があると多くの人が考えています。
****** 読売新聞、2006年6月24日
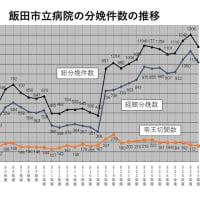
常勤医2人以下の産科病院38%、地方で不足深刻
出産を取り扱っている病院のうちの4割近くが、常勤産科医が2人以下という貧弱な態勢で運営されている実態が24日、日本産科婦人科学会(武谷雄二理事長)の調査で明らかになった。
特に、常勤医不足の病院は、東京、大阪、愛知などの大都市圏を除く地方に目立った。出産の安全確保のため、同学会では、地域の拠点病院に産科医を重点的に集める必要性を訴えてきたが、産科医不足が足かせとなり、地方では、こうした集約化さえ進まない現実が浮き彫りになった形だ。
(以下略)
(読売新聞より引用)

















△△病院の△△医師は、「何故ここまでほっておいたのか?」「このままでは2時間ともたない」と急遽子宮を摘出し、やっと止血。
術後、意識もあり、自呼吸、対光反射もありましたが、レスピレータがはずれないように眠剤を投与。その後、2度と意識が戻ることなく、脳浮腫から脳死状態となり、2週間後には腎機能等が低下し、黄疸や全身にむくみが生じてきたため、延命措置を停止し死亡させました。
私も××から何度となく通いましたが、家族が脳死を受容し、心停止を決意せねばならぬこと、それまで暖かかった体を火葬してしまわねばならぬ無慚さに、張り裂けんばかりの思いを胸に抱いていました。
その後の裁判で、○○病院でのカルテ改竄等も問題になりましたが、当時は医療過誤に詳しい弁護士も少なく、結局和解に。
友人に医者が多く、医療過誤や産婦人科や小児科等をめぐる状況が大変なことは常々聞いておりますが、何とか知恵を絞って頂き、生命をとりあげるという最も尊い職業に、誇りを持って取り組める技術力と人間的な力、そしてそれらが生かされる態勢を整えて欲しいものです。
※具体的な病院名、個人名、地名は、削除させていただきました。(管理人)
******
今まで日本では、妊産婦の病院へのアクセスの利便性が最優先されて、少ない産婦人科医が多くの病院に分散して配置され、非常に不十分な体制で分娩が取り扱われてきました。
日本でも、もはや今までのような不十分な体制では分娩は取り扱えない社会的状況となってきました。
現状のまま放置すれば、産婦人科常勤医数1~2名の産婦人科はどんどん閉鎖され、中核病院の産婦人科がますます激務となって勤務医達が耐え切れずに辞めていって科の存続も困難となり、状況は今後ますます悪化するばかりでしょう。
行政側の誘導で、現状の病院数を大幅に減らし、産婦人科医を再配置(集約化)する必要があると多くの人が考えています。
> いくら誠意を尽くして治療に当たっても結果不良の場合はいくらでもあります。そのことを、すべての妊婦さんと御家族がしっかりと認識していなければならないと思います。
確かにその通りですが、こうした認識を持つためには、事前に「しっかりと」説明を受ける必要があります。
私自身も妻の出産に立会うにあたって、かなりの準備をしていましたが(もともと動物学が専門だったもので)、病院(○○周産期センター)サイドからは出産における「危険性」についての説明は大したものではなく、誠にあっけらかんとしたものでした。
当日も陣痛促進剤を大量に投与し、あとは私にまかせっきり。夕刻、妻のちょっとした異常に気付いて大声で医師とナースを呼んだ結果、胎児の心拍数が落ちてきていることが分かり、青くなった数名のドクターが集まってきて、緊迫する中、無事分娩致しました。
充分な説明もなく、出産時刻のコントロールや立会いと称する「見張り役」を経験して、その当時から大病院ですら異常事態が起きてきているのでは、と考えこまされた次第です。
親友の夫人の事案では、妊娠中毒症であったにも関わらず、帝王切開という選択肢を提示してもらえなかった、ということが大きな疑問でした(無論それでも危険性はありますが)。
つまるところ、様々な要因はあれ、ドクターと患者(とその家族)間の意志疎通が決して充分ではないところに問題があるように思われます。
行政(といっても厚労省はいつの時代も大きな誤りを犯し続けてきましたが)あるいは、まともな政治家への働きかけが喫緊の課題かと思います。期待しております。私もかすかな人脈をたどって声をあげていこうと考えています。
有難うございました。
また、以前は、『経腟分娩=勝ち、帝王切開=負け』という図式が多くの産婦人科医の頭の中にあり、かなりのリスクを冒してでも、根性でギリギリまでねばりにねばって経腟分娩を成功させるのがよい産婦人科医のお手本という伝統が長くありました。
最近は、妊婦さんには、分娩経過中に起こり得るさまざまな合併症について可能な限り説明するようにしています。説明内容を文書にして必ず本人と夫の署名をいただくようにしています。
できるだけリスクを避けたいということから、全国的に、帝王切開率が以前と比べるとかなり高くなっているのも事実です。
http://tyama7.blog.ocn.ne.jp/obgyn/2006/06/post_d9df.html