波田町は松本市に隣接し、松本市との合併協議が進んでいます。今後、町立波田総合病院は松本市立となり病院経営が継続される見込みと報道されてます。松本地域は、長野県全体に医師を供給している信州大学附属病院があり、市内には大勢の産婦人科医が住んでますが、小児科や麻酔科も併設された産科施設の数は意外に少ないです。波田総合病院の分娩件数は同地域ではトップクラスです。
****** 信濃毎日新聞、2009年8月26日
10月からお産の受け入れ制限へ
波田総合病院
波田町の町立波田総合病院は10月から、分娩(ぶんべん)の受け入れに「1カ月におおむね50件」の上限を設ける。現在は制限をしていないが、産科医が1人でも欠ければ産科を休止せざるを得ない現状から、医師の負担軽減が必要と判断した。
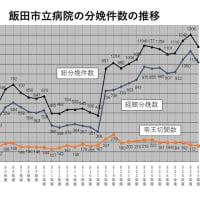
同病院の分娩件数は年間600~700件で、松本地域でトップクラス。一方、昨年夏ごろから3人態勢の産科医のうち、1人は育児中で主に外来のみの担当となっており、深夜に及ぶ分娩は男性医師2人が担っている。日本産科婦人科学会は勤務医1人が無理なく扱えるお産件数数の目安を年約150件程度としており、それを大きく上回っている。
このため、10月から1カ月のお産の予約を50件程度、年間で計約600件とし、現在より100件程度減らすことにした。上限を上回った場合、別の病院や助産院を紹介するなど、お産の場に困らないよう対応するという。受け入れ制限をしていない信大病院(松本市)にも方針を伝えている。
波田病院の波多腰賢司事務長は「自治体病院の使命もあって受け入れを制限せずにきたが、医師の健康も心配される」と説明。松本地域では近年、産科医不足で産科を休止する医療機関が相次いでおり、「医師が倒れてからでは遅い。早めの予防策だと考えてほしい」とし、理解を求めている。
(信濃毎日新聞、2009年8月26日)
****** 読売新聞、2009年8月22日
激務 産科医不足に拍車
「安心して産めない」
三重県尾鷲市立尾鷲総合病院の産婦人科医、野村浩史さん(52)は、病院近くのアパートに帰宅した後も、常に携帯電話を手元に置く。緊急呼び出しに備え、緊張した時間を過ごすが、それでも帰宅出来た日は、「ホッとします」。帰れずに、病院に泊まらざるを得ない日は、月に7~10日にもなる。
市内でただ一人の産婦人科医。受け持つ患者のエリアは、県南部の東紀州地域2市2町に及ぶ。土日や祝日も入院患者の回診をするため、三重県伊勢市の自宅に戻れるのは、別の開業医が当直に入る月に一度だけだ。
三重大から医師の派遣を受けていた同病院の産婦人科は2005年7月、大学医局の医師不足を理由に約40キロ離れた公立紀南病院(三重県御浜町)に統合され、尾鷲市は一時、常駐産科医がいない状態になった。
野村さんが単身で赴任してから3年。3日続けて帰宅できなかったことも一度や二度ではない。「ある程度の拘束は仕方ないが、体力面で不安はある」。産科医がもう一人いてくれれば、というのが野村さんの偽らざる思いだ。
◎
「代わりを探してはいるけど、なかなか見つからないんですよ」
名古屋市立大の杉浦真弓教授(48)(産婦人科)は昨夏から、愛知県豊川市の市民病院に派遣する産科医を探し続けている。当時の院長からひざ詰めで医師探しを依頼されたが、ない袖は振れない。今も医師が見つかるメドは全くたたない。
同病院では今年1月、家庭の事情で産婦人科の医師が1人減り、3人となった。06年から近くの新城市民病院(愛知県新城市)の診療体制縮小で、同病院からの流入患者が増加していたこともあり、昨夏以降、受け入れる出産患者を制限する状態が続いている。
ところが、医師の供給源となるべき大学側は今、医局の人手不足という悩みを抱えている。04年度から始まった臨床研修制度により、研修医が病院を自由に選べるようになった結果、大学に残る医師の数が減ったためだ。このことが、地域医療機関の医師不足を招いているとの指摘は多い。
女性産科医が、子育てとの両立が難しいなどの理由で定年前に引退してしまうケースが多いのも、産科医不足に拍車をかけている。杉浦教授は「学生に産科医の魅力を伝え、女性が長く働ける環境をつくっていくことも必要だ」と訴える。
◎
日本の人口1000人当たりの医師数は2・1人。経済協力開発機構(OECD)加盟30か国の平均(3・1人)を大きく下回る。中でも、激務で訴訟リスクも高いとされる産科医は、この10年で約10%も減少した。愛知県内では、35公立病院のうち、昨年6月現在、19病院が医師不足で時間外救急患者の受け入れ制限や入院診療休止など診療を制限せざるを得なくなっている。
尾鷲市で産科医が常駐しない期間に長女を妊娠した同市の主婦(39)は、車で片道2時間かけて三重県松阪市の病院に通った。「胎児に異変が起きたらと考えると、安定期に入るまでは不安で仕方がなかった」。医師不足、そして診療体制の縮小は、地域住民の生命や生活を脅かす。
定年まで今の生活を続ける意思を固めたという野村さんは強調する。「安心してお産ができるという当たり前のことを実現するためには、何よりもまず、医師不足の解消が急務。これがすべての根源ですよ」 【小栗靖彦、田口詠子】
(読売新聞、2009年8月22日)
****** 産経新聞、主張、2009年8月28日
医師増員公約 「偏在」是正こそ解決策だ
「医師不足」だといわれる。とりわけ、救急、産科、小児、外科などでは深刻な状況で、各党の政権公約はいずれも医師の増員を掲げている。
民主党は医学部定員1・5倍を明記し、地域医療計画を抜本的に見直すと主張する。自民党も医学教育の充実や勤務環境の改善、救急医療体制の整備などを強調している。
しかし問題の背景には、病院勤務医が労働条件の厳しい特定の診療科を敬遠し、生活もしやすい都市部に集中することによる「診療科の偏在」や「地域偏在」がある。だとすれば、単純に医師全体の数を増やすだけでは問題は解決しない。
過酷な勤務医の仕事を軽減するためには、看護師や助産師、臨床検査技師といった医師を補佐するスタッフの能力を上げ、医師に代わって事務を担当する医療クラークを増やすことも必要だ。女性医師が出産後に復職できるように職場環境を整えて労働力を確保することも忘れてはならない。
勤務医の仕事に見合った報酬の引き上げも進めるべきだ。オフィス街の診療所などの開業医の年収は勤務医の1・8倍にも上る。勤務医に診療報酬を手厚く配分する一方、患者の負担が増えないように開業医の報酬は引き下げるのが現実的な選択だろう。
診療科の偏在を是正するには、医学部教育と卒後の臨床研修を通じて質の高い医師を育て、病院や診療科ごとに計画的な配置をしていくことが肝心だ。一定の規制措置も検討されていい。医師が診療科を自由に名乗れる現在の自由標榜(ひょうぼう)制を制限し、一部の診療科への医師の集中を防ぐ方法もある。
勤務医が将来開業する条件として、一定年数を地方で勤務するよう求める考え方もある。職業選択の自由からの議論も必要だろうが、これらは医師法や医療法の一部を改正すれば可能になる。
医学生の7割以上が(1)給与などの処遇・待遇が良い(2)住居環境が整っている(3)一定の期間に限定する-の条件さえ整えば、医師不足地域で勤務しても構わないと考えているとの調査結果もある。
しかし、こうした改革の方向性については、開業医を中心に構成する日本医師会が抵抗している。医師会の集票力があるためか、各党の公約に切り込み不足の印象が否めない。
国民の健康を守るという視点から政治決断が求められている。
(産経新聞、主張、2009年8月28日)