前回(ココ)からの続き。先ずはおさらいで、非アルコール性脂肪性肝疾患(NAFLD)からの病気の流れをみておこう。横浜市立大学のサイトの資料から(http://www.yokohama-cu.ac.jp/univ/pr/press/120704_amedrc.html)、
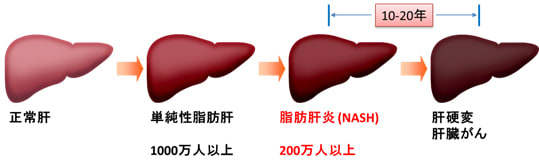
図1 非アルコール性脂肪肝疾患(NAFLD)の病気の自然経過
「単純性脂肪肝」は、NAFLDのうち単に脂肪が蓄積しているだけのものをいい、NAFLDに炎症が絡んでくるとNASH(非アルコール性脂肪性肝炎)となる。
ついでに、肝硬変と肝臓がんの解説をgooヘルスケアから、
肝硬変 http://health.goo.ne.jp/medical/search/10I20100.html
肝硬変とはどんな病気か
肝硬変は、ひとつの独立した疾患というよりも、種々の原因によって生じた慢性肝炎(まんせいかんえん)が治癒しないで、長い経過をたどったあとの終末像であって、その肝病変は一般に非可逆的(元にはもどらない)と考えられてきました。すなわち肝硬変とは、種々の原因によってびまん性の肝細胞の壊死 (えし)と炎症、再生が繰り返し起こり、その場所に高度の線維が増生した結果、肝臓の本来の小葉(しょうよう)構造と血管系が破壊されて偽(ぎ)小葉と再生結節が形成され、肝臓が小さく、かつ硬くなる病気です・・・
肝がん(肝細胞がん) http://health.goo.ne.jp/medical/search/10I30100.html
肝がん(肝細胞がん)とはどんな病気か
[中略]
日本では年間約3万1000人の肝がんによる死亡者がおり、男性では肺がん・胃がんに次いでがん死の第3位を占めています。2000年前後より肝がんの年間発症率は横ばいになりつつあり、肝がんで死亡する人はわずかに減少傾向にあります。
肝細胞がんは他臓器のがんと異なり、基礎疾患として慢性の肝臓病(慢性肝炎(まんせいかんえん)または肝硬変(かんこうへん))のあることが多く、長期に“肝細胞の破壊・再生を繰り返すこと”が肝がん発がんの大きな原因と推定されています。B型肝炎ウイルスの保菌者では、ウイルスそのものが発がんを起こしうるとも考えられています。
この解説だと肝臓がんは減少傾向とあるようだけど、噂話だと次のものをみかけた。ツイッターから、
@onodekita 7月23日
今日は久しぶりに、講演会に出席。見事に誰も気にしていないが、肝臓癌が2011年後期から、増えていたかのような表があった。そりゃあ、増えるだろうと思いながら、ただ眺めていた。言うだけ無駄だ。 (強調は引用者)
この情報ガが正しいと仮定すると、一昨年の次の記事は、足元で肝臓がんが増加している点をとらえて記事化されたものかもしれない。「NEWSポストセブン」から、
高リスクで肝癌に進展する「非アルコール性脂肪肝炎」とは
2011.12.15
http://www.news-postseven.com/archives/20111215_75363.html
そうすると余り関係ないかと思っていたテレビ番組「ためしたガッテン」の次の放送内容も、何らかの意図があったのかもしれない。従来余り気にかけていなかったが、今回あらためて読んでみるとそのような可能性もあるように思えてきた。NHKの同番組のサイトから、
肝臓の健康を守れSP
2011年06月29日放送
http://www9.nhk.or.jp/gatten/archives/P20110629.html
医師もびっくり!肝臓病の意外な原因
肝臓がんと診断された河原さん(仮名)は、肝炎ウイルスに感染もしていないアルコールもほとんど飲まない
肝臓がんになる原因が見当たらない患者さんでした。これまで日本人の肝臓がんは肝炎ウイルスとアルコールがその原因のほとんどを占めていたため、河原さんは原因不明の肝臓がんと診断されたのです。
ところが、ある偶然が河原さんの肝臓がんの原因を解き明しました。偶然にも河原さんは27年前に同じ病院で肝臓の組織を調べる検査(肝生検)を受けていて、さらに偶然にも当時の組織が残っていたのです!
早速主治医がその組織を調べると・・・河原さんは27年前に脂肪肝だったことが分かったのです!いったいなぜ、脂肪肝ががんになったのでしょうか?
放送はみていないけど、上記記事を読む限り、脂肪肝の人は肝臓がんになるという印象を植え付けたいかのような内容になっている印象を受ける。この点を判断するために、上記の続きを長めに貼っておこう。
脂肪ががんに!?細胞の中では・・・
脂肪肝が原因でがんにまで進行してしまう病気とは?
[中略]
ふだんのミトコンドリアは糖からエネルギーをつくっています。ところが、脂肪肝の細胞の中では、脂肪が入り込みすぎてミトコンドリアに異常が起きます。すると、なんとミトコンドリアは脂肪からエネルギーをつくりはじめます。脂肪肝の細胞には糖がちゃんと入ってこないため、肝臓を動かすために脂肪さえもエネルギーにしているのです。
しかし、そんなミトコンドリアにも限界の時が訪れます。脂肪からエネルギーをつくる過程でミトコンドリアは
どんどん巨大化して、機能不全におちいります。この状態はジャイアント・ミトコンドリアと呼ばれます。肝臓に何が起きているのでしょうか?
第3の肝臓病・NASH(ナッシュ)が急増中!
肝臓に起きた異常事態ジャイアント・ミトコンドリアはミトコンドリアの死を意味し、そして細胞自体が死んでしまうことになります。
死んだ細胞の跡地は、隙間がコラーゲンで穴埋めされて、ガチガチの繊維化状態になります。これが肝硬変です。がんは肝硬変になった頃に登場するのです。
脂肪肝であることから肝臓に炎症が起き肝炎に。さらに悪化すると肝硬変。そして最悪の場合には肝臓がんへと進行することが研究で分かってきたのです。
ミトコンドリアについては後でも出てくるので、解説と構造図をウィキペディア日本語版から、
ミトコンドリア
http://ja.wikipedia.org/wiki/%E3%83%9F%E3%83%88%E3%82%B3%E3%83%B3%E3%83%89%E3%83%AA%E3%82%A2

図2 ミトコンドリアの構造
注) 1.内膜 2.外膜 3.クリステ(平板状) 4.マトリックス
放送内容の話に戻ると、なかなか苦肉の解説になっていたようだ。NASH(非アルコール性脂肪肝炎)に関し一般に広く受け入れられているツー・ヒット・セオリー(two hit theory。詳しくは前回記事ココ)を持ち出さずに、酸化ストレスという概念の説明を回避した内容になっていたらしい。
つまり、脂肪が過剰にあると、何故かそれだけで肝硬変・肝臓がんになるという解説になっていたようだ。これでは脂肪の蓄積とがんとの間に何もないので、脂肪肝→肝臓がんを強調し過ぎた説明になってしまっているのではないだろうか。
他人の解説に難癖を付けているだけではよく分からないだろうから、NASHの詳しい発症メカニズムについて、個人的な理解をまとめておこう。
長くなりそうなので詳しくは次回にすることとして、酸化ストレスとの観点からさわりだけみておこう。そのポイントは、酸化ストレス(活性酸素)による肝臓のミトコンドリアの傷害にあると思われる。藤木龍輔 著「メタボ・生活習慣病の元凶 『酸化ストレス』の恐怖」 (現代書林、2008年7月)によると、
1950年代から、糖尿病患者さんの10人に1人くらいが肝硬変で亡くなることが分かっていました。・・・ 糖尿病患者さんの肝硬変も合併症の一つと考えられてきました。
しかし、1998年、この症状は実は合併症ではなく、一つの独立した病気であることが分かってきました。その病気が「 非アルコール性脂肪肝炎 (NASH)」です。「 非アルコール性」と言うように、NASHはお酒をまったく飲まない人でも発症します。
NASHの原因は、肝臓の細胞の酸化ストレス傷害です。肝臓のミトコンドリアが活性酸素によって傷害されることで、NASHは発症します。普通の細胞のミトコンドリアの数は300 - 400個ですが、肝臓の細胞は2500 - 3000個ほど持っています。そのため肝臓は酸化ストレスの標的になりやすく、NASHの発症につながりやすいのです。脂肪肝は、肝硬変やがんを合併することもないと言われていましたが、NASHは、肝硬変になり、高い率でがんを合併します。 (前掲書84頁)
(つづく)












 図1 非アルコール性脂肪性肝炎(NASH)発症のメカニズム
図1 非アルコール性脂肪性肝炎(NASH)発症のメカニズム







