3月4日に記載した低カリウム血症の91歳女性のその後。
腎臓内科の若い先生に相談して電解質補正を行った。HOKUTOで見られる低カリウム血症のまとめがいいですよ、といわれた。(下記に記載)
低カリウム血症を塩化カリウム製剤(注射薬)で補正していた。ソルデム1・500ml+塩化カリウム1A(20mEq/A)を持続で点滴をして、塩化カリウム内服も併用していた。
低マグネシウム血症もあり、硫酸マグネシウム補正疫(20mEq/A)も使用した。マグネシウムは1回入れれば、しばらくは要らないといわれたが、また下がって数日おきに入れた。
血清カリウムは2月25日の1.5から横ばいだったが、マグネシウム補充を行ってから改善し始めて2月28日に1.8になった。その後は、3月1日2.2、3月4日3.1、3月6日3.5になった。3月8日5.0と高めになってしまい、カリウム製剤の補充を休止した。
代謝性アルカローシスは7.630~7.530だったが、3月4日には7.460に改善した。代償性の高値(60台)を呈したたPaCO2も、低カリウム血症・代謝性アルカローシスも改善に伴い正常化した。
低カリウム血症を塩化カリウムを使用して補充したこと、低マグネシウム血症を硫酸マグネシウムを使用して補充したこと、頻回の血液ガスは静脈血を用いたこと(当初は低酸素もあり、動脈血)が今回の経験になる。
経口だとカリウム製剤は塩化カリウムがあるが、マグネシウム製剤は酸化マグネシウムと硫酸マグネシウムがあるが、後者はあまり使用されていない。(少量の酸化マグネシウムにしている)
途中でコーヒー残渣様の嘔吐があり、もともとの貧血が進んでしまい、1日だけ輸血した。食道裂孔ヘルニアがひどく、胃の半分は胸腔内にある。その後治まったので、食道炎か胃炎のびらん性出血かと思われるが、内視鏡では診ていない。
【低カリウム血症】経口カリウム製剤の使い分け (診断フローチャート)

連載第1弾では、 群星沖縄プロジェクト・ハートライフ病院より佐藤直行先生ご執筆のコンテンツを配信いたします。
本稿のポイント
- 基本的に塩化カリウム製剤を使用する
- 剤形など飲みやすさも考えて処方する
- 低Mg血症の併存有無も評価する
- 低Mg血症が併存していればMgも補充する
はじめに
どんな症例でカリウムを補充するべきか?
経口カリウム製剤は “急ぎでない” 低カリウム血症の補正に必須である。 特に入院患者で頻用され、 軽度の低カリウム血症を見逃さずに補正し “急ぎの” 低カリウム血症を生じさせないのは入院管理を行う内科医にとっては腕の見せ所だろう。
カリウム喪失が原因の低カリウム血症の治療は当然、 原因疾患 (下痢や利尿薬の影響など多岐にわたる) に合わせた治療を行うことであり、 カリウムの補充は根本的な治療にならないこともある。 もちろん治療ができない (あるいは根治できない) 疾患が原因の低カリウム血症では血清カリウム値の “正常化” を目的としたカリウム補正が必要となる。 ともあれ、 カリウム喪失ではない病態である偽性低カリウム血症 (ラボエラーであり、 白血球が著増している場合などに起こる採血管内でのカリウム消費) が否定でき、 細胞内へのカリウムシフトの病態(アルカローシス、 インスリン投与、 β2 刺激薬投与など) も考慮した上で、 カリウム喪失の病態を見抜き、 補充すると決めたらきっちりと補充する。
TTKGは鑑別に有用か?
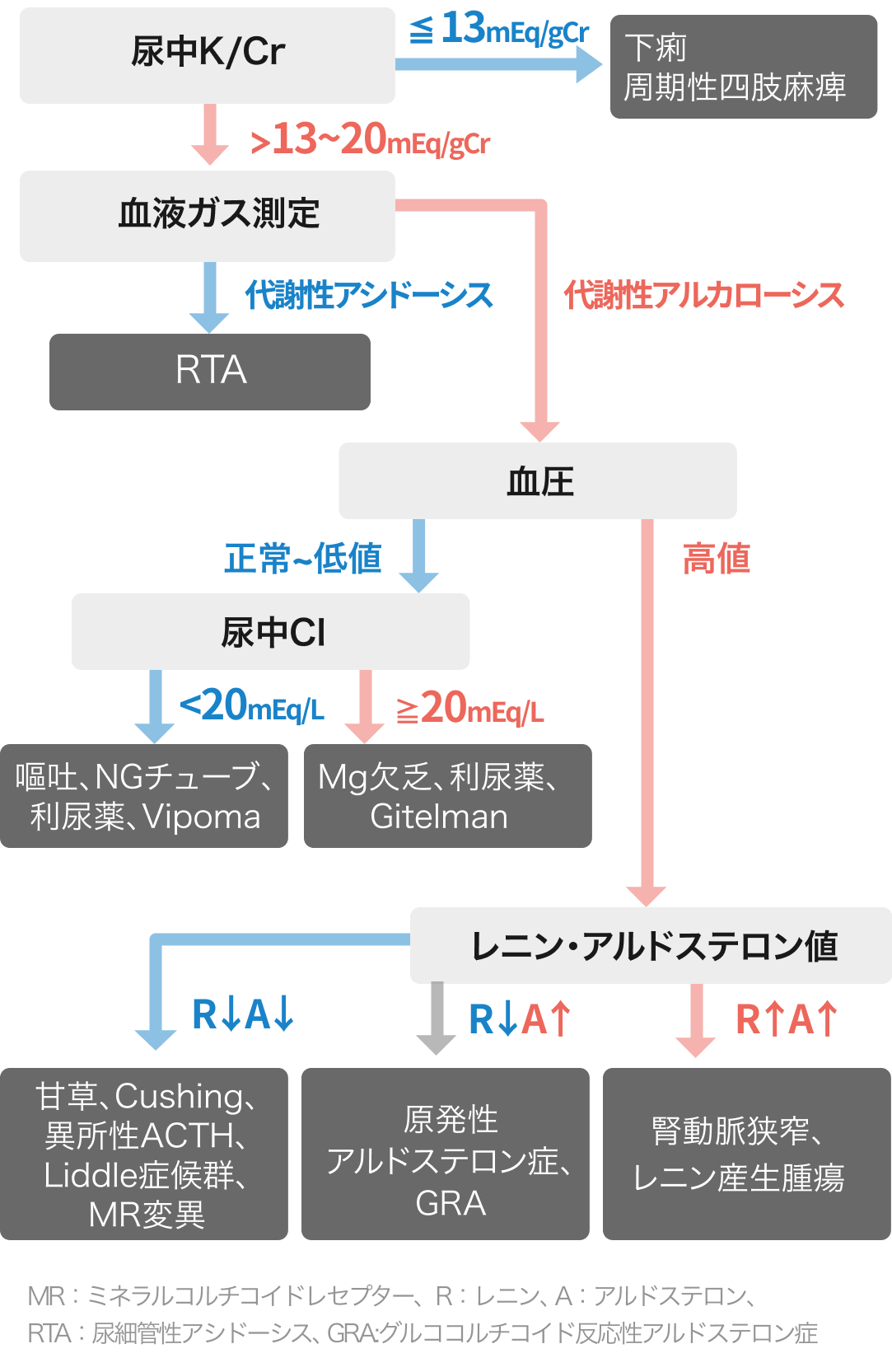
カリウムの喪失の原因検索の際に 🔢TTKG (transtublar K concentration gradient) が評価項目の一つとして用いられてきたが、 「尿浸透圧>血漿浸透圧」かつ「尿中Na≧25 mEq/L」のときのみ計算可能である.ただし,最近ではカリウムの排泄が尿素リサイクルの影響を受けると考えられており、 🔢TTKG は正確性を欠くと言われている¹⁾。 ひとつの指標に頼らない総合的な評価が必要であるが、 現場では尿中 K/Cr が使用しやすい。 もちろん蓄尿での評価が正確であるが、 結果が出るまでに時間がかかるため症例を選んで使用する。
鑑別の具体的な方法は?
低カリウム血症のおおまかな鑑別は,図に示したフローチャートを参考に進める。
代表的な経口カリウム製剤
経口製剤としてのカリウムは、 塩化カリウムあるいは有機酸カリウム (グルコン酸カリウム、 L-アスパラギン酸カリウム、 酢酸カリウムが投与可能) として投与できる。 それぞれ含まれているカリウムの量などに差があり特徴もある。
塩化カリウム徐放錠 / 旧 スローケー®

1 錠は 600 mg であり、 カリウムとしては 8 mEq が含まれる徐放製剤である。 添付文書上の用法用量は1回2錠を1日2回までとなっている(現場ではこれ以上使うことも多い)。 薬価は1錠 5.90 円。
以前はスローケー® (製薬会社:ノバルティスファーマ) として広く知られていたが、 2018年に生産中止となり、 現在は代替薬として「塩化カリウム徐放錠600mg」 を利用することが多い。 経口カリウム製剤としては1錠中のカリウム含有量が最も多いが、 直径 11.0 mm、 厚さ 6.4 mm、 質量 0.715 g と大きいので高齢者には優しくない。
カリウム製剤は「消化管通過障害のある患者」には禁忌 (塩化カリウムの局所的な粘膜刺激作用により潰瘍、 狭窄、 穿孔をきたすことがある) とされている上に、 「噛み砕かずに多めの水で服用」とあるから工夫がしにくいのも悩みの種である。
グルコン酸 K® (グルコン酸カリウム)

錠剤であれば1錠 5 mEq (薬価 7.80 円)、 細粒であれば1包 (1 g) 4 mEq (薬価7.30 円) のカリウムを含む。 添付文書上の用法用量はカリウム 10 mEq 相当量を1日 3-4 回。 (製薬会社:サンファーマ)
5 mEq 錠は1錠の直径 19.2 mm であるが、 割れる上にそもそも散剤があるため「粉」以外は飲みにくさの問題は少ないように思える。 ただし1日のカリウム投与量を多くしたいときには卓上に薬包が多くなるため、 想像しただけでも内服意欲が下がってしまう。
代謝物が重炭酸イオンになるため代謝性アルカローシスを合併している低カリウム血症での補充には不向きである (後述)。 アスパラ K® (L-アスパラギン酸カリウム ニプロ ES ファーマ) も同様に代謝物が重炭酸イオンとなる (1 錠 300 mg にカリウム 1.8 mEq 含有。 散剤は 2.9 mEq/g)。
K.C.L. エリキシル® (塩化カリウム)

10 w/v% の液体製剤であり、 1 ml あたり 1.34 mEq のカリウムが含まれる。 添付文書上の用法用量は1日 20~100 ml を数回に分けて大量の水とともに投与とされている。 薬価は 10 ml で 16.30 円。 (製薬会社:丸石製薬)
1日最大で 134 mEq のカリウムを経口投与できることになるが、 最大の難点はかなり苦いことである。 (添付文書では記載は水のみであるものの) オレンジジュースで薄めると飲みやすいと耳にすることがあるが、 それでもかなり苦い。 塩化カリウムの苦味を改善させる技術について特許が考えられるくらい苦い。 処方する際は前もって十分に説明しておく必要がある。 胃腸障害が起きることもあるため大量の水 (10 倍希釈) で服用するほうが良い。
アルコール含有製剤のため、 飲み合わせによりアルデヒド反応を起こすことがある (抗酒薬やテトラゾール基のあるβラクタム環系抗生物質 (セフメタゾール、 セフォペラゾン、 メトロニダゾールなど))。
カリウム製剤の使い分け
「カリウムを補充する」という意味では、 上記の薬剤を投与すればその行為が成されたことにはなるが、 病態生理と飲みやすさを考慮して処方するほうが“No harm” である。 カリウムを補充する際の一般的な原則は守りつつ、 病態生理から多少外れても、 患者さんに内服してもらえるものを考えるのが“お医者さん”の仕事である。
低マグネシウム血症の確認
カリウム補充の際に、 基本的であるが忘れられがちなものに低マグネシウム血症の補正が挙げられる。 低カリウム血症の 50% は低マグネシウム血症を合併すると言われている²⁾。 これは低マグネシウム血症があると ROMK channelからのカリウム排泄が亢進するためであり、 低マグネシウム血症が存在するのであればカリウムと一緒にマグネシウムも補充することも忘れないようにしたい。
酸塩基平衡の確認
有機酸カリウム製剤であるグルコン酸カリウムやアスパラギン酸カリウムは代謝物が重炭酸となるため、 それらの投与により代謝性アルカローシスとなり得る。 このため、 代謝性アルカローシスの存在する患者に有機酸カリウムを投与しても、 塩化カリウム投与に比べるとカリウムとしては 40% ほどしか血中に残らないと推測されており効率も悪い³⁾。 細胞外の主要な陰イオンである Clは (有機酸カリウムの代謝産物である) HCO3- のようには細胞内に取り込まれないため、 K+ を細胞外液に留められると考えられており、 このことからも代謝性アルカローシスがある場合は塩化カリウムでの補充が良い⁴⁾。 有機酸カリウム製剤は下痢や遠位尿細管性アシドーシスなどの代謝性アシドーシスを伴う低カリウム血症の病態でのカリウム補充には有効と言えるだろう。 ただし低カリウム血症とアシドーシスが合併しているときはカリウムの補充を優先するという考え方もあるため (アシドーシスの改善は低カリウム血症を増悪させるため)、 やはり基本は塩化カリウム製剤となる。
▼静脈血液ガスで代用
ここまで考えると、 酸塩基平衡の評価のためにいちいち血液ガス分析をするのは手間と思われるかもしれない。 しかし静脈血液ガスの pH は動脈血液ガスよりも 0.03 ほど低くなるとされ、 カリウム補正のためにアルカローシスかアシドーシスかを簡単に調べるだけであれば、 pH は静脈血液ガスで代用できる項目と言えるだろう⁵⁾⁶⁾。 活用していただきたい。
その他の確認
ちなみに、 1日同量のカリウムを投与すると仮定すると K.C.L. エリキシルが最も高価になるが、 違いとしては数十円である。 先に述べたように、 内服のしやすさにも気を配りたいところである。 グルコン酸 K は水に溶けにくいため、 経管栄養の患者には K.C.L. エリキシルが投与しやすいと言える (スローケーは粉砕投与は不可)。
▼バナナなど食品での補充は?
最後に、 カリウムのほかの投与方法としてはバナナのような果物の摂取が挙げられるが、 例えばバナナであれば 1 cm あたり 0.9 mEq のカリウムが含まれると言われており含有量としては多くなく推奨されるほどではない⁷⁾。 また,食事と一緒に摂取されたカリウムは,種々の機序 (feed-forward mechanism) によって血清カリウム濃度が上昇する前に制御されている。 15cm のバナナを3本摂取すれば約 40 mEq のカリウムの摂取になるが、 多くは有機酸カリウムで存在するので血中に残るのは約 16 mEq で制御もされるため、 お腹が膨れる割には少ないだろう。 急ぎではない中で、 食事管理としての果物追加は選択肢になるが、 治療を急ぐような低カリウム血症の場合は薬剤投与での対応が望ましい。

<参考文献>














