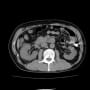
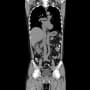
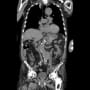
施設に入所(認知症)している76歳男性が食欲不振で内科外来を受診して、膵癌(体尾部癌)と判明した。全身状態から治療は難しいと判断されたが、家族(妹さん)の希望で地域の基幹病院消化器内科に紹介した。アスベスト肺があり、スパイロは測定不能だった。全身状態を考慮して、緩和ケアのみしかないと判定された。
そのまま施設に入所させてもおけず、当院に入院となった。対症療法で経過をみるが、基本的には病状進行悪化時はDNRの方針となった。末梢からの点滴をしながら何とか食事摂取していたが、誤嚥性肺炎をきたした。幸いに抗菌薬投与で肺炎は治癒したが、STの嚥下訓練の結果、経口摂取は無理(わずかにお楽しみ程度。ただし痰が増える)と判断された。
簡単な会話はできる方なので、末梢の点滴だけではなく、CVカテーテルを挿入して高カロリー輸液を開始した。受診時にHbA1c7.9%の糖尿病があった。5%グルコースの点滴施行時に血糖が270mg/dlだった。
エルネオパ1500ml(グルコース180g)を開始したが、ヒューマリンR16単位/日で開始した。半日後に血糖が60台になり、ヒューマリンR10単位/日にしたが、それでも血糖が60台になった。
結局ヒューマリンR6単位/日にして、血糖が150~200ちょっとになった。1週間経過して血糖が110になり、ヒューマリンR4単位/日に減量した。グルコース45gにインスリン1単位になる。案外少ない量でいいのだった。
輸液時のインスリンは、1)末梢静脈輸液(5~10%グルコース)では輸液内混注(インスリンを輸液内に混ぜる)、2)高カロリー輸液ではシリンジポンプによるインスリン持続静注になる。1)でも血糖コントロール不良時は、2)と同じにインスリン持続静注に切り替える。
末梢静脈輸液では、グルコース5~10g当たりヒューマリンR1単位を混合する。5%グルコース含有500mlではヒューマリンR2.5~5単位になる。実際は2~4単位だろう。高カロリー輸液では、グルコース10g当たりヒューマリンR1単位だが、これも実際はもっと少なくていいようだ。
正しくはないのだろうが、実際はインスリン量が1日10単位くらいだと、高カロリー輸液内に混注して使用している。あとは、血糖測定して、血糖値が200~250mg/dl以上の時は皮下注で補正する。特にこの患者さんのように療養型施設への転院になる予定があると、シリンジポンプ使用では紹介しがたい。
今日の午前中は、新神戸駅近くの布引ロープウェイに乗ってハーブ園を見た後、北野異人館を3箇所回った。新幹線で名古屋に戻って、高山線で下呂温泉に来た。名古屋から2時間かかる。