トキソプラズマ(Toxoplasma gondi)は、ネコ科動物を終宿主とし、ヒトを含む哺乳動物や鳥類などの恒温動物を中間宿主とする人畜共通寄生虫のひとつである。胎児感染すると、水頭症、頭蓋内石灰化、小頭症、腹水、肝脾腫、胎児発育不全などを起こすことがあり、これらの所見が胎児超音波検査で見られた場合、トキソプラズマ感染が疑われる。妊娠中のトキソプラズマ初感染は先天性トキソプラズマ症の発症につながる。日本におけるトキソプラズマの抗体陽性率は、低下傾向にあり、2013~2015年の妊婦の抗体陽性率は6.1%との報告だった。わが国での先天性トキソプラズマ症の発生数は10,000出生当たり1.26人と推計されている。妊婦のトキソプラズマ抗体保有率が高いフランス(44%、2003 年)では、全妊婦に対する抗体スクリーニングや、抗体陰性者に対して抗体検査を月1回行う感染予防プログラムが実施されている。全妊婦を対象としたユニバーサルスクリーニングは主に欧州諸国で実施されている。わが国では現時点で全妊婦対象のユニバーサルスクリーニングまでは推奨されてない(推奨レベルC)が、実際には妊婦取り扱い施設の約半数程度でトキソプラズマ抗体スクリーニングが実施されている。
妊婦抗体スクリーニングの目的は以下の2つである。
1)トキソプラズマIgG陰性妊婦に対して感染予防の教育・啓発を行う。
2)初感染の可能性が高い妊婦を抽出し、妊娠中の治療、新生児の精査・診断、フォローアップを行う
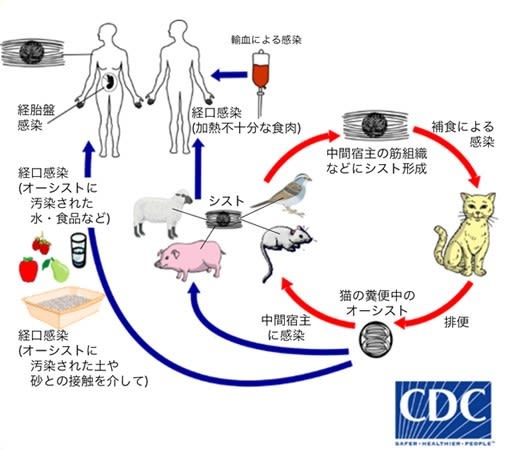
トキソプラズマのライフサイクル

産婦人科診療ガイドライン・産科編2020
CQ604 妊婦のトキソプラズマ感染については?
Answer
1. 妊婦には感染防止のための情報を提供する(表1参照)。(C)
2. IgM抗体陽性が長時間持続する妊婦(persistent IgM)がいることに留意し、IgM抗体陽性妊婦では感染時期を推定するための精査を行う。(B)
3. 妊娠成立後の感染と考えられる場合、スピラマイシンを投与する。(B)
4. 羊水PCR検査で胎児感染が確認できた場合、ピリメタミンとスルファジアジン投与を考慮する。(C)
(表1)トキソプラズマ感染予防のための妊婦教育・啓発の内容

トキソプラズマの妊婦スクリーニング法
参考文献:
1)トキソプラズマ妊婦管理マニュアル(第4版)、母子感染に対する母子保健体制構築と医療技術開発のための研究、国立研究開発法人日本医療研究開発機構、成育疾患克服等総合研究事業、平成28~30年度
http://cmvtoxo.umin.jp/doc/toxoplasma_manual_20200116.pdf
http://cmvtoxo.umin.jp/doctor_04.html
2)産婦人科診療ガイドライン・産科編2020、日本産科婦人科学会/日本産婦人科医会、2020