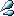CCU(循環器)ローテーション中の出来事です
CCUはアテンディング1人、シニアレジデント1人、インターン2人、医学生が1~2名でチームを組んでいます
屋根瓦式のチームで医療をしますので、常にアテンディングやシニアと相談しながら医療をおこなっていくという安心感がある一方
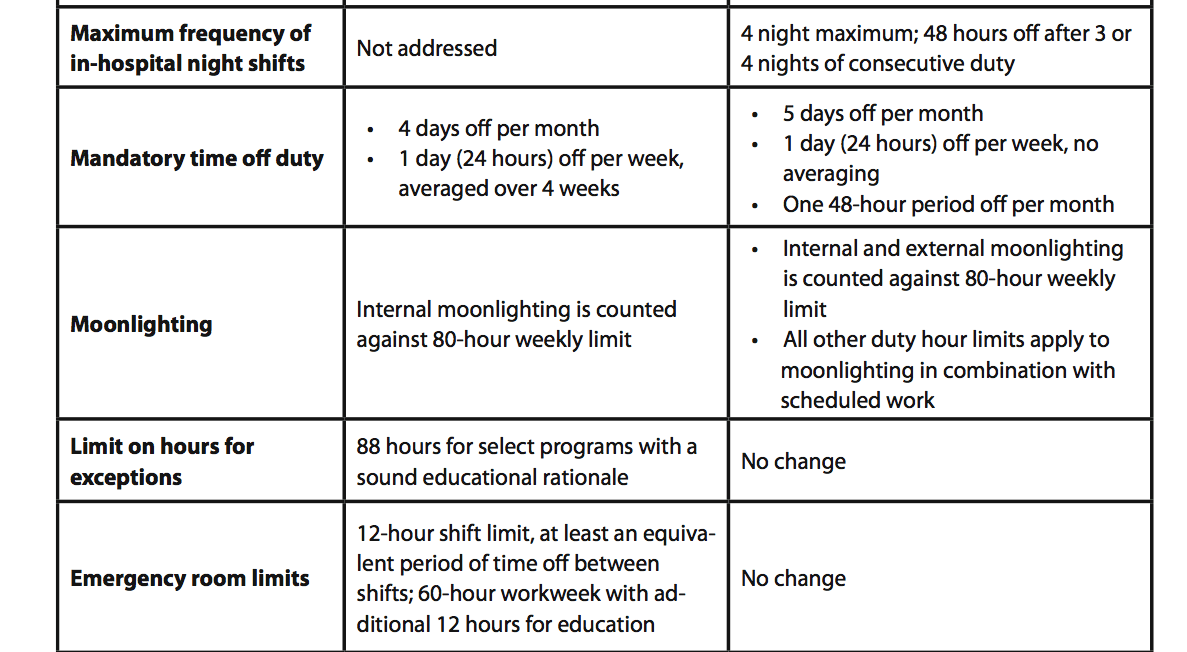
4日に1回の当直があり、かつ週80時間という労働時間の上限を守りますので
自分も常に受け持ち患者のそばにいるわけでもなく、
自分個人と患者さんの間柄は、時間的にかなり途切れ途切れの関係となります
そこで毎日のSign-out、コミュニケーションが大変重要になってきます
さらに循環器では、移植の対象となるレベルの重症心不全は「心不全アテンディング」という特定の医師しか診ることができないという変わったルールがあります
心不全アテンディングは、基本的にNPとチームを組んでおり、普段はNPが私たちインターンと同様の下働きの役割を果たすのですが
患者さんが集中治療室に入った時だけはNPの診療が許されないため、私たちインターンがチームに入ってその役割を果たします
つまり自分が当直中に重症心不全の患者さんが集中治療室に入院となると、
患者さんが集中治療室にいる間は、私たちが心不全アテンディングと回診をしながらその患者さんのケアをするわけですが
自分が担当しているその他の患者さんは、自分のチームのアテンディングと通常通り回診しますので
全く別に行動する2人のアテンディングと時間をやりくりしながら、回診をしなければいけません
時間のやりくりだけでも大変なのですが
心不全アテンディングは、自分が慣れ親しんだチームのアテンディングとは診療スタイルも異なりますし、
心不全アテンディングとは大抵その1人か2人の患者さんを一緒に担当するだけですので、一日のうちでもせいぜい10分ぐらいしか会えません
さらに集中治療室では、集中治療室専属の循環器フェローの先生がいて、その先生も患者ケアに加わるため、
自分の知らない間に患者のケアがどんどん変わっていくのは日常茶飯事です
そんな中、重症心不全のある患者さんが集中治療室に入院となりました
運悪くCCU(循環器の集中治療室)が空いていないため、別の階にある内科の集中治療室に入院となりました
この患者のケアをするのは
1. 心不全アテンディング
2. 循環器フェロー
3. 私のチームのシニアレジデント
4. 私
ICDがしょっちゅう作動する大変重症な方で、数日以内に透析をしないと生きられないという状態でした
ところが
ご本人は「もういい」
御家族は「可能な限りの治療を」
という乖離があり、
主治医アテンディングがこれまで何度か、ホスピスケアの話をするものの
「まだ、とりあえずFull Code」という曖昧な状況でした
入院2日目、朝の回診を終わらせた数時間後
突然の心肺停止がおきました
呼ばれていくと、既にこの日のCodeチーム(様々な職種総勢10名以上)がフルで蘇生をしています
あいにくこの日は私のチームのシニアレジデントが休暇
アテンディングはすぐには来れず
フェローは本拠地のCCUで重症患者が重なっており、一瞬しか顔を出せず
結局、主治医チームは私1人だけ
デフォルトがフルコードなので、Codeチームはイケイケでフルの蘇生を施しているのですが
私個人の意見では、この患者さんへの蘇生自体に疑問をもちつつも
家族のキーパーソンの到着まちの状態では、勝手に蘇生を止めることもできず
そのうち心拍はとりあえず再開して、コードチームは解散
キーパーソンの家族も到着して、
その場に居合わせた唯一の主治医チームの人間である私は質問攻めです
そもそも超重症であまりにも複雑な病態の、その患者さんとお会いしてまだ2日目(前日は当直明けで、半日で帰宅)
コードチームは勝手に昇圧剤などを使用してカルテも未記載のため、各薬剤の詳細も分からず
ご家族とお話しするのはもちろん初めてですし、
その一家は大変紳士的な方々なのですが、出で立ちが某映画で見たシチリア島のその筋の方々そっくり
スーツに身を包んだいかつい男性、数名に囲まれて
嫌な汗をたっぷりかきながら、隙をみてフェローにヘルプのコールをしました

そのフェローが到着する前にまた心肺停止となり、
蘇生をしながら、治療を継続するかどうか、家族と相談です
最終的には、ご家族も治療の中止を決断されたわけですが
今回は様々な偶然が重なって、チーム医療の中でポケットのように手薄になった時に、重大なイベントが起きてしまった一例でした
診療が手薄だった要因
1. たまたまシニアレジデントが休み
2. 入院がCCUではなかったうえに、CCUでもイベントが起きていたのでフェローも駆けつけにくかった
3. アテンディングも忙しかった
4. 家族のキーパーソンも居合わせなかった
また唯一居合わせたインターンである私が、治療の方針にとまどいを感じていた理由は
1. 入院直後
2. 病態が複雑で原疾患の治療も二転、三転していた
3. 自分のチームではなく、心不全チームの患者だった(のでチーム内でのディスカッションが今ひとつ)
4. Code(蘇生するかどうか)という根本的な方針が定まりきっていなかった
5. Codeチームの蘇生行為が、主治医チームから独立して行われ、カルテにもまだアップされていなかった
6. 治療方針はアテンディングと患者さん、家族で長い間話し合われていたものの、もともと私はその輪にいなかった
そもそも、医療従事者の労働環境を守ることと、治療の継続性を確保するためにSign-outは発達してきたと思うのですが
さらにチーム医療という側面も加わり
Sign-outを含めたプレゼンテーションによるコミュニケーションの重要性は、はかりしれないものがあります
そうはいっても、細かいバトンリレーをしている中で、今回のような事例に遭遇すると
限界を感じずには、いられません
日本のようにたった1人の主治医が、24時間365日身を削って、常に患者のそばにかけつけていれば、今回のような戸惑いが無かったのは間違いありません
どちらが良いとは一概に言えませんが
日本人は伝統的に良いところだけを取り入れる、「折衷」という能力がありますから、うまくsign-outを導入して適度なワークシェアをしつつ、過剰な分業をしない
そんな環境をつくりたいものです