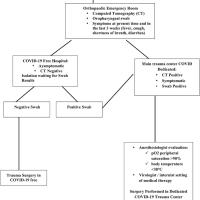
関節リウマチの治療薬は基本的に免疫を抑制するものが多いため、手術を行う場合には術後感染などの合併症が懸念されます。日本のガイドラインでは生物学的製剤については術前後の休薬を推奨してはいますが、休薬によって合併症が少なくなるという強いエビデンスがあるわけではありません。著者らは以前に人工関節手術における生物学的製剤の影響を解析し、ネガティブなものはなかったと報告しています(George et al., Arthritis Care Res 2017;69:1845–54; George et al., Arthritis Care Res 2019;71:1224–33)。この論文ではアメリカMedicareのデータベースを用いて手術後の死亡率や再入院率に対して免疫抑制療法が与える影響を検討しています。2006年から2015年までに大腿骨近位部骨折、腹部手術(胆嚢摘出、子宮摘出、ヘルニア、虫垂切除、憩室性疾患による大腸切除)、心臓手術(CABG、僧帽弁あるいは大動脈弁の手術)を受けた関節リウマチ患者を対象にしました。免疫抑制療法と有害事象の関連解析にあたって、治療法を①methotrexate prescription fill <8 weeks before surgery with no biologic/tsDMARD <6 months before surgery (to avoid recent biologic discontinuations)(MTX群)②TNFi prescription/infusion<8 weeks before surgery with or without methotrexate(TNFi群)③non-TNFi biologic prescription/infusion or tsDMARD prescription fill <8 weeks before surgery (16 weeks for rituximab), with or without methotrexate(非TNFi群)の3群に分けました。またステロイド(glucocorticoid)についても、プレドニゾロン換算で≤5 mg、>5 ―10 mg 、>10 mg/dayそして非使用群に分けて解析しました。アウトカムは術後90日以内の死亡および退院後30日以内の再入院です。
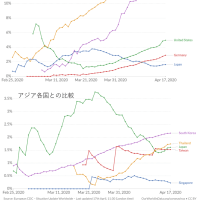
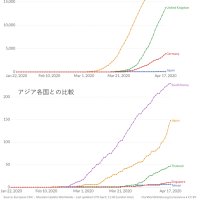
(結果)10,777手術(10,483患者)が対象となりました。内訳は大腿骨近位部骨折手術33%、腹部手術47%、心臓手術20%です。治療薬内訳はMTX群57%、TNFi群33%、非TNFI群10%です。90日以内の死亡についてはMTX群と比較したadjusted odds ratio(aOR)はTNFi群0.83 (0.67 to 1.02)、非TNFi群で 0.78 (0.49 to 1.22)と有意な差はありませんでした。同様に30日以内の再入院率のaORはそれぞれ0.86 (0.75 to 0.993)、1.02 (0.78 to 1.33)であり、TNFi群でやや低いという結果でした。一方でステロイドについては非使用群と比較して90日以内死亡が5–10 mg/day群で aOR 1.41 (1.08 to 1.82)、>10 mg/day 群で1.64 (1.02 to 2.64)、30日以内再入院が5–10 mg/day群で1.26 (1.05 to 1.52) >10 mg/day群で1.60 (1.15 to 2.24)と有意に高くなっていました。
周術期の休薬などの情報は入っていないことやデータに現れない交絡因子が存在する(生物学的製剤は比較的全身状態が良好な患者に使用されるなど)可能性はありますが、この大規模データからは、bDMARDやtsDMARDは手術患者に対しても比較的安全に使うことができると結論してよさそうです。
George MD, Baker JF, Winthrop KL, et alImmunosuppression and the risk of readmission and mortality in patients with rheumatoid arthritis undergoing hip fracture, abdominopelvic and cardiac surgeryAnnals of the Rheumatic Diseases Published Online First: 24 March 2020. doi: 10.1136/annrheumdis-2019-216802













※コメント投稿者のブログIDはブログ作成者のみに通知されます