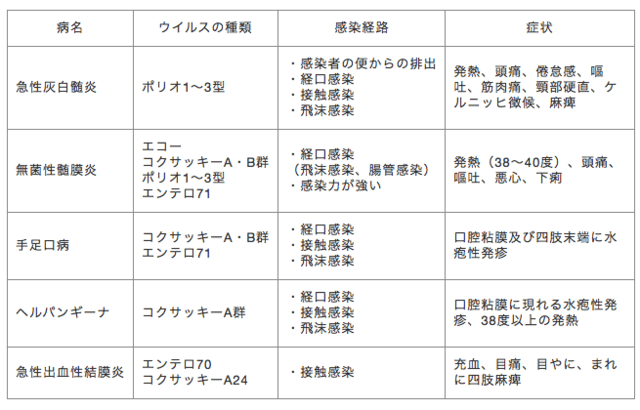
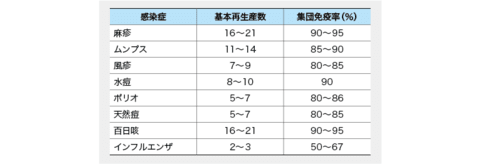
聞き慣れない「ニパウイルス」という病原体。
インドでこの感染症発生し、なんと致死率75%と報告されているため、取り上げました。
昨今のグローバル化で、遠い世界の感染症がいつ空輸されるかわからない時代になりましたので。
■ 致死率75%、ワクチン未開発の「ニパウイルス」、インドで感染拡大の可能性(2018.5.23 YAHOO!JAPANニュース)より
■ 「ニパウイルスで3人死亡、40人以上に検査 インド」(CNN 2018.5.22)
□ どんなウイルス?
1997〜1999年にマレーシアの養豚場労働者の間で急性脳炎が流行した際に、病原体として初めて確認された新種のウイルス(発生当初は日本脳炎と誤診された)。名前の由来は、ウイルスが分離された患者が住んでいた村(ニパ村)の名を取った。
21世紀になってからもアジアで散発的に流行している。
WHOの統計によると、2001〜2012年の間にインドとバングラデシュで計280件の感染例が確認され、211人が死亡(致死率75%)。
□ 感染経路
人間、コウモリ、ブタとの接触を介して感染する。
※ ヒトがコウモリの生息地に分け入って養豚場を作ったため、コウモリの体内で眠っていたウイルスがブタ、そしてヒトへと飛び火して新興感染症となった。
※ ブタでは多くの場合不顕性感染となり、死亡率は5%程度。
□ 症状
始まりは発熱、頭痛、筋肉痛などのインフルエンザ様症状、
次第に急性脳症の症状(めまい、嘔吐、意識障害/昏睡、けいれんなど)
□ 治療
特効薬はない。対症療法のみ。
□ 予防
ワクチンはない。
※ 現在、ペット用コウモリの輸入は禁止されている。
<参考>
■ ニパウイルス感染症とは(NIID 国立感染症研究所)
■ ニパウイルス感染症(厚生労働省 関西空港検疫所)
・・・こちらでは「死亡率40%」と記載されていますね。
■ ニパウイルス感染症(厚生労働省)
インドでこの感染症発生し、なんと致死率75%と報告されているため、取り上げました。
昨今のグローバル化で、遠い世界の感染症がいつ空輸されるかわからない時代になりましたので。
■ 致死率75%、ワクチン未開発の「ニパウイルス」、インドで感染拡大の可能性(2018.5.23 YAHOO!JAPANニュース)より
■ 「ニパウイルスで3人死亡、40人以上に検査 インド」(CNN 2018.5.22)
□ どんなウイルス?
1997〜1999年にマレーシアの養豚場労働者の間で急性脳炎が流行した際に、病原体として初めて確認された新種のウイルス(発生当初は日本脳炎と誤診された)。名前の由来は、ウイルスが分離された患者が住んでいた村(ニパ村)の名を取った。
21世紀になってからもアジアで散発的に流行している。
WHOの統計によると、2001〜2012年の間にインドとバングラデシュで計280件の感染例が確認され、211人が死亡(致死率75%)。
□ 感染経路
人間、コウモリ、ブタとの接触を介して感染する。
※ ヒトがコウモリの生息地に分け入って養豚場を作ったため、コウモリの体内で眠っていたウイルスがブタ、そしてヒトへと飛び火して新興感染症となった。
※ ブタでは多くの場合不顕性感染となり、死亡率は5%程度。
□ 症状
始まりは発熱、頭痛、筋肉痛などのインフルエンザ様症状、
次第に急性脳症の症状(めまい、嘔吐、意識障害/昏睡、けいれんなど)
□ 治療
特効薬はない。対症療法のみ。
□ 予防
ワクチンはない。
※ 現在、ペット用コウモリの輸入は禁止されている。
<参考>
■ ニパウイルス感染症とは(NIID 国立感染症研究所)
■ ニパウイルス感染症(厚生労働省 関西空港検疫所)
・・・こちらでは「死亡率40%」と記載されていますね。
■ ニパウイルス感染症(厚生労働省)