医療機関における麻疹対策は、日本環境感染学会による「
医療関係者のためのワクチンガイドライン2017」に準じて行われます。
しかし現場では、解決できないこまごまとしたことに悩まされているのが現実です。
日経メディカルの2018年の記事の中に「医療機関において麻疹対策で困ること」の一覧表を見つけました。
すべての項目が「あるある」で頷きながら読みました。

僭越ながら、私見をコメントさせていただきます。
□
抗体に関すること
・ワクチン接種歴2回後も、麻疹EIA抗体価16を獲得できない職員が1〜2割くらいいる。
→ ワクチンの有効率は100%ではありません。麻疹ワクチンでは1回接種で95%、2回接種で99%とされています。なので、抗体価獲得を目安にするとエンドレスになってしまいます。
それから、血液検査による抗体価は、ヒトの免疫能力の一部を示すに過ぎません。免疫力は主に細胞性免疫と液性免疫に分類され、抗体価は液性免疫の指標にすぎず、細胞性免疫を評価する方法が現時点ではありません(水痘はあります)。なので、抗体価だけにこだわっても仕方ないという一面があります。
ではどう考えるべきか?
ワクチンの効果を考える際に、「集団免疫」という概念があります。
その集団の中で、ワクチン接種率が一定の数値(集団免疫率)を超えると、病原体が持ち込まれて感染者が出ても広がらないという疫学的事実を重視する手法です。
こちらにわかりやすい解説があります。この記事内で、麻疹の集団免疫率は90〜95%となっています。つまり、その集団内で90%以上の免疫獲得者がいれば、感染拡大は防げるということになります。
以上より、前述の「医療関係者のためのワクチンガイドライン」では、現実的に「2回接種でOK」という基準を設定したのだと思われます。
・抗体価が基準値以上またはワクチンを2回接種している医療従事者へのN95マスクの着用について悩んでいる。
→
N95マスクは、空気感染対策に特化したマスクで、顔面にすき間なく密着するよう装着します。実際に使用した人の話を聞くと、「息苦しくなるので1時間が限界」だそうです。
この場合の“悩み”は、医療従事者を麻疹感染から守る目的で悩んでいると想像されます。
客観的に十分免疫がある医療従事者が、感染対策をどこまですべきか・・・確かに抗体がが十分あるいは2回接種者でも、100%安全とは言い切れません。
しかし完璧を目指すスタンスを取ると、キリがありません。エボラ出血熱対策のように、宇宙服のような対策を取るという考えさえ出てきそうです。
極論を置いておき、一般論で考えると“必要ない”となりそうです。
経験的には、ワクチンを2回接種済みで麻疹を発症した場合、微熱と皮疹程度の軽症で済み、その患者から感染が広がる可能性は高くないと報告されています(
Rosen JB, Rota JS, Hickman CJ, et al. Outbreak of mea- sles among persons with prior evidence of immunity, New York City, 2011. Clin Infect Dis 2014 ; 58(9): 1205 - 1210)。
□
ワクチン接種に関すること
・外部委託業者、取引業者、実習学生、見学者等の対応に苦慮している。
→ これは、外部業者と契約の際に「感染既往あるいは予防接種歴2回を確認しておく必要がある」とされています。しかし実際にはどれだけ行われているのか、データを見たことがありません。最低限、患者さんと一緒にならないよう、院内での動線を別にする方が現実的かもしれません。
患者さんと接する実習生、見学者は受け入れる前、事前に「“感染既往あるいは予防接種歴2回”の確認」を条件に出せばよいですね。
それと関連して、医療関係の仕事を目指す人は、感染既往/予防接種歴が確認される時代になりつつあります。逆に言うと、ワクチン拒否家族は、医療関係の仕事に就くことが困難と思われます。これは教育現場にも言えることでしょう。
・ワクチンが不足した場合の優先順位、年齢や優先対象など、多施設の取り決めを知りたい。
→ これも悩ましいですね。ワクチンの優先順位は、時と場合により異なってきます。
パンデミックワクチンの優先順位を示したスライドを見つけましたので例として一部抜粋します;
優先順位については、専門家等の意見を踏まえ、以下のいずれかの考え方に基づき、政府対策本部が決定
・重症化、死亡を可能な限り抑えることに重点を置く考え方
・我が国の将来を守ることに重点を置く考え方
・重症化、死亡を可能な限り抑えることに重点を置きつつ、併せて我が国の将来を守ることにも重点を置く考え方
東京大学政策ビジョン研究センターのHPに「
ワクチン配分の政策と倫理」という論文を見つけました。一部を抜粋します;

WHO、CDCは以下のように提案しています;
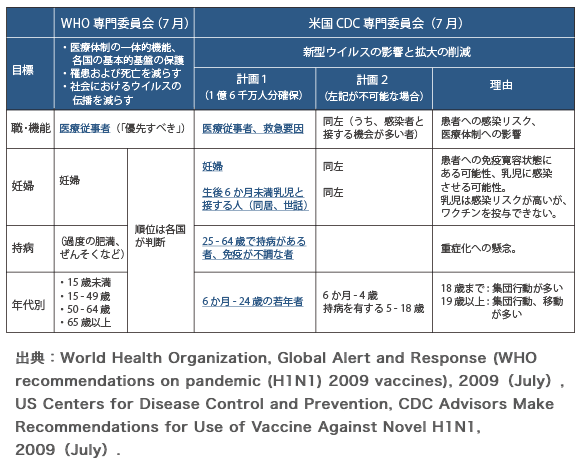
上記をまとめると、まず医療担当者、次に社会インフラの管理者、そして一般市民(重症化のリスクの高いヒト〜低いヒトへ:持病のある方>小児>成人>高齢者)
病院内においては、診療継続に必要な人材かつ交代要員がいない職種の順に優先順位も決まることになりそうです。
政府の
インフルエンザ対策会議の配付資料から抜粋します;

日本訪問看護財団のHPにも「
ワクチン接種事業に関する質問と回答」という項目があり、優先接種対象者について言及しています。
大きな病院ではあらかじめ明文化しているのでしょうか?
検索しても見つかりませんでしたが、2016年8月の関西空港での集団麻疹発症の際に大阪市立大学で院内感染が発生したときの模様が論文化されているのを見つけました。
「院内麻疹に対峙する」〜麻疹患者来院に由来した職員の院内麻疹発症、その対策を考える〜
Management of Nosocomial Measles
モダンメディア 63 巻 7 号 10-15, 2017
(麻疹が疑われる外来患者を陰圧室へ入院させ、サージカルマスクの着用を勧めて飛沫の拡散に努めたが、検査部採血室で血液検査を受け、胸部X線検査や心電図検査が実施され、院内を移動したことが、後の2次感染の発症誘引となった。)
(発端症例が来院した約2週後の金曜日に、発端症例が外来受診した時に隣の診察室で診療に従事していた20歳代の医師が発熱と咽頭痛にて感染症内科の外来受診を希望された。遺伝子検査で麻疹の確定診断が得られたが、 受診数日後に発疹出現を確認した。医師は麻疹ワクチン接種が1回のみで抗体価が不十分であったために、翌月に麻疹ワクチン接種が予定されていた。)
(麻疹を発症した医師が外来受診した3日後、検査部採血室の受付担当職員が出勤後に、約3時間通常の業務を行っていたが、全身倦怠感の自覚および皮疹が出現し、感染症内科を受診した。当職員は発端症例が外来受診時に採血室を訪れていた。翌日、遺伝子検査にて麻疹の確定診断が得られた。当職員は麻疹ワクチン2回接種歴の記録があり、前回は約5年前に接種されていた。経過中に発熱はなく皮疹のみが認められ、典型的な経過を示さない修飾麻疹(modified measles)と考えられた。)
(大阪市保健所へ相談を行いながら感染対策を行った。具体的には、潜伏期間の設定、患者や2次発症者に接触した感受性職員の就業制限(最大17日間)ならびに自宅待機(計72名)・・・)
(希望者全員にワクチンを接種できる状況ではなかった。そのため行政と相談し、麻疹ワクチンの対象を接触リストに挙げられた小児と抗体価陰性の職員(若干名)を優先的に実施することとした。)
いろいろな問題(下線部)があり、参考になります。
あ、こちらにすべてまとめられていました。
「
医療機関での麻疹対応ガイドライン 第七版」(国立感染症研究所 感染症疫学センター 平成30年5月)
・ワクチン接種歴を確認できる母子手帳など持っていない人も多い。
→ 感染対策は「記憶よりも記録を優先」させる必要があり、記録を確認できない場合は抗体価を測定し、必要であればワクチンを接種することになります。
・ワクチン忌避の職員への対応に難渋した。
→ アメリカでは、規定のワクチンを接種していない子どもは学校へ行けません。
日本も人権尊重と感染対策の優先順位をはっきりさせておくべきでしょう。
将来的には、医療系教育施設への入学・医療関係職への入職の際にチェックされることになるでしょう。
□
診断に関すること
・本人から申し出などがなければ曝露の可能性を否定できない。
→ その通りです。また皮疹出現前でも感染力を有することを考えると、風邪と区別つかない患者さんとの接触で発症することもあります。
これらへの対策は、ワクチン接種率を集団免疫率(90〜95%)以上に上げておくことに尽きます。
・麻疹を診察したことのある医師が少ない。
→ 私も最後に麻疹を診察してから20年くらい経過しています。典型的な経過は一応頭に入っていますが、ワクチン接種者が発症すると軽症で済む(修飾麻疹)ので、逆に診断が難しくなるというジレンマが存在します。皮疹が非典型的となり、診断のゴールドスタンダードとも言えるコプリック(Koplik)斑が出現しない例があるのです。
もうお手上げ・・・診察室で症状・所見から診断することは困難です。
現在、確定例の報告は血液検査による抗体価評価が必要とされるようになりました。
・修飾麻疹に関する診断方法を知りたい。
→ 症状と診察所見だけでは診断は不可能です。感染情報と患者さんの行動から推測(例:関空でのアウトブレイクでは空港の利用の有無、ジャスティン・ビーバーのコンサートでのアウトブレイクではコンサートへの参加の有無)し、遺伝子検査あるいは血液検査で評価するしかありません。
□
対策に関すること
・10年以上、麻疹患者の発生がないのでマニュアル通りに対応できるか不安がある。
→ 備えあれば憂いなし、病院職員のワクチン接種歴と抗体価チェックを行い、必要であればワクチン接種をしておくことに尽きます。
当院では数年前に済ませております。
・「お見舞いの人」や「付き添い者」への麻疹対策ができていない。
→ これも悩ましい問題です。その都度感染既往やワクチン接種歴の確認をする必要がありますが、実際には困難でしょう。
しつこく何度でも書きますが、対策はワクチン接種率を集団免疫率以上に保つことに尽きます。
ワクチン拒否者は、病院内では行動を制限されざるを得ません。
・空気感染対応の外来診察室がない。
→ 一般小児開院では、隔離室と名付けた感染対策の部屋が用意されています。しかし、陰圧室(空気感染対応)はコストがかかりすぎて用意できません。
おそらく、総合病院でも1つか数部屋しかないと思われます。
気休めかもしれませんが、当院の隔離室では換気扇を回しっぱなしにしています。
・麻疹疑い患者専用の待合室がなく、発熱患者と一緒になっている。
→ 感染情報で近隣に麻疹が発生している場合は、当院では発熱患者には車の中で待っていただき、ポケベルを渡して順番が来たらお知らせして隔離室に入ってもらうようにしています。2009年の新型インフルエンザ騒動の時に実行しました。
ただ、総合病院ではこの方法は取りにくいですね。
某小児科医院では、ふだんから麻疹ワクチン未接種者は待合室を別にしている、という話を聞いたことがあります。
・免疫が十分あるスタッフであったとしても、N95マスクの着用は必要でしょうか。
→ 結論から申し上げると「感染予防を限りなく100%に近づけるなら必要」と言わざるを得ません。
ワクチン2回接種者でも感染例が存在するからです(軽症で済みますが)。免疫不全患者が入院・通院している高次医療施設では考慮すべきかもしれません。
基本的に健康な患者さんが通院する一般の小児科医院レベルでは、そこまでしていない施設がほとんどだと思います。
□
公衆衛生対応に関すること
・パスポートやビザの発行時に、ワクチン未接種者には発行しないくらいの取り組みを国レベルで考えて欲しい。
→ 2020年東京オリンピックを控え、このような声が聞こえてきますね。大会中の暑さや台風ばかりが話題になりますが、感染対策も重要です。
例えば、
ムスリムがメッカへの聖地巡礼する際には髄膜炎菌ワクチンの接種が推奨されていると聞いたことがあります。
ただ、実際に行うには、その啓蒙とワクチン拒否者の扱い等、一筋縄ではいかないと思われます。
・定期接種でワクチン接種記録を一元管理できるシステムを国レベルで作って欲しい。
→ マイナンバーカードが候補ですね(賛否両論ですが)。
・・・以上、つらつらと書いてきましたが、やはり「
国民の95%以上にワクチン2回接種」を実現できれば、上記の悩み・心配のほとんどが解決することを、あらためて実感した次第です。
<参考>
□ 麻疹ワクチン接種、GL陽性基準の適用は困難
(2019年03月15日:Medical Tribune)
医療機関における院内感染対策の一環として、日々、患者と接する医療関係者へのワクチン接種が重要とされている。各医療機関で職員向けワクチンプログラムの策定が進められているものの、ワクチン自体の流通量が潤沢でないことや医療機関にかかる費用負担、ワクチン接種推奨者の基準など、その運用に苦慮する面が少なからず見受けられる。山形大学医学部附属病院検査部部長/感染制御部部長の森兼啓太氏は、第34回日本環境感染学会(2月22〜23日)で同学会の『医療関係者のためのワクチンガイドライン第2版』(以下、GL)に準拠した麻疹抗体価陽性基準の運用は困難であると述べた。
◇ 麻疹ワクチン接種記録ありでもGL抗体価陽性基準値を満たさない職員が多数
同院では、抗体価測定とその値によるワクチン接種の推奨について総務課労務担当が事務的に処理し、職員に対し任意で行っていた。しかし2017年に山形県で麻疹が流行したことを受け、感染制御部においてワクチンプログラムを策定することになり、GLに準拠することを考えたという。
GLにおける麻疹・風疹・流行性耳下腺炎・水痘ワクチン接種のフローチャートによると、予防接種記録の有無により推奨者を分類した後、抗体価測定結果に基づき対応を決定する流れが示されている。すなわち、1歳以上で2回の予防接種記録がある場合、抗体価測定は必須でなくワクチン接種不要。2回の記録がない場合、1歳以上で1回の予防接種記録があれば1回のワクチン接種を要する。予防接種記録が全くない場合は抗体価測定を実施し、陽性基準を満たさない場合には1回ワクチン接種を要するというものだ。
そこで森兼氏は、総務課労務担当部門に保管されていた2010年以降のワクチン接種記録と2012年以降の抗体価測定結果を収集。同大学卒業の若手医師・看護師については医学部学務課に保管されている学生時代の記録の提供を申請、職員個別に同意を取得した後に収集。その他の職員に関しては、個人で所有している文書による記録(母子手帳など)の提出を求めて収集した。
同氏は、困難を極めた接種記録情報収集・整理の過程において、麻疹の抗体価が検査センター基準値(EIA法で4.0IU/mL以上)は満たすものの、GLにおける基準値(同 16.0IU/mL以上)を満たさない者が多数いること、その中には2回の麻疹ワクチン接種記録がある者で目立つことに気付いたという。
◇ 接種記録のない職員が大多数、接種を要する数は500人以上に
こうしたことから森兼氏は、GLにおける麻疹のフローチャートを適用することの妥当性を評価する目的で、2017年5月1日時点での同院在職者の麻疹ワクチン接種歴と抗体価記録を統合解析し、GLのフローチャートにのっとり抗体価測定やワクチン接種の必要性を判定した。なお、評価には抗体価を複数回測定している者では最も高い抗体値を、うちワクチン2回接種者については最も低い抗体価を用いた。
その結果、全職員1,664人のうち、麻疹ワクチン接種記録が2回ある者は66人、1回の者は14人で、接種記録がない者が大多数を占めた。接種記録がない1,584人中抗体価測定を受けたことがない者は456人、抗体価測定を受けたことがある1,128人のうち628人はGL基準を満たす抗体価陽性、563人はGL基準を満たさない抗体価陽性で、抗体価陰性は3人であった(図)。
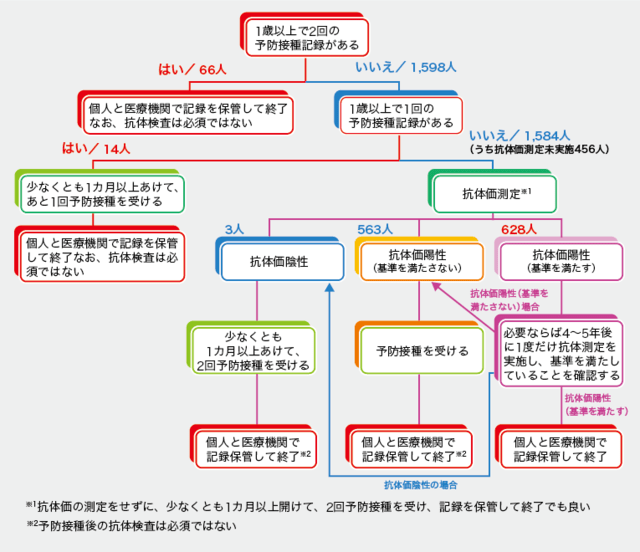
図. 麻疹ワクチン接種のフローチャートを適用した場合の全職員の内訳(森兼啓太氏提供)
◇ GLの抗体価陽性基準は高過ぎる
GL基準を満たさない抗体価陽性563人の抗体価(EIA法)を確認したところ、2.0〜3.9IU/mLが19人、4.0〜15.9IU/mLが544人と大多数は検査センター基準値を満たしていた。一方、2回の麻疹ワクチン接種記録がある66人の抗体価を見たところ、GL陽性基準を満たす者はわずか18人(27%)であった(表)。

表. 予防接種記録がない抗体価陽性(基準を満たさない)者と2回予防接種記録保有者の抗体価
(森兼啓太氏提供)
麻疹ワクチンの接種記録を保有しておらず、抗体価によってその後のワクチン接種の方針を決定せざるをえない者のうち、検査センター基準では抗体価陽性だがGLの基準を満たさないためワクチン接種を要する者が544人。その一方で、2回のワクチン接種記録がある者の73%がGLの抗体価陽性基準よりも抗体価が低下しており、仮にワクチン接種記録がなければ1回接種を要する者に該当する。GL基準を満たさない抗体価陽性者の中には、書面としての接種記録がないものの2回のワクチン接種を受けている者も含まれている可能性も推測される、と森兼氏は考察した。
それに加えて、同氏は「米疾病対策センター(CDC)をはじめとするさまざまな海外の医療者を対象としたワクチンガイドラインを参照すると、検査センター基準値陽性との記載にとどまっており、それ以上の抗体価を求める記載は見当たらない。また、GLに関するQ&Aにおいて、"基準を満たす陽性"とはワクチンを受けてもブースター効果が働かない程度の高い抗体価を設定、これ以上の判断は各施設に委ねると記載されており、高い抗体価を設定する理由が明瞭ではない」と指摘した。
以上から同氏は、麻疹の免疫の有無を判断する際の抗体価の基準として、GLの陽性基準は高過ぎるだけでなく、不要なワクチン接種を推奨し、余分なコストも発生させるとし、「GLの陽性基準の適用は困難である」と述べた。