現在は「後遺症」ではなく「罹患後症状」と呼ぶことになりました。
その理由は、コロナ感染後の体調不良は後遺症だけではなく、
別の病気がたまたまそのタイミングで発症した、
“紛れ込み”の可能性も低くないからです。
当院は「コロナ後遺症診療医療機関」です。
研修の一環として以下のレクチャーを視聴しました。
■ 子どものコロナ後遺症の現状と対応「小児のコロナ後遺症の診療の実際」
堀越裕歩Dr.(東京都立小児総合医療センター総合診療部)
知識の整理に役立ちました。
また、後遺症外来のチェックポイントもわかりました。
一つ新しい情報として生活指導(Pacing)があります。
簡単に云うと「頑張らない」「無理しない」こと。
ふつう、ケガの後のリハビリテーションは、
失われて機能を取り戻すために一生懸命に励む、
というイメージがありますが、
これをコロナ罹患後症状に当てはめてはいけない、
もし負荷が大きいと、その後の体調不良の増悪が必至で、
寝たきりになってしまうそうです。
これは罹患後症状をたくさん診療している平畑先生も強調していました。
備忘録としてメモ書きを残しておきます。
■ コロナ後遺症/罹患後症状の状況
・急性の新型コロナ感染症から回復した人で、
だるさや息苦しさが続くことが報告された。
・軽い感染でも、長引く症状(倦怠感、嗅覚障害、疼痛など)が報告された。
・現在200以上の多彩な症状が報告されている。
■ コロナ罹患後症状の定義
・WHOが「Post COVID-19 condition(PCC)」と定義 ・・・日本語訳が「コロナ罹患後症状」
① コロナ罹患後3ヶ月以内に発症
② 2ヶ月以上遷延する
③ 他の疾患が否定されたもの
・日本では、コロナ罹患後に起きた前後関係にある症状を、
コロナとの因果関係を問わずにひっくるめて、
“コロナ罹患後症状”と呼んでいる。
■ 小児でよくある症状
・痛み系
頭痛、四肢の痛み、腹痛、胸痛、背部痛など
・感覚器系
味覚異常、嗅覚異常など(わからない、違うように感じる)
・その他
だるい、集中できない(Brain Fog =頭に霧がかかる)、疲れやすい、息苦しい、
立ちくらみ、力が入らない、朝が弱い、薄毛など
■ 小児の罹患後症状:思春期小児でのリスク因子(イギリス、2022)
・思春期後半>思春期前半
・女子>男子
・もともとの身体的、メンタルの健康が低い
■ 小児の罹患後症状:ノルウェーからの報告(JAMA)
・対象年齢:12〜25歳
・コロナPCR陽性者、陰性者の6ヶ月後のコロナ罹患後症状の有無
・コロナPCR陽性者 vs 陰性者=48.5% vs 47.1%と有意差なし。
・リスク因子:症状が重い、身体的活動性が低い、寂しさがある
→ コロナ罹患後症状は存在するのか?
■ 都立小児総合医療センター・コロナ後遺症外来のデータ(2022)
・対象:24名
・年齢:中央値12.5歳
・男女比:男70.8%、女29.2%
・時期:デルタ株期37.5%、オミクロン株期62.5%
・コロナワクチン2回接種済み:37.5%
・コロナ発症から罹患後症状が出るまでの期間
(7日未満)29.1%
(7-28日以内)50.0%
(29-56日以内)12.5%
(57-84日以内)8.3%
→ 8割が罹患後1ヶ月以内
・症状:
倦怠感・易疲労感:16名
頭痛:12名
異常味覚:7名
異常嗅覚:7名
四肢以外の痛み:6名
Brain Fog:5名
味覚消失:4名
嗅覚消失:4名
脱毛:3名
四肢の痛み:3名
咳嗽:3名
呼吸苦:2名
下痢:2名
力が入らない:1名
悪心・嘔吐:1名
不眠:1名
知覚麻痺:1名
幻聴・幻覚:1名
・・・統計学的の優位にデルタ株期に多い症状は「異常味覚」
統計学的に優位にオミクロン株期に多い症状は「Brain Fog」
・学校欠席期間
(なし)37.5%
(4週未満)20.8%
(4-8週)16.7%
(9-12週)12.5%
(>12週)12.5%
→ 4割が1ヶ月以上欠席していた。
・予後(フォロー期間の中央値 4.5ヶ月)
(寛解/治癒)29.2%
(改善)54.2%
(不変)4.1%
(増悪)0%
(不明)12.5%
→ 8割以上がよくなっている。
■ コロナ後遺症外来・初診時の確認事項
・コロナ感染既往(検査方法)
・コロナワクチン接種歴
・コロナ急性期症状・重症度
・コロナ罹患後症状のはじまりと経過
✓ 罹患してから持続?
✓ 罹患後急性期症状は改善して一旦元気になったが、〇週間後から増悪
✓ 増悪時期のイベント(新学期開始など)
■ コロナ後遺症外来・問診内容
・身体的疾患、アレルギーの有無
・発達歴、人見知りの有無、対人関係、学校での成績、不登校歴
・前医の投薬歴:鎮痛剤の効果、漢方薬への反応
・生活歴:前にできていて今できなくなったこと、起床や就寝時間、
睡眠障害の有無、食欲、抑うつ
■ コロナ後遺症外来・器質性疾患の除外
・身体診察
・症状に応じて以下の検査をオーダー:
✓ 血液:一般検査の他に甲状腺機能、亜鉛(皮膚症状、脱毛症状があるとき)
✓ 検尿
✓ 胸部レントゲン
✓ 心電図
✓ 呼吸機能検査
✓ 脳MRI
✓ 起立性調節障害(OD)テスト
→ 異常がなければ安心材料として説明できるメリットも
■ コロナ後遺症で紹介された患者の3割が別の病気
(例)
・倦怠感 → 鉄欠乏性貧血
・呼吸苦 → 気管支喘息
・母子分離不安 → 広汎性発達障害
・戸締まり不安 → 強迫神経症
■ コロナ後遺症外来・初診時のアプローチ
・まずは器質性疾患のスクリーニング(除外診断)
・実際の診療は不登校児の対応に近い
✓ 学校は無理強いしない
✓ 生活リズムで昼夜逆転しないように
✓ OD症状で朝が弱いときは、ODに応じたアドバイス
・見通し(だいたい3-6ヶ月でほとんどの子がよくなります)を伝えることが一番大切
・・・本人家族はこの点を一番不安に思っている。
・コロナと関係ない不登校の場合も8割程度が復帰できていることを伝える。
■ コロナ後遺症外来・困っていることへの対応
・痛み系 → 鎮痛剤(なぜか腹痛にもアセトアミノフェンが効く?)
・倦怠感 → 生活の Pacing を指導、できることをする
・起立性調節障害 → 生活指導、投薬
・嗅覚・味覚系 → 違うモノに感じているときはイメージトレーニング、
耳鼻科に紹介(ステロイド点鼻、亜鉛など)
■ コロナ後遺症外来・本人への接し方
・コロナ罹患後症状で“つらい”ということを理解する。
・つらいことへの共感的な態度を取る。
・・・間違っても「サボっている」などの責めるような言動は避ける
・本人のできる範囲で参加しやすい環境を整える。
(例)オンライン授業など
■ コロナ後遺症外来・生活の Pacing
・症状に合わせて、日常活動と休養のバランスを取るリハビリの方法で、
様々な慢性疾患で用いられている。
・できないことは無理せず、できる範囲に生活の強度を合わせる。
・過度の活動は、その後に強い疲労感が来るので避ける。
・現実的な目標を設定するとよい。
(例)午後に調子がよいなら、午後に少し散歩をする。
■ コロナ後遺症外来・Pacing のコツ
1)本当に身体的に動けないタイプ
・倦怠感が強くて、移動が車椅子や松葉杖歩行
・神経学的な診察や検査は異常なし
→ 身体的症状に基づいて目標を設定
2)精神的不調がメインで身体的には大きな制約がないタイプ
・症状の割には、困った感、切迫感がない。
・学校へは行けないけど、習い事の運動はできる。
→ モチベーションが上がる活動を勧める。
★ ペーシング(Pacing)の少し詳しい説明
(児童・生徒の支援のための新型コロナウイルス感染症後遺症ハンドブック:教職員向け、7ページ)より;
後遺症が疑われる子どもに接する周囲が気をつけるべきこと;
・着替えること、お風呂に入ること、学校に行くことなど、
今までできていたことが困難になることがあります。
・元の生活に戻れないのは「怠けているから」「甘えているから」ではありません。
・まずは周囲が本人のつらい症状を理解し、受け入れる姿勢を示しましょう。
・頑張りすぎると、症状がぶり返し、動けなくなることもあります。
回復に向けてのリハビリ方法に「ペーシング」があります。
ペーシングとは、症状に合わせて、日常の活動と休養のバランスを取るリハビリの方法です。
①今日、すべきことは?
②今日、やりたいことは?
③他の日に延期できることは?
④周りに頼めることは?
などを考え、無理をせず過ごすことが大切です。
・日々の活動で気をつけること
✓ 無理せずできる範囲のことをする
✓ 頑張りすぎない(余力を残す)
✓ 自分のペースで活動する
✓ 周りに手伝ってもらう
✓ 元の生活に戻るためには時間を要することを理解する
・回復のため心がけたいこと
✓ 十分な睡眠をとる
✓ バランスのよい食事を摂る
✓ できる範囲で少しずつ体を動かす
✓ 周囲とコミュニケーションを取る
✓ リラックスできる習慣を見つける
✓ 日々の活動や趣味の時間を少しずつ増やす
・無理せず回復するための3つのP(イギリスのNHSが推奨)
Plan:1日または1週間の計画を立てよう
・「タスク(やるべきこと・課題)」と「やることが難しいこと」は何かを明らかにする。
・一つのことが終わったら休憩を取る等、無理をしない。
Pace:自分のペースで過ごそう
・コロナ罹患前と同じとは考えず、スローダウンを心がける。
・「やり過ぎる」前に休む。
Priorities:優先順位を立てよう
・「やるべきこと」だけでなく「自分の楽しいと思うこと」
「好きなこと(音楽を聴いたり、ペットの世話をすることなど)を取り入れる。
■ コロナ後遺症外来・不登校について
・文化省調査(2020年度);
小学生:1.0%、中学生:4.1%、高校生:1.4%
・コロナ罹患によるストレス、感染対策による制限や
社会の雰囲気による心理的な影響がトリガー?
・親は心配しているので以下のことを伝える;
✓ コロナにかかわらず不登校はよくあること
✓ ほとんどが復帰していける
✓ 今は一時的に体や心へのケアが必要
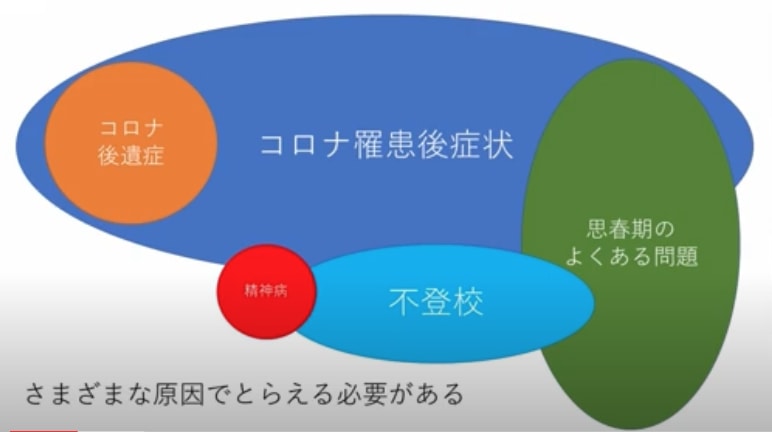
■ コロナ後遺症外来・時にはコロナと切り離して考える
・身体や精神疾患、発達障害などがあると、
コロナ罹患後症状のリスクで、
コロナと関係なしに症状を呈してくることがある。
・コロナに罹ったことは変えられないので、
すべてコロナのせいでよくならないと固定的に捉えると前に進めない。
・コロナはキッカケだったかもしれないけど、
今ある症状とは関係ないでしょうと説明して、
通常の思春期の問題として診療していく。
■ 慢性疲労症候群/筋痛性脳脊髄炎
(chronic fatigue syndrome, CFS / myalgic encephalomyelitis, ME)
・定義(NICE guideline 2021)
✓ 3ヶ月以上の症状の持続
✓ 活動によって疲労の増悪、休養で完全に回復しない
✓ 睡眠で回復しない、睡眠の障害
✓ 認知障害(Brain fog)
・活動が過剰だと、疲れてしまい増悪する
→ 疲れない程度に活動を制限(すると徐々に改善に向かう例が多い)
■ 小児精神科に紹介する目安
・自殺企図、希死念慮、自傷他害など
・精神症状が遷延する
(例)幻覚、など
・強い抑うつ、その他の精神疾患が疑われる
・コロナ罹患後症状が長引き、精神的ケアが必要
■ 患者と家族の不安に寄り添う
・できなくなったことよりも、できることに目を向ける。
・ほとんどの小児は快方に向かうことを伝える。
・Positive なメッセージを伝える。
■ コロナ罹患後症状の自然歴
コロナ罹患後・・・
(2ヶ月以内)倦怠感、味覚・嗅覚異常 10-20%
(3ヶ月以内に2ヶ月以上の症状がある) 1-2%
リスク因子:中学生以上、女子、身体/精神疾患あり
不登校が問題になる(都立小児では約3割)
(6ヶ月以内)80-90%くらいが改善、あるいは治癒
改善しない場合:発達障害、OD、不登校
■ コロナ罹患後症状の対応のまとめ
1)器質性疾患の否定
2)痛みの管理、生活のPacing、不登校管理、OD管理
3)ほとんどが時間経過でよくなること、
できる範囲のことをやること、
楽しいことを見つけること、等を伝える。
4)長引く場合は、発達の評価などを考慮
<参考>
▢ 新型コロナウイルス感染症 COVID-19 診療の手引き
別冊「罹患後症状のマネジメント」第3版
(厚生労働省、2023年)
























