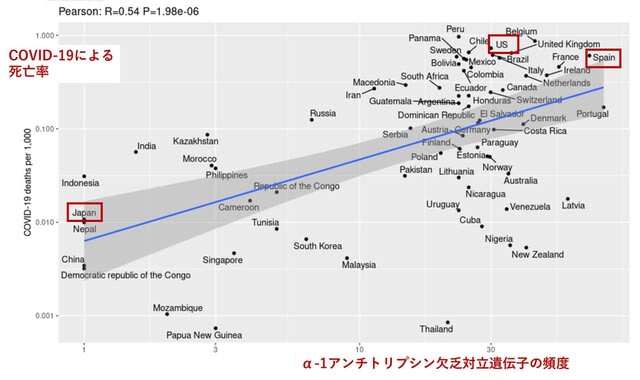
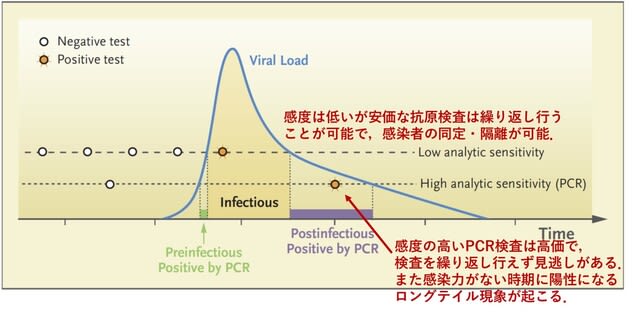
今回のキーワードは,英国ワクチン・タスクフォース議長による見通し,軽症・中等症COVID-19に対する治療薬,COVID-19関連筋炎は皮膚筋炎?,川崎病類似小児例における脳梗塞,ニューロピリン-1を介したウイルス感染,回復期患者血漿療法は無効,C型肝炎特効薬がメタ解析で有効です.
ワクチン開発の見通しの厳しさが示され,回復期患者血漿療法も有効性を示せませんでした.やや明るいニュースは,ウイルスが嗅神経細胞に侵入する仕組みとして,ニューロピリン-1の重要性が明らかになり,新たな治療標的が見いだされたこと,C型肝炎の特効薬ソホスブビルが少人数の臨床試験のメタ解析で有効性を示したことです.
◆ワクチンができるかどうかは全くわからない.
日本政府は英国の製薬企業「アストラゼネカ」から少なくとも6000万人分のワクチンの供給を受けることで基本合意し,うち1500万人分については来年3月までの供給を目指すと発表した.その英国ワクチン・タスクフォースを総括するKate Bingham氏がLancet誌に投稿した内容はシビアなものであった.現状と今後のプランを詳細に説明するとともに,成功の見通しについて語っている.「ワクチンができるかどうかは全くわからない.過度の楽観主義に陥らないように気をつけることが大切である.第一世代のワクチンは不完全なものである可能性が高く,感染を防ぐのではなく症状を抑えることができるかもしれない程度であることを覚悟しておかなければならない」「ワクチンの多く,あるいはすべてのワクチンが失敗する可能性があると認識している」「重要な課題は,必要とされるワクチン製造能力が世界的に不足しており,英国の製造能力も同様に不足していることだ」「感染のリスクにさらされているすべての人を世界的に守るために,国際的な協力を緊急に必要としている.中国,欧州,米国,英国が協力する必要がある」→ 残念ながらワクチンに過度の期待はできないようだ.
Lancet. Oct 27, 2020(doi.org/10.1016/S0140-6736(20)32175-9)
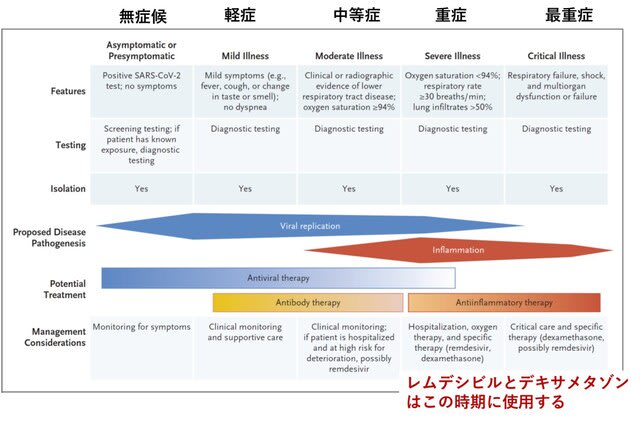
◆軽症・中等症COVID-19にデキサメタゾン,レムデシビルは使用しない.
N Engl J Med誌は軽症・中等症例に限定した総説を掲載している.症候や検査については目新しいことはないが,治療に関しては病期により生じている病態と,治療のエビデンスを記した図がとても分かりやすい(図1).重要なことは,「レムデシビルとデキサメタゾンは,重症のCOVID-19の入院患者では有効性が実証されているが,中等症の患者ではデキサメタゾンは有効性がなく,むしろ有害である可能性があること,ならびにレムデシビルの日常的な使用を推奨するにはデータが不十分である」ことである.
N Engl J Med 2020; 383:1757-1766(doi.org/10.1056/NEJMcp2009249)
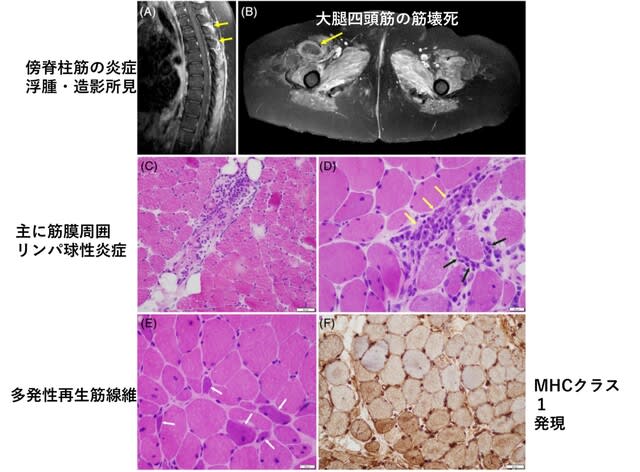
◆神経筋合併症(1)COVID-19関連筋炎はI型インターフェロンを介した皮膚筋炎かもしれない.
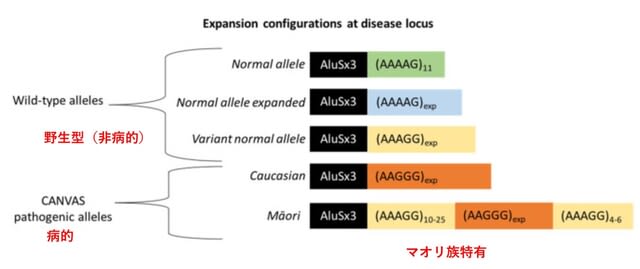
米国から進行性の四肢近位筋および大腿の筋力低下をきたした58歳女性が報告されていたが(Muscle Nerve. June 14, 2020(doi.org/10.1002/mus.27003)),これに対する西野一三先生らによるレターが報告された.この患者はCOVID-19関連「筋炎」と診断されたが,皮膚筋炎特異的な5抗体の1つ抗SAE抗体陽性で(ちなみに残りはMDA5,TIF1-γ,Mi-2,NXP-2),かつ皮膚筋炎に合致する筋病理所見を呈したことから,皮膚筋炎が疑われた(図2).皮膚筋炎はI型インターフェリノパチーとして知られているが,ウイルス感染で誘導される抗ウイルス系サイトカインであるI型インターフェロン(IFN)が皮膚筋炎をもたらした可能性について議論している.興味深いことにI型IFN経路を阻害するJAK阻害剤は,重症COVID-19患者および皮膚筋炎の双方において治療薬として期待されている.今後,COVID-19関連筋炎を経験した場合,皮膚所見の評価,抗SAE抗体価測定,I型IFN経路下流の皮膚筋炎の診断マーカーMxAの免疫組織化学検査を行い,仮説を検証する必要がある
Muscle Nerve. Oct 23, 2020(doi.org/10.1002/mus.27105)).
◆神経筋合併症(1)川崎病に類似する小児多臓器系炎症性症候群(MIS-C)初の脳梗塞例.
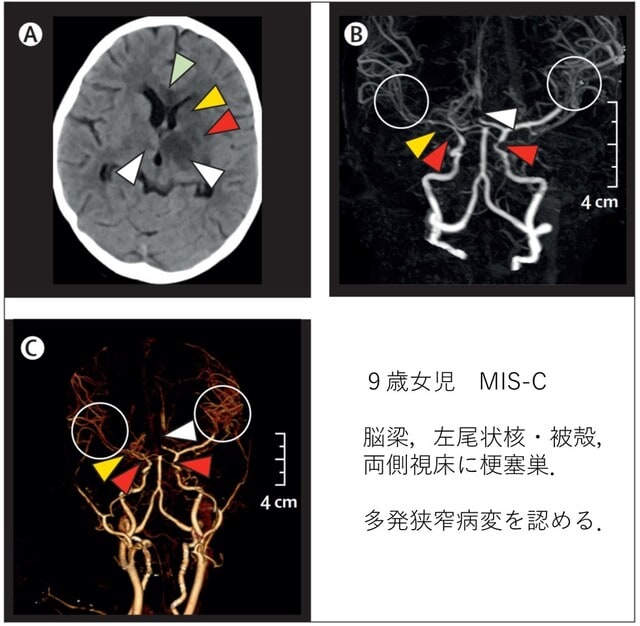
COVID-19小児例で川崎病に似た炎症性疾患が報告され,「小児多臓器系炎症性症候群(Multisystem Inflammatory Syndrome in Children;MIS-C)」と呼ばれるようになり,診断基準も報告された.インドからの報告.9 歳女児が,14 日間の高熱,前頭痛,嘔吐,5 日間の右半身脱力の進行を主訴に小児集中治療室に入院した.Glasgow Coma Scoreは11(E3, V2, M6),顔面を含む右完全片麻痺,腱反射亢進,病的反射陽性を呈した.頭部CTでは,梗塞を示唆する所見で,CTA造影で頭は内頸動脈,右中大脳動脈,両前大脳動脈A2分節に狭窄を認めた(図3).また両中大脳動脈のM2,M3のびまん性狭窄も認められた.抗核抗体,血管炎関連抗体などすべて陰性.髄液PCR陰性.MIS-Cはこれまでに662名の報告があるが,急性虚血性脳卒中を呈していたのはこの報告1例のみである.MIS-C でも脳梗塞を呈しうるが頻度は稀であり,他の原因の可能性も十分に検討すべきである.
Lancet Child Adolesc Health. Oct 27, 2020(doi.org/10.1016/S2352-4642(20)30314-X)
◆ニューロピリン-1は感染の宿主因子であり,治療標的である.
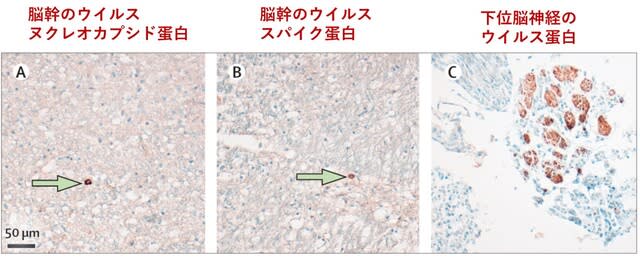
これまでも何度か紹介したニューロピリン-1(NRP1)に関して,ドイツと英国からの2つ論文がScience誌に報告された.SARS-CoV-2ウイルスの特徴として,スパイクタンパク質(S)が宿主のタンパク分解酵素furinによって切断される点がある(SARS-CoV ウイルスには認めない).切断により生じたS1上に多塩基性のArg-Arg-Ala-ArgというC末端配列が生成され,ここに膜タンパクであるニューロピリン-1(NRP1)が結合し,ウイルス感染性を増強することがX線結晶構造解析と生化学的アプローチから明らかにされた.フリン切断部位が変化したSARS-CoV-2ウイルス変異体では,NRP1を介した感染は生じなくなった.ヒト剖検例の解析でも,嗅神経細胞を含むSARS-CoV-2感染細胞はNRP1陽性であった(図4).RNAiまたは選択的阻害剤を用いてこの相互作用をブロックすると,細胞培養におけるSARS-CoV-2の侵入と感染性が減少した.以上のように,NRP1はSARS-CoV-2感染の宿主因子として重要で,COVID-19の治療標的となる可能性がある.
Science. Oct 20, 2020(doi.org/10.1126/science.abd2985)
Science. Oct 20, 2020(doi.org/10.1126/science.abd3072)

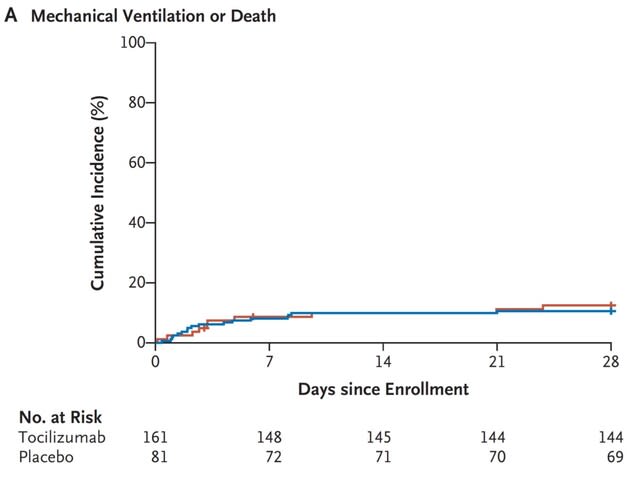
◆ドナーからの迅速な入手が可能な回復期患者血症療法は無効.
インドから中等症COVID-19に対する,回復期血漿の有効性を検証するオープンラベル,パラレルアーム,第II相多施設無作為化比較試験(PLACID試験)が報告された.中等症の呼吸不全を呈した成人464名が対象で,235名が回復期血漿による介入群,229名が対照群に割り付けられた.介入群では,24時間間隔で200 mLの回復期血漿を2回輸血した.中和抗体価は事前に測定しなかった.主要評価項目は,重症化(PaO2/FiO2<100mmHg)または全死因死亡の複合項目とした.結果としては,登録後28日後,介入群44名(19%),対照群41名(18%)に重症化または全死因死亡が発生し,リスク差0.008(95%CI -0.062~0.078),リスク比1.04(95%CI 0.71~1.54)で,無効という結果であった.介入群では7日目にSARS-CoV-2 RNAの陰性化率が統計学的に有意に20%高くなっていたが,臨床的効果は認めなかった.つまり回復期血漿の副作用,特に血栓症が生じた可能性は厳密な調査が必要で,試験結果の詳細な検討と参加者の除外基準を十分に検討する必要がある.またやはり事前に中和抗体の力価を評価し,有効と考えられるドナー血漿のみを使用すべきであろう.
BMJ. Oct 22, 2020(doi.org/10.1136/bmj.m3939)
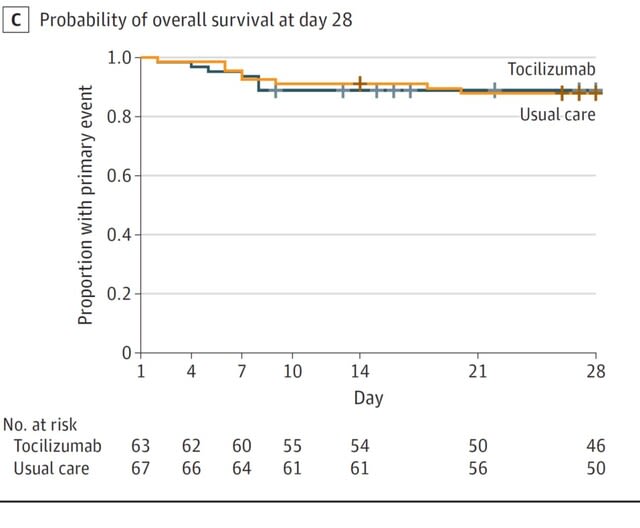
◆C型肝炎特効薬が,中等度~重症患者の生存率と臨床的回復を改善する.
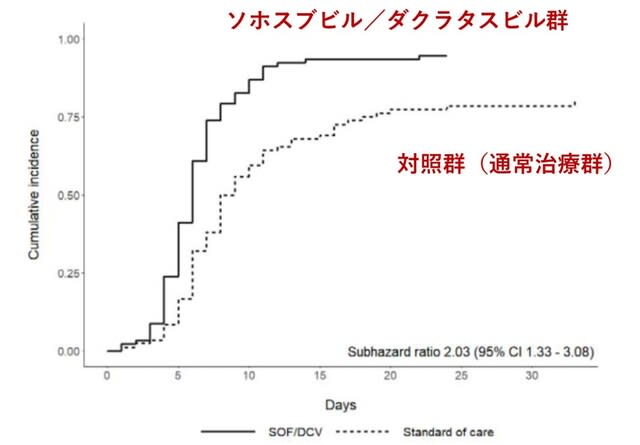
2020年ノーベル生理学・医学賞は,C型肝炎ウイルスの発見を讃えて,三氏に贈られることになったが,有力な医薬が世に出ると,その元になった研究をした人が受賞するケースがある.C型肝炎の場合,その特効薬はソホスブビルで,国内外の第3相試験で100%という有効率を示し,普及した.ソホスブビルとダクラタスビルは,C 型肝炎ウイルスに対して高い効果を示す直接作用型抗ウイルス薬である(RNA依存RNAポリメラーゼの活性中心に結合して阻害する).両者の併用療法の安全性は確立されている.すでにCOVID-19に対しても,複数の小規模の臨床試験が行われているが,今回,メタ解析が報告された.検索により8件の研究が同定されたが,そのうち3件が包含基準を満たしていた(n = 176名).このうち2件がランダム化されており,1件が非ランダム化であった.ランダム化後14日以内の臨床的回復は,対照群と比較してソホスブビル/ダクラタスビル群で高かった[リスク比=1.34(95%CI=1.05-1.71),P=0.020](図5).またソホスブビル/ダクラタスビルは臨床的回復までの時間を改善した[HR = 2.04(95%CI = 1.25~3.32),P = 0.004].さらにプールされた全死因死亡リスクは,対照群と比較してソホスブビル/ダクラタスビル群で有意に低かった[リスク比=0.31(95%CI=0.12~0.78),P=0.013].以上よりソホスブビル/ダクラタスビルが中等度から重症のCOVID-19患者の生存率と臨床的回復を改善することが示唆された.しかしサンプルサイズが比較的小さいこと,試験の1つは無作為化されてなかったことから,より大規模なランダム化比較試験で確認する必要がある.
J Antimicrob Chemother. Oct 16, 2020(doi.ORG/10.1093/jac/dkaa418).
ワクチン開発の見通しの厳しさが示され,回復期患者血漿療法も有効性を示せませんでした.やや明るいニュースは,ウイルスが嗅神経細胞に侵入する仕組みとして,ニューロピリン-1の重要性が明らかになり,新たな治療標的が見いだされたこと,C型肝炎の特効薬ソホスブビルが少人数の臨床試験のメタ解析で有効性を示したことです.
◆ワクチンができるかどうかは全くわからない.
日本政府は英国の製薬企業「アストラゼネカ」から少なくとも6000万人分のワクチンの供給を受けることで基本合意し,うち1500万人分については来年3月までの供給を目指すと発表した.その英国ワクチン・タスクフォースを総括するKate Bingham氏がLancet誌に投稿した内容はシビアなものであった.現状と今後のプランを詳細に説明するとともに,成功の見通しについて語っている.「ワクチンができるかどうかは全くわからない.過度の楽観主義に陥らないように気をつけることが大切である.第一世代のワクチンは不完全なものである可能性が高く,感染を防ぐのではなく症状を抑えることができるかもしれない程度であることを覚悟しておかなければならない」「ワクチンの多く,あるいはすべてのワクチンが失敗する可能性があると認識している」「重要な課題は,必要とされるワクチン製造能力が世界的に不足しており,英国の製造能力も同様に不足していることだ」「感染のリスクにさらされているすべての人を世界的に守るために,国際的な協力を緊急に必要としている.中国,欧州,米国,英国が協力する必要がある」→ 残念ながらワクチンに過度の期待はできないようだ.
Lancet. Oct 27, 2020(doi.org/10.1016/S0140-6736(20)32175-9)
◆軽症・中等症COVID-19にデキサメタゾン,レムデシビルは使用しない.
N Engl J Med誌は軽症・中等症例に限定した総説を掲載している.症候や検査については目新しいことはないが,治療に関しては病期により生じている病態と,治療のエビデンスを記した図がとても分かりやすい(図1).重要なことは,「レムデシビルとデキサメタゾンは,重症のCOVID-19の入院患者では有効性が実証されているが,中等症の患者ではデキサメタゾンは有効性がなく,むしろ有害である可能性があること,ならびにレムデシビルの日常的な使用を推奨するにはデータが不十分である」ことである.
N Engl J Med 2020; 383:1757-1766(doi.org/10.1056/NEJMcp2009249)

◆神経筋合併症(1)COVID-19関連筋炎はI型インターフェロンを介した皮膚筋炎かもしれない.
米国から進行性の四肢近位筋および大腿の筋力低下をきたした58歳女性が報告されていたが(Muscle Nerve. June 14, 2020(doi.org/10.1002/mus.27003)),これに対する西野一三先生らによるレターが報告された.この患者はCOVID-19関連「筋炎」と診断されたが,皮膚筋炎特異的な5抗体の1つ抗SAE抗体陽性で(ちなみに残りはMDA5,TIF1-γ,Mi-2,NXP-2),かつ皮膚筋炎に合致する筋病理所見を呈したことから,皮膚筋炎が疑われた(図2).皮膚筋炎はI型インターフェリノパチーとして知られているが,ウイルス感染で誘導される抗ウイルス系サイトカインであるI型インターフェロン(IFN)が皮膚筋炎をもたらした可能性について議論している.興味深いことにI型IFN経路を阻害するJAK阻害剤は,重症COVID-19患者および皮膚筋炎の双方において治療薬として期待されている.今後,COVID-19関連筋炎を経験した場合,皮膚所見の評価,抗SAE抗体価測定,I型IFN経路下流の皮膚筋炎の診断マーカーMxAの免疫組織化学検査を行い,仮説を検証する必要がある
Muscle Nerve. Oct 23, 2020(doi.org/10.1002/mus.27105)).

◆神経筋合併症(1)川崎病に類似する小児多臓器系炎症性症候群(MIS-C)初の脳梗塞例.
COVID-19小児例で川崎病に似た炎症性疾患が報告され,「小児多臓器系炎症性症候群(Multisystem Inflammatory Syndrome in Children;MIS-C)」と呼ばれるようになり,診断基準も報告された.インドからの報告.9 歳女児が,14 日間の高熱,前頭痛,嘔吐,5 日間の右半身脱力の進行を主訴に小児集中治療室に入院した.Glasgow Coma Scoreは11(E3, V2, M6),顔面を含む右完全片麻痺,腱反射亢進,病的反射陽性を呈した.頭部CTでは,梗塞を示唆する所見で,CTA造影で頭は内頸動脈,右中大脳動脈,両前大脳動脈A2分節に狭窄を認めた(図3).また両中大脳動脈のM2,M3のびまん性狭窄も認められた.抗核抗体,血管炎関連抗体などすべて陰性.髄液PCR陰性.MIS-Cはこれまでに662名の報告があるが,急性虚血性脳卒中を呈していたのはこの報告1例のみである.MIS-C でも脳梗塞を呈しうるが頻度は稀であり,他の原因の可能性も十分に検討すべきである.
Lancet Child Adolesc Health. Oct 27, 2020(doi.org/10.1016/S2352-4642(20)30314-X)

◆ニューロピリン-1は感染の宿主因子であり,治療標的である.
これまでも何度か紹介したニューロピリン-1(NRP1)に関して,ドイツと英国からの2つ論文がScience誌に報告された.SARS-CoV-2ウイルスの特徴として,スパイクタンパク質(S)が宿主のタンパク分解酵素furinによって切断される点がある(SARS-CoV ウイルスには認めない).切断により生じたS1上に多塩基性のArg-Arg-Ala-ArgというC末端配列が生成され,ここに膜タンパクであるニューロピリン-1(NRP1)が結合し,ウイルス感染性を増強することがX線結晶構造解析と生化学的アプローチから明らかにされた.フリン切断部位が変化したSARS-CoV-2ウイルス変異体では,NRP1を介した感染は生じなくなった.ヒト剖検例の解析でも,嗅神経細胞を含むSARS-CoV-2感染細胞はNRP1陽性であった(図4).RNAiまたは選択的阻害剤を用いてこの相互作用をブロックすると,細胞培養におけるSARS-CoV-2の侵入と感染性が減少した.以上のように,NRP1はSARS-CoV-2感染の宿主因子として重要で,COVID-19の治療標的となる可能性がある.
Science. Oct 20, 2020(doi.org/10.1126/science.abd2985)
Science. Oct 20, 2020(doi.org/10.1126/science.abd3072)

◆ドナーからの迅速な入手が可能な回復期患者血症療法は無効.
インドから中等症COVID-19に対する,回復期血漿の有効性を検証するオープンラベル,パラレルアーム,第II相多施設無作為化比較試験(PLACID試験)が報告された.中等症の呼吸不全を呈した成人464名が対象で,235名が回復期血漿による介入群,229名が対照群に割り付けられた.介入群では,24時間間隔で200 mLの回復期血漿を2回輸血した.中和抗体価は事前に測定しなかった.主要評価項目は,重症化(PaO2/FiO2<100mmHg)または全死因死亡の複合項目とした.結果としては,登録後28日後,介入群44名(19%),対照群41名(18%)に重症化または全死因死亡が発生し,リスク差0.008(95%CI -0.062~0.078),リスク比1.04(95%CI 0.71~1.54)で,無効という結果であった.介入群では7日目にSARS-CoV-2 RNAの陰性化率が統計学的に有意に20%高くなっていたが,臨床的効果は認めなかった.つまり回復期血漿の副作用,特に血栓症が生じた可能性は厳密な調査が必要で,試験結果の詳細な検討と参加者の除外基準を十分に検討する必要がある.またやはり事前に中和抗体の力価を評価し,有効と考えられるドナー血漿のみを使用すべきであろう.
BMJ. Oct 22, 2020(doi.org/10.1136/bmj.m3939)
◆C型肝炎特効薬が,中等度~重症患者の生存率と臨床的回復を改善する.
2020年ノーベル生理学・医学賞は,C型肝炎ウイルスの発見を讃えて,三氏に贈られることになったが,有力な医薬が世に出ると,その元になった研究をした人が受賞するケースがある.C型肝炎の場合,その特効薬はソホスブビルで,国内外の第3相試験で100%という有効率を示し,普及した.ソホスブビルとダクラタスビルは,C 型肝炎ウイルスに対して高い効果を示す直接作用型抗ウイルス薬である(RNA依存RNAポリメラーゼの活性中心に結合して阻害する).両者の併用療法の安全性は確立されている.すでにCOVID-19に対しても,複数の小規模の臨床試験が行われているが,今回,メタ解析が報告された.検索により8件の研究が同定されたが,そのうち3件が包含基準を満たしていた(n = 176名).このうち2件がランダム化されており,1件が非ランダム化であった.ランダム化後14日以内の臨床的回復は,対照群と比較してソホスブビル/ダクラタスビル群で高かった[リスク比=1.34(95%CI=1.05-1.71),P=0.020](図5).またソホスブビル/ダクラタスビルは臨床的回復までの時間を改善した[HR = 2.04(95%CI = 1.25~3.32),P = 0.004].さらにプールされた全死因死亡リスクは,対照群と比較してソホスブビル/ダクラタスビル群で有意に低かった[リスク比=0.31(95%CI=0.12~0.78),P=0.013].以上よりソホスブビル/ダクラタスビルが中等度から重症のCOVID-19患者の生存率と臨床的回復を改善することが示唆された.しかしサンプルサイズが比較的小さいこと,試験の1つは無作為化されてなかったことから,より大規模なランダム化比較試験で確認する必要がある.
J Antimicrob Chemother. Oct 16, 2020(doi.ORG/10.1093/jac/dkaa418).