今回のキーワードは,
冬における感染増加の可能性,2ヶ月間での抗体価の低下,眼鏡の感染予防効果,日本における低いワクチン信頼度,アスリートの突然死に関わりうる心筋炎,院内死亡を予測する4Cスコア,ARDSに対する仰臥位による末梢神経損傷,嗅覚障害と嗅裂の閉塞,脳卒中による死亡の危険因子,咽頭頸部上腕型ギラン・バレー症候群,ウイルス同定を1時間以内に完了する新しいアッセイ系,ヘパリンが新たな治療薬となる? です.
東京ではなかなか感染者数が減少せず持続していますが,
これから冬に向かって感染者数が増加する可能性が,他の4種類のコロナウイルスの過去の解析から指摘されています.気が重いですが,今後,改めて感染予防対策をしっかり行う必要があります.
◆季節性コロナウイルスに対する防御免疫の期間は短く,早ければ半年で再感染する.
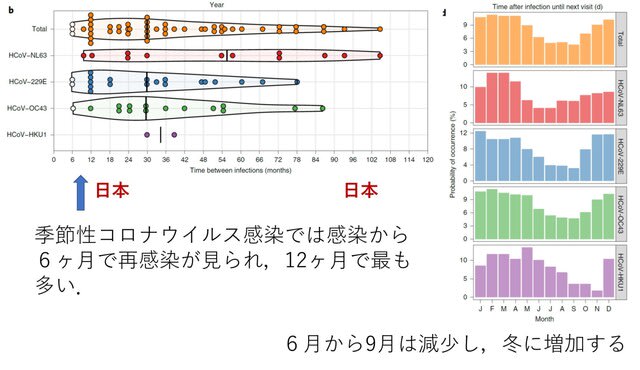
オランダからの報告.COVID-19の将来の波(感染増加)に備えるため,他の4種類の季節性コロナウイルス(HCoV-NL63,HCoV-229E,HCoV-OC43,HCoV-HKU1)をモデルとして,一度の感染から再感染までの防御期間を調査した.1980年代から定期的に成人男性を追跡するアムステルダムコホート研究の健康な10名の血清サンプルを使用して調査した.この結果,早ければ6ヶ月(HCoV-229Eで2名,HCoV-OC43で1名),9ヶ月(HCoV-NL63で1名)で再感染した例もあったが,12ヶ月での再感染が最も多かった.6ヶ月以上の再感染では,抗体価の減少が確認された.よって
季節性コロナウイルスにおける再感染は最も早いと6ヶ月で生じ,防御免疫の期間は短いことが示唆された.また季節性コロナウイルス感染の有病率は温帯国では6~9月が最も低く,逆に冬で高くなることが確認された(図1).COVID-19でも同様のことが生じる可能性があり,冬には注意が必要である.
Nat Med. September 14, 2020(doi.org/10.1038/s41591-020-1083-1)
◆医療従事者の検討で,感染後の抗体価・陽性率は2ヶ月で低下する.
米国からの報告.COVID-19患者と定期的に接触する医療従事者を対象に,ベースライン時と約60日後の抗体価を評価した.ベースライン時に249名の医療従事者から血清が採取され,230名(92%)が2回目の採血をした.スパイク蛋白に対する抗体陽性率はベースライン時7.6%(19名/249名)であったが,60日後には3.2%(8名/249名)に低下した.ベースライン時に抗体陽性であった19名は,60日後には全員で抗体価が減少し,かつ11/19名(58%)が陰性となった.以上より,
感染から回復した後,高い抗体レベルを持つ期間は限られていることが分かる.→ 再感染が生じる傍証であると同時に,抗体による有病率調査では,感染後に抗体が一過性にしか検出されないため,先行感染の頻度が過小評価される可能性を示す.
JAMA. September 17, 2020(doi.org/10.1001/jama.2020.18796)
◆眼鏡をしていると感染しにくい.
中国水州市からの報告.COVID-19入院患者276名のうち,近視のため眼鏡を1日8時間以上掛けていた人の感染率5.8%(16/276名)は,先行研究による同じ地域の住民の31.5%よりかなり低かった.日常的に眼鏡を着用する人は COVID-19 に感染する可能性が低いかもしれない.→
飛沫感染に対する目を守ることの重要性を示唆している.
JAMA Ophthalmol. September 16, 2020(doi.org/10.1001/jamaophthalmol.2020.3906)
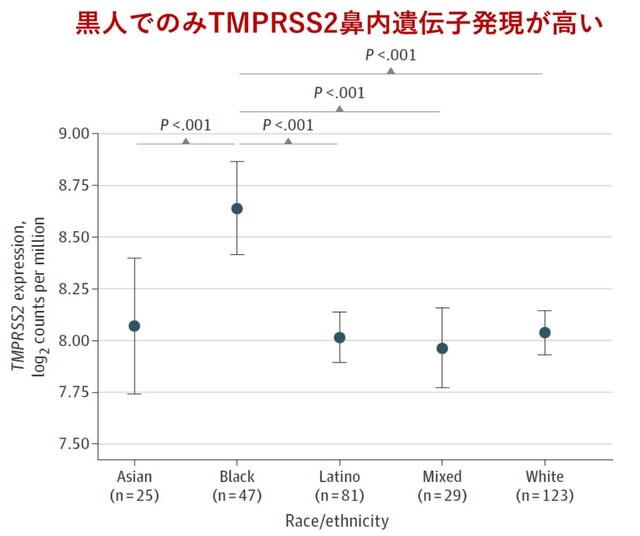
◆ワクチンへの信頼度は世界的に低下しているが,とくに日本では顕著である.
COVID-19のワクチンの開発が進められる中,その副作用についても不安視されている.世界149か国で290件の調査(18歳以上の284381名を含む)を用いて,2015年から2020年の間のワクチンへの信頼度を調査した研究が英国から報告された.結果として,ワクチンの重要性,安全性,有効性に対する信頼度が多くの国で低下していることが分かった.このため,実際にワクチンの接種が遅れたり,拒否されたりしている事例も生じている.しかしこの信頼度の低下=ワクチンの安全性に対する不安は
科学的根拠に基づくものでない.例えば
日本は世界で最もワクチンに対する信頼度が低く,安全と考えている人はわずか17%であるが(図2),考察の中でその原因として,政府がヒトHPVワクチン推奨を2013年に控えたことが大きく災いし,世界にも影響を及ぼしたことが指摘されている.逆にウガンダは87%,米国は61%がワクチンは安全と考えている.ワクチンの接種率の向上には,ワクチンの効果と副作用を正確に周知する必要がある.→ 先日,アストラゼネカのCOVID-19ワクチンが有害事象の可能性が指摘され,一旦中断されたが,企業・科学者が安全性を最優先することを示した点で有意義と言えよう.
Lancet. September 10, 2020(doi.org/10.1016/S0140-6736(20)31558-0)

◆運動選手におけるCOVID-19感染後の心筋炎.
米国からの報告.心筋炎はスポーツ選手の心臓突然死の重要な原因である.COVID-19に感染した大学の運動選手(フットボールやサッカーなど;平均年齢19.5歳)の心臓MRIで26名中4名(15%;全例男性)に心筋炎を示唆する所見(心筋浮腫を示唆するT2高信号と,心筋損傷を示唆する遅延ガドリニウム造影)を認めた. 4名のうち2名はCOVID-19の症状は軽度で,2名は無症状であった.さらに8名(31%)はT2高信号を伴わない遅延ガドリニウム造影(=心筋損傷)を呈していた.
心臓MRIによる心筋評価は,運動選手が安全にスポーツするために有用である.
JAMA Cardiol. September 11, 2020(doi.org/10.1001/jamacardio.2020.4916)
◆院内死亡率を予測する簡便なスコアの開発.
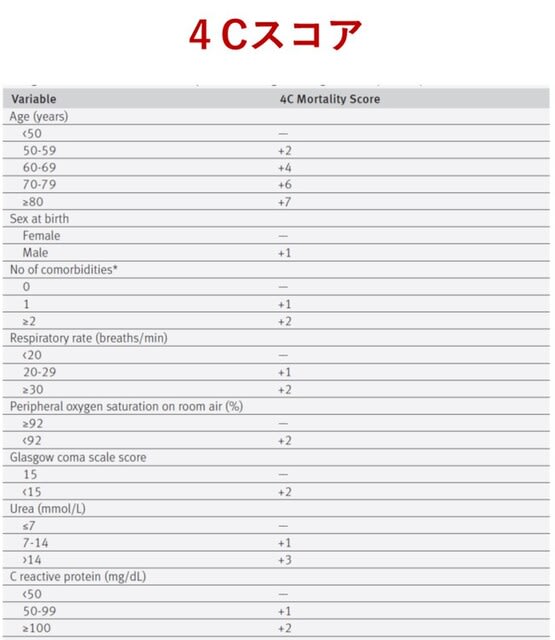
英国からの報告.COVID-19による入院成人患者(18歳以上)の院内死亡率を予測するための実用的なスコア(4Cスコア:coronavirus clinical characterization consortium)を開発することを目的とした.35,463名の入院患者(死亡率32.2%)で開発され,22,361名の入院患者(死亡率30.1%)で検証された.スコアは,初期の病院評価で入手可能な8つの変数として,
年齢,性別,併存疾患の数,呼吸数,酸素飽和度,意識レベル,血中尿素値,CRPが含まれた(0~21点;図3).このスコアは,院内死亡率に対する高い識別性を示した(開発コホート:AUC 0.79,検証ホート:0.77).スコアが15以上の患者では死亡率が62%であったのに対し,3以下の患者では死亡率が1%であった.本スコアは既存のスコアよりも優れており,臨床的な意思決定に直接役立つ有用性を示す.
BMJ. September 09, 2020(doi.org/10.1136/bmj.m3339)
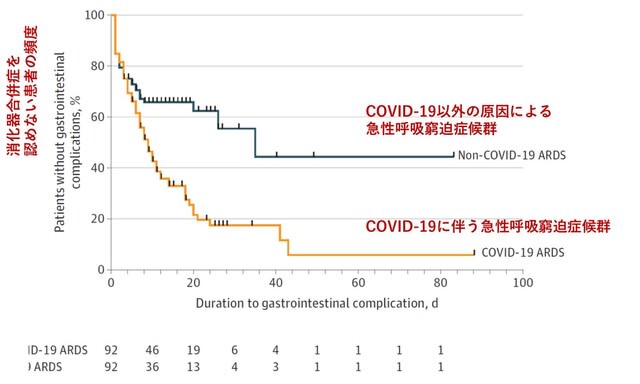
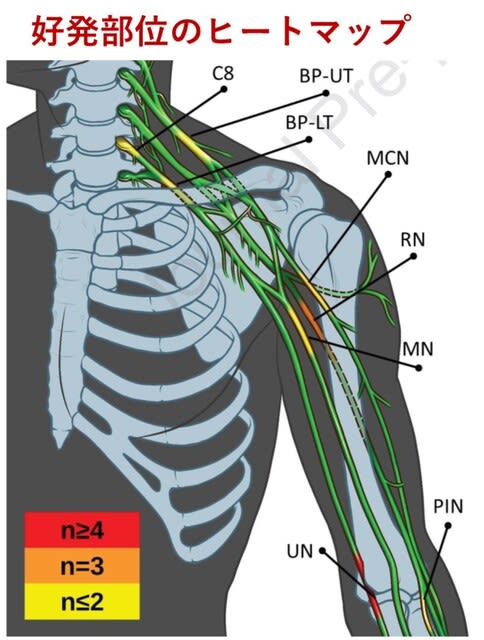
◆神経合併症(1)ARDSに対する仰臥位に伴う末梢神経損傷と好発部位.
COVID-19によるARDS患者には1日12~16時間の臥位が推奨されている.この臥位により末梢神経損傷をきたした11名の患者が米国から報告された.ARDSを呈した83名の入院患者のうち12名(14.5%)が経過中に末梢神経障害を呈し,うち11名で仰臥位が行われていた(残り1名は対称性ポリニューロパチー).大部分は上肢で認められた(76.2%).頻度の高い部位は尺骨神経(6名,28.6%),橈骨神経(3名,14.3%),坐骨神経(3名,14.3%),上腕神経叢(2名,9.5%),正中神経(2名,9.5%)で,94.7%が軸索損傷であった(図4は好発部位をヒートマップとして示す).COVID-19関連ARDS患者の特徴として糖尿病,肥満,高齢者の頻度が高かったが,これらは同時に末梢神経損傷の危険因子とも言える.今後,仰臥位による末梢神経損傷リスクを軽減するために,上記の損傷部位を考慮して,
肘,上腕,肩における末梢神経の長時間の圧迫や伸展を避けることが必要である.
Br J Anaesth. September 04, 2020(doi.org/10.1016/j.bja.2020.08.045)
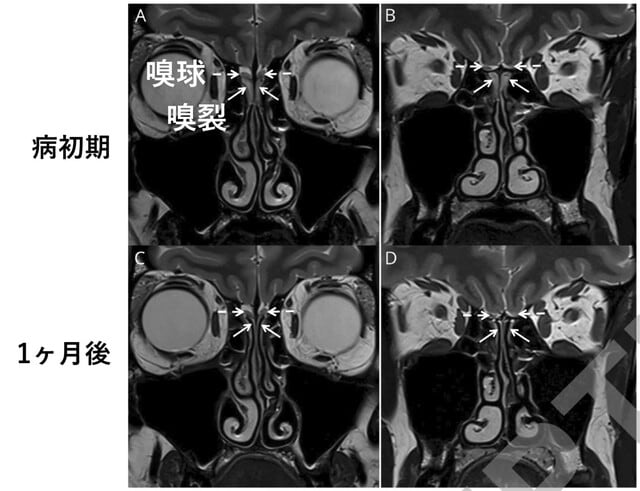
◆神経合併症(2)嗅覚障害は嗅裂の閉塞と密接な関連がある.
フランスからの報告.COVID-19患者の嗅覚機能低下の機序を評価するために,病初期とその1ヶ月後に,MRIにて嗅裂の閉塞を評価する症例対照研究が行われた.対象は20名のCOVID-19患者と,年齢をマッチさせた健常者20名である.嗅覚検査と3T MRIを行った.病初期の嗅覚スコアは平均2.8±2.7(低いほど悪い)で,MRIでは20名中19名(95%)に嗅裂の完全閉塞が認められた(図5).対照群では嗅覚スコアは正常で,MRIでは嗅裂の閉塞は1例も認めなかった.1ヵ月後,COVID-19群の嗅覚スコアは8.3±1.9に改善し,嗅裂の閉塞も20名中7名(35%)に減少した.また嗅覚スコアと嗅裂閉塞には相関を認めた(p=0.004).以上より,
COVID-19における嗅覚障害は可逆的な嗅裂閉塞と関連していると考えられた.
Neurology. September 11, 2020(doi.org/10.1212/WNL.0000000000010806)
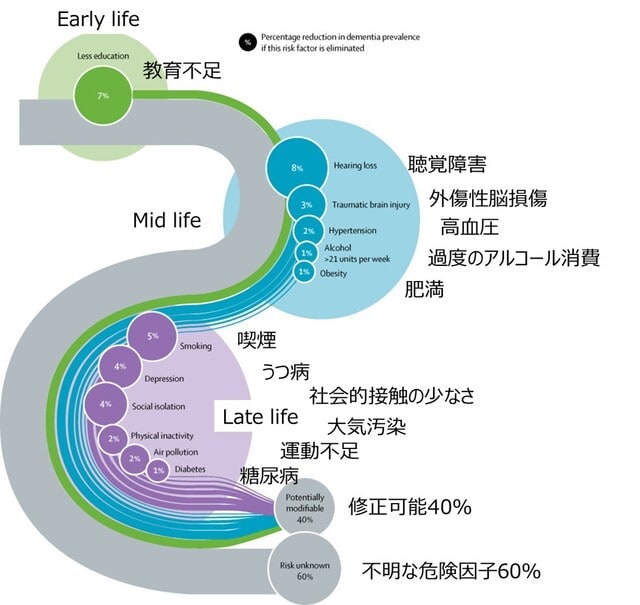
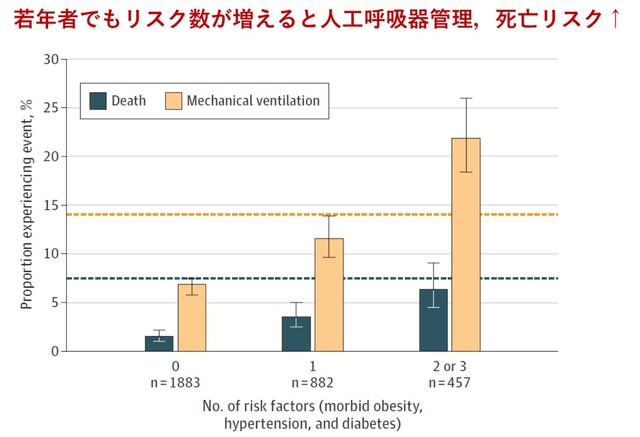
◆神経合併症(3)高齢,併存症,重症COVID-19は脳卒中による死亡の危険因子.
米国,カナダ,イランのCOVID-19患者における脳卒中の頻度,臨床像,転帰を調査したメタ解析が報告された.対象は50歳未満,50~70歳,70歳以上に分類した.結果として,COVID-19患者における脳卒中の頻度は1.8%で,院内死亡率も34.4%と高かった.死亡率は50歳未満の患者群では,70歳以上の患者群と比較して67%低かった(OR 0.33,P=0.039).大血管閉塞の頻度は46.9%で,既報と比べると2倍も高く,危険因子や併存症がない場合でも3つの年齢群いずれでも高率であった.
高齢,併存症が多い,重症のCOVID-19患者では,院内死亡率が最も高くなり(58.6%),他のコホートと比較して死亡リスクが3倍高かった(OR 3.52,P=0.003).以上より,脳卒中はCOVID-19患者では比較的多く認め,すべての年齢層で重大な影響をもたらす.とくに高齢,併存症,COVID-19呼吸器症状の重症度は高い死亡率をもたらす.
Neurology. September 15, 2020(doi.org/10.1212/WNL.0000000000010851)
◆神経合併症(4)COVID-19関連咽頭頸部上腕型ギラン・バレー症候群の初めての報告.
ギラン・バレー症候群にはさまざまな亜型が存在するが,そのなかで頭頸部や肩関節周囲,上肢近医の筋力低下が優位で,下肢の筋力低下を認めない,あるいは軽度である
咽頭頸部上腕型(PCB variant)が存在する.今回,イタリアからPCB type GBSを呈した49歳男性が報告された.抗GT1a抗体が50%の症例で陽性になるが,本例では認めなかった.IVIgを行う前に自然寛解した.
Neurology. September 11, 2020(doi.org/10.1212/WNL.0000000000010817)
◆ウイルス同定を1時間以内に完了するSTOPCovidアッセイの開発.
米国からの報告.SARS-CoV-2ウイルス検出のための簡便な検査STOP (SHERLOCK testing in one pot)が開発された(SHERLOCKとはspecific high-sensitivity enzymatic reporter unlockingのこと).STOPはウイルスRNA抽出を簡略化し,感度を高めるために磁気ビーズ精製法を用い,さらに等温増幅とCRISPR媒介核酸検出の2段階プロセスを併せて行うアッセイである.つまりこのアッセイは増幅のために温度を変化させないため時間が短縮でき,
1時間以内に最小限の装置で施行可能である.これは等温増幅とCRISPR媒介検出の双方に使用できる共通の反応バッファーを開発することにより実現した.この検査の感度は,通常のRT-qPCRアッセイと同等で,鼻咽頭拭い液を用いたSARS-CoV-2検出のためのプロトコールSTOPCovid.v2では感度93.1%,特異度98.5%(!)である.→ 今後,このアッセイが導入され,検査の迅速化が進むものと考えられる.
N Engl J Med. September 16, 2020(doi.org/10.1056/NEJMc2026172)
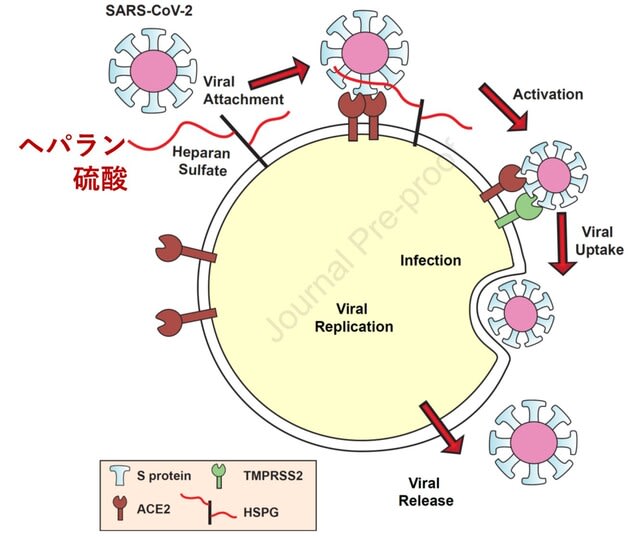
◆SARS-CoV-2の細胞内侵入にはヘパラン硫酸が必要で,ヘパリンが有効かもしれない.
米国からの報告.SARS-CoV-2スパイク蛋白質は,まずヘパラン硫酸と相互作用し「開」の状態になってアンジオテンシン変換酵素2(ACE2)に結合できることが報告された(図6).つまりヘパラン硫酸がスパイクタンパク質とACE2の相互作用を促進する.ACE2とヘパリンはいずれもin vitroで,スパイクタンパク質に独立して結合することができ,ヘパリンを足場にして三元複合体を生成する.電子顕微鏡写真でも,ヘパリンがACE2を結合する受容体結合部位(RBD)の「開」の状態を増強することが示されている.未分画ヘパリンや非凝固ヘパリン等の外来性ヘパリンや,細胞表面からヘパラン硫酸を除去する酵素ヘパリンリアーゼは,偽型ウイルスないし本物のSARS-CoV-2ウイルスのスパイク蛋白質の結合および感染を強力にブロックすることも判明した.以上より
ヘパラン硫酸の操作や外来性ヘパリンによるウイルス接着阻害は新たな治療標的となる.
Cell. September 14, 2020(doi.org/10.1016/j.cell.2020.09.033)